Progetto educativo per la prevenzione linfedema secondario nelle pazienti con carcinoma mammario: studio di coorte
Sabrina Bindo, Maria1 Rosaria Esposito2 & Assunta Guillari3
- Infermiera, libera professionista.
- Coordinatore Infermieristico CIO, INT G. Pascale-Napoli
- Coordinatore Infermieristico, AOU Federico II- Napoli
DOI: 10.32549/OPI-NSC-3
Cita questo articolo
ABSTRACT
Introduzione: Il linfedema secondario rappresenta una potenziale complicanza della linfadenectomia ascellare per il cancro della mammella. Il linfedema correlato al cancro della mammella, richiede interventi mirati basati sulle migliori evidenze scientifiche al fine di stimolare le pazienti all’osservazione di comportamenti atti a ridurne il rischio. Scopo dello studio è quello di strutturare un intervento educativo e valutare le conoscenze delle pazienti linfadenectomizzate in tema di prevenzione del linfedema.
Materiali e Metodi: Studio di coorte prospettico, condotto tra maggio e agosto 2014, su pazienti sottoposte ad intervento di linfadenectomia ascellare per cancro della mammella. Le pazienti sono state suddivise in tre coorti, il primo gruppo ha ricevuto l’intervento educativo, il secondo gruppo ha ricevuto le informazioni di routine mentre il terzo gruppo era costituito da pazienti in trattamento per linfedema.
Risultati: il campione è costituito da 45 pazienti, il 57.8% del campione conosce le misure preventive del linfedema; il 13,3% delle pazienti non ha ricevuto nessuna informazione; oltre il 20% del campione identifica l’infermiere come principale fonte di informazioni.
Discussione: Il gruppo delle pazienti cui è stato fornito l’intervento educativo, iniziato nel preoperatorio, hanno maggiori conoscenze in tema di prevenzione, sono maggiormente consapevoli dei rischi rispetto al gruppo che ha ricevuto l’informazione di routine mentre hanno buone conoscenze le pazienti in trattamento per linfedema.
Conclusione: La capacità di gestione delle pazienti migliora sensibilmente con l’aumento del grado di informazioni ricevute. L’intervento educativo inizia nella fase peri-operatoria, gli infermieri devono favorire il processo di autocura dei pazienti migliorando le conoscenze e le abilità nella prevenzione del linfedema.
Parole chiave: linfedema, linfadenectomia, prevenzione, intervento educativo, cancro mammario
Educational project for secondary lymphoedema prevention in patients with breast cancer: cohort study.
ABSTRACT
Introduction: Secondary lymphoedema represents a potential complication of axillary lymphadenectomy for breast cancer. lymphoedema related to breast cancer, requires targeted interventions based on the best scientific evidence in order to motivate patients to observe behaviour that will reduce the risk. The aim of the study is to structure an educational intervention and evaluate the knowledge of patients who have undergone lymph node removal in the prevention of lymphoedema.
Materials and methods: Prospective cohort study, conducted between May and August 2014 on patients undergoing axillary lymphadenectomy for breast cancer. The patients were divided into three cohorts, the first group received the educational intervention, the second group received routine information while the third group consisted of patients being treated for lymphoedema.
Results: the sample consists of 45 patients, 57.8% of the sample knew the preventive measures for lymphoedema, 13.3% of patients did not receive any information, more than 20% of the sample identifies the nurse as the main source of information.
Discussion: The group of patients given the educational intervention, started preoperatively, have more knowledge about prevention, are more aware of the risks compared with the group that received the routine information while patients treated for lymphoedema have good knowledge.
Conclusion: Patient management capacity improves significantly as the level of information received increases. The educational intervention begins in the perioperative phase, nurses must favour the process of self-care of the patients by improving their knowledge and skills in the prevention of lymphoedema.
Keywords: lymphoedema, lymphadenectomy, prevention, educational intervention, breast cancer
INTRODUZIONE
Il carcinoma della mammella è la neoplasia più frequente nel sesso femminile e, secondo le indagini più recenti, il trend è in continuo aumento [1]. L’incidenza del carcinoma mammario è direttamente proporzionale al grado di occidentalizzazione di un Paese, inteso non solo come industrializzazione, ma anche come abitudini di vita (soprattutto dietetiche), con differenze fino a 810 volte tra Paesi come gli Stati Uniti, Paesi africani ed orientali [2]. Per diversi tipi di tumore, a scopo diagnostico vengono escissi anche i linfonodi; questo può determinare un aumento considerevole del rischio di sviluppare linfedemi, anche a distanza di anni. Il linfedema è una condizione patologica caratterizzata da un accumulo di liquido ad elevata concentrazione proteica nello spazio extracellulare e interstiziale. È da considerarsi una patologia evolutiva con progressivo peggioramento nel tempo, fino ad arrivare alla formazione di fibrosi del tessuto, ossia un aumento della consistenza e del volume fino a 2-3 volte la norma con conseguenti deficit funzionali e articolari per l’alta concentrazione delle proteine presenti nel liquido (Figura 1). 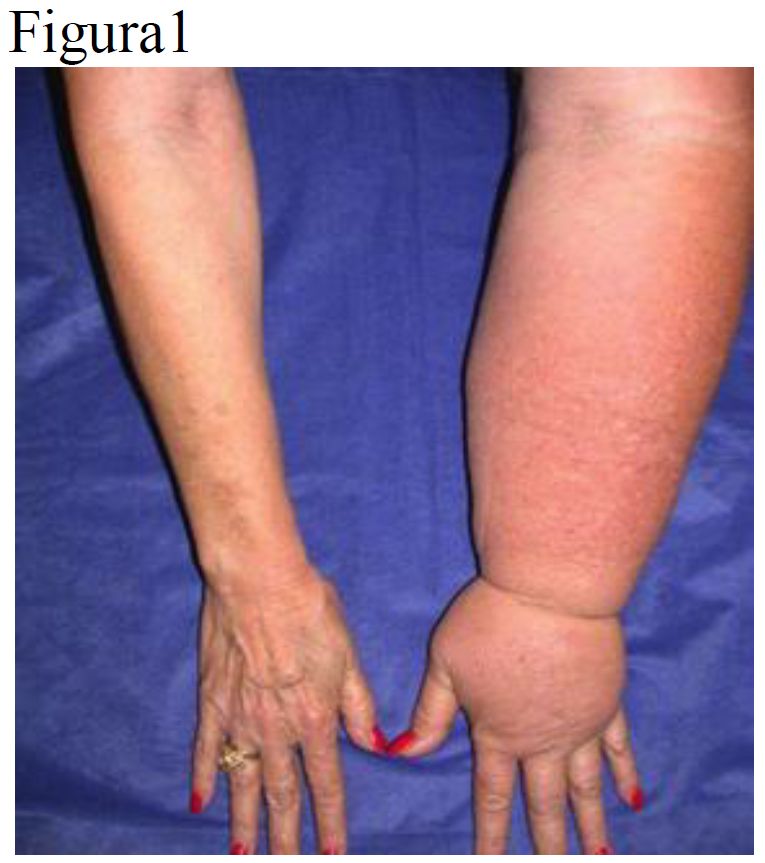 Il 20% delle donne sottoposte a linfadenectomia ascellare, sviluppa il linfedema [3] ma sono stati riportati tassi di linfedema che vanno dal 6% al 70% tra i pazienti con cancro mammario, dato determinato anche dalla variabilità di misurazione dello stesso [4]. Tra i fattori di rischio, noti alla comunità scientifica, associati a tale insorgenza, vi sono: il numero dei linfonodi e tessuto mammario rimosso chirurgicamente, i vasi linfatici ostruiti o danneggiati, le cicatrici indotte dalle radiazioni, la fibrosi delle strutture linfatiche e dei tessuti circostanti, le infezioni postoperatorie e fattori individuali come l’obesità [5] e l’ipertensione arteriosa [6]. L’avvento della chirurgia conservativa, il miglioramento delle tecniche chirurgiche e radioterapiche, ha migliorato la Qualità di Vita (QoL) nelle pazienti sottoposte a tali trattamenti. Tuttavia l’incidenza è direttamente correlata alla dissezione ascellare dei linfonodi ed è fortemente influenzata dall’associazione della radioterapia.
Il 20% delle donne sottoposte a linfadenectomia ascellare, sviluppa il linfedema [3] ma sono stati riportati tassi di linfedema che vanno dal 6% al 70% tra i pazienti con cancro mammario, dato determinato anche dalla variabilità di misurazione dello stesso [4]. Tra i fattori di rischio, noti alla comunità scientifica, associati a tale insorgenza, vi sono: il numero dei linfonodi e tessuto mammario rimosso chirurgicamente, i vasi linfatici ostruiti o danneggiati, le cicatrici indotte dalle radiazioni, la fibrosi delle strutture linfatiche e dei tessuti circostanti, le infezioni postoperatorie e fattori individuali come l’obesità [5] e l’ipertensione arteriosa [6]. L’avvento della chirurgia conservativa, il miglioramento delle tecniche chirurgiche e radioterapiche, ha migliorato la Qualità di Vita (QoL) nelle pazienti sottoposte a tali trattamenti. Tuttavia l’incidenza è direttamente correlata alla dissezione ascellare dei linfonodi ed è fortemente influenzata dall’associazione della radioterapia.
Le ripercussioni psicofisiche, generate dalla convivenza con questa disfunzione, o dalla sola paura che questa possa sopraggiungere, sono innumerevoli e coinvolgono sia il piano sociale (familiare, relazionale e lavorativa) che quello economico della vita del paziente. Il linfedema è, infatti, una patologia cronica e irreversibile che influenza negativamente la vita del paziente, sia perché ne altera la percezione dell’immagine corporea sia perché determina comporta problemi funzionali e fisici come il dolore, pesantezza del braccio, senso di oppressione e diminuzione dei movimenti della spalla omolaterale [7], tutto questo con un impatto negativo sulla QoL [8].
Per tali ragioni è riconosciuto, da qualche tempo dalle istituzioni scientifiche, il ruolo dell’educazione alla prevenzione del linfedema nelle nei pazienti sottoposte alla dissezione ascellare per cancro della mammella [9]. Tuttavia, in quanto condizione non letale, la particolare gestione di questa complicanza ha ricevuto negli anni ridotti investimenti di ricerca e scarsa attenzione della letteratura. Le ricerche sul linfedema hanno teso a concentrarsi sull’incidenza, sulla prevalenza, fattori di rischio e trattamenti insieme con le sue morbilità [10] senza prestare troppa attenzione al grado di conoscenza dei pazienti di comportamenti preventivi [11]. La sua gestione è stata ampiamente sottovalutata, con conseguente scarsa preparazione degli operatori sanitari sia nel fornire informazioni adeguate sia nel suo trattamento [12] con conseguente scarsa sensibilizzazione dei pazienti ad attuare comportamenti preventivi [13].
Dalla revisione della letteratura è emerso che esistono delle valide “Raccomandazioni” per indirizzare i pazienti colpiti dal cancro della mammella, atti a ridurre il rischio di insorgenza del linfedema. L’importanza della prevenzione post intervento di linfadenectomia ascellare sembra confermata da tutti gli studi, alcuni dei quali vanno ad individuare percentuali interessanti (53%) sulla riduzione della sintomatologia del linfedema in nelle pazienti cui è stato fornito un intervento educativi [14]. Nello schema 1 sono riportate le Raccomandazioni, costituite da indicazioni igienico-comportamentali da fornire nell’intervento educativo [4].
Schema 1 Raccomandazioni per la prevenzione del linfedema
- Evitare gli ambienti caldi e le fonti di calore.
- Evitare l’esposizione prolungata e ripetuta ai raggi del sole nelle ore più calde
- Usare creme protettive ad alto fattore di protezione.
- Immergere il braccio in acqua fresca per 5/10 minuti nelle giornate afose
- Indossare abiti leggeri di fibre naturali ed evitare i colori scuri.
- Evitare i bagni caldi (bagno domestico, acque termali calde, saune).
- È preferibile la doccia al bagno per l’igiene del corpo
- Evitare di rimanere a lungo fermi con il braccio “penzoloni”.
- Durante i viaggi lunghi, utilizzare i braccioli dei sedili e muovere il braccio frequentemente.
- Durante la notte, evitare di tenere il braccio sopra la testa o di dormire sul fianco con il braccio sotto il peso del corpo.
- Se c’è un linfedema, può giovare poggiare l’arto su un cuscino posto al lato del corpo.
- È consigliato l’uso di un reggiseno che non lasci segni né sul torace, né sulla spalla, senza stecche.
- Le borse a mano o a tracolla vanno portate dal lato opposto.
- Orologio, bracciali, anelli, maniche strette non devono stringere il braccio.
- Non consentire controlli della pressione sanguigna né prelievi o iniezioni al braccio interessato.
- Sono sconsigliate tutte le attività che comportino sforzi muscolari intensi, nonché quelle che implichino movimenti ripetitivi e prolungati con le braccia, anche se non faticosi (es. usare il mouse, lavorare a maglia/uncinetto).
- Nelle attività svolte in cucina va posta particolare attenzione per evitare di ferirsi
- Mantenere il peso sotto controllo seguendo una corretta alimentazione.
- Evitare ferite da graffio o da morso di animali domestici;
- Usare opportuni repellenti contro le punture d’insetto
- Durante i viaggi aerei indossate indumenti compressivi.
- La depilazione deve essere effettuata solo con metodi delicati, evitando cerette o rasoi.
- Disinfettare ed applicare una crema antibiotica su ogni ferita, anche minima, o puntura di insetto. Infezioni micotiche od eczemi vanno curati meticolosamente.
Tuttavia emerge la carenza di un programma educativo strutturato e multidisciplinare degli interventi da attuare per la prevenzione del linfedema. Pertanto è sembrato interessante indagare la struttura di un programma educativo efficace e valutare le conoscenze in tema di prevenzione del linfedema.
Obiettivi
L’obiettivo dello studio è quello di:
- valutare le conoscenze sulla prevenzione del linfedema nelle pazienti sottoposte a linfadenectomia ascellare per il cancro della mammella;
- valutare l’intervento educativo nel gruppo selezionato rispetto sia al gruppo che ha ricevuto informazioni di routine che nel gruppo che non ha ricevuto nessuna informazione/intervento educativo;
Obiettivo secondario
- fornire un esempio di pianificazione assistenziale valido per implementare un intervento educativo
MATERIALI E METODI
Studio di coorte prospettico. Sono state arruolate le pazienti ricoverate in un reparto di Senologia di un istituto oncologico della Campania. Il campione di convenienza è costituito da pazienti sottoposte ad intervento di linfadenectomia ascellare per cancro della mammella. Sono state incluse le pazienti che afferivano alla Struttura per follow-up dell’ambulatorio di riabilitazione. Sono state escluse le pazienti con cancro della mammella non sottoposte ad intervento di linfadenectomia. Lo studio è stato effettuato tra maggio e agosto 2014. A tutte le pazienti è stato chiesto il consenso informato per la partecipazione all’indagine e la libera accettazione allo studio, previa autorizzazione dei Responsabili del Reparto e ambulatorio di riabilitazione.
Per il raggiungimento degli obiettivi è stato necessario suddividere le pazienti in tre gruppi.
Il primo gruppo, definito “Intervento educativo”, è costituito dalle pazienti cui è stato fornito l’intervento educativo sulla prevenzione del linfedema. Le informazioni nel periodo pre-operatorio hanno interessato in particolare: la mobilizzazione precoce dell’arto interessato, la possibilità di avere in un drenaggio in situ, per la necessaria aspirazione della linfa del cavo ascellare, la possibilità di essere sottoposti a controlli per la riabilitazione dell’arto, etc. L’intervento educativo è stato rafforzato nel post-operatorio e prima della dimissione, per gli esercizi dell’arto superiore da praticare in modo graduale. È stato utilizzato, inoltre, l’opuscolo dell’AIMaC (Associazione Italiana Malati di Cancro) “Il linfedema” n.12 della Collana del Girasole, per facilitare, attraverso le immagini del libretto, i comportamenti che favoriscono una ripresa delle attività quotidiane accompagnate da una breve spiegazione del linfedema e del suo riconoscimento precoce. Le conoscenze sono state valutate alla prima visita del follow-up di riabilitazione, dopo 2 mesi dall’intervento chirurgico (come da percorso assistenziale adottato dalla Struttura).
Il secondo gruppo, definito “Informazioni di routine”, include pazienti già sottoposte all’intervento di linfadenectomia che non manifestano segni e sintomi di linfedema, afferenti al reparto per altre terapie oncologiche del cancro della mammella.
Il terzo gruppo, identificato “Con linfedema”, è riferito alle pazienti con linfedema clinicamente diagnosticato, arruolate nell’ambulatorio di follow-up riabilitativo per il suo trattamento.
Strumento utilizzato
Il questionario è stato strutturato a seguito di una estesa revisione della letteratura. Gli items sono stati definiti per valutare le conoscenze nella prevenzione del linfedema e le fonti di informazione acquisite.
Il questionario è stato diviso in tre sezioni, A-B-C. In particolare, la sezione A con domande a risposta chiusa, è volta a conoscere le caratteristiche socio-demografiche (età, sesso, tipologia d’intervento), mentre le informazioni ricevute sul rischio e prevenzione del linfedema nel peri-operatorio, sono state indagate con risposta dicotomica si/no, al fine di facilitarne la compilazione dei partecipanti. La sezione B, valutava le conoscenze, con la descrizione sintetica delle raccomandazioni chele pazienti devono aver compreso e adottare, indagate con risposta a tre punti (Si, No, Non so). La sezione C, infine, valutava le fonti di informazione acquisite, l’utilità dell’opuscolo informativo ed il bisogno di ulteriori informazioni in tema prevenzione del linfedema; gli items di quest’ultima sezione sono stati formulati a risposta chiusa.
Per alleggerire la compilazione del questionario è stata scelta una grafica meno aggressiva e più accattivante, accompagnando le risposte sulle conoscenze delle raccomandazioni con faccine smile. Il questionario è stato somministrato in forma anonima secondo quanto previsto dalla normativa in materia di tutela della privacy.
Analisi dei dati
Terminata l’indagine, i questionari sono stati organizzati con un numero di protocollo e inseriti in un data base. Ogni voce di ogni sessione è stata codificata al fine di agevolare l’immissione dei dati in un file Excel per l’opportuna raccolta dei dati. L’analisi statistica è stata eseguita mediante il pacchetto statistico Stata 10.0 e articolata in due momenti: trasporto dei dati da Excel al data base e, successivamente, l’analisi descrittiva.
RISULTATI
Il campione è costituito da 45 pazienti di sesso femminile, uniformemente distribuito in tre coorti di 15 pazienti. L’età media è di 53.2 anni in un intervallo compreso tra 31 e 75 anni. Il 73.3% del campione è stato sottoposto ad intervento di quadrantectomia mentre il 26.7%ad una mastectomia radicale, entrambi gli interventi hanno interessato la dissezione ascellare dei linfonodi. In generale il62.2% del campione riferisce di avere ricevuto informazioni sul rischio di insorgenza del linfedema, solo il 57.8% è stato informato sulle misure di prevenzione. Nella tabella 3 sono riportati i risultati ripartiti per coorte, solo il 33.3% del gruppo che ha ricevuto informazioni di routine è stato informato sul rischio e poco più della metà, il 53.3%, ha ricevuto informazioni sulle misure di prevenzione, anche nel gruppo con linfedema si è rilevata la scarsa informazione, 26.7% e 46.7% rispettivamente per gli items indagati. La Tabella 1 sintetizza i risultati delle conoscenze generali del campione sulle principali “Raccomandazioni” per la prevenzione del linfedema. Nella Tabella 2 sono riportati i risultati del confronto delle conoscenze dei rispondenti sulle diverse Raccomandazioni delle rispettive coorti (“Intervento educativo”, “Informazioni di routine” e “Con linfedema”). Sono state prese in considerazione solo le risposte corrette.
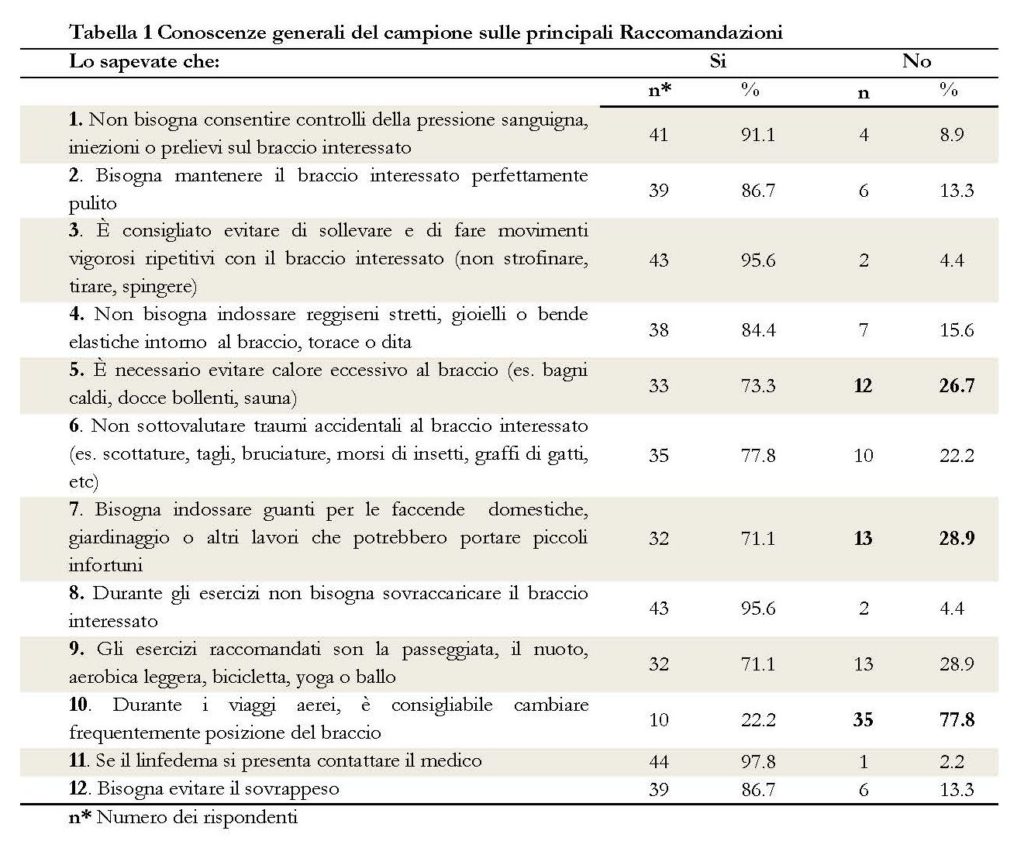
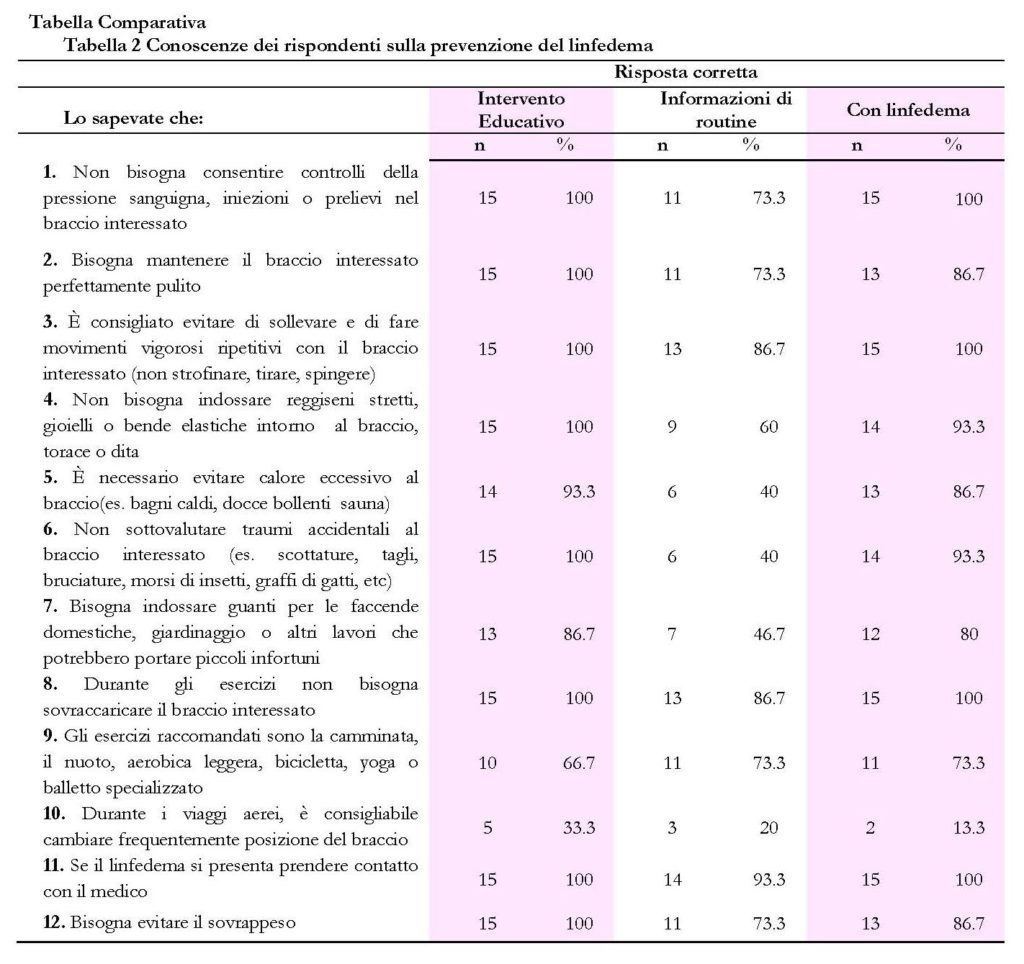
Nella Tabella 3 sono sintetizzate le risposte delle tre coorti di rispondenti circa le informazioni ricevute nel periodo peri-operatorio, sul rischio di linfedema e sulle norme igienico-comportamentali da adottare.
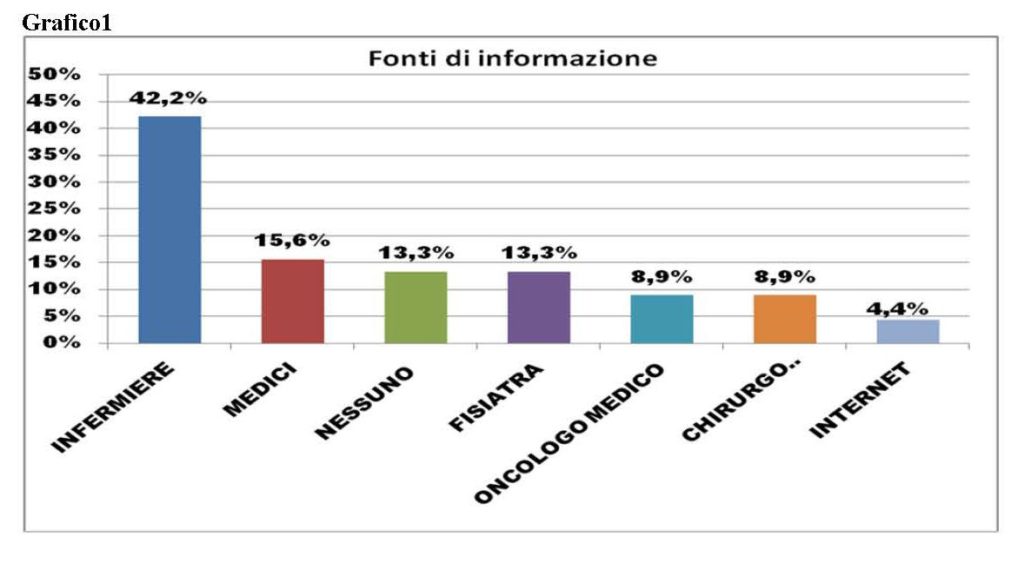
I risultati dell’indagine sulle fonti da cui le pazienti riferiscono di aver ricevuto informazioni sul rischio e la prevenzione del linfedema mostrano che, per il 42.2% l’infermiere è stata la principale fonte, per il 15.6% lo è stato il Medico di famiglia, il 13.3%, invece, non ha ricevuto nessuna informazione, il 13.3% ha ricevuto informazioni dal Fisiatra mente l’8.9%, rispettivamente ricevono informazioni dal proprio medico Oncologo e Chirurgo e solo il 4.4% ha consultato internet (Grafico1).

DISCUSSIONE
Informare i pazienti sul linfedema può contribuire a diminuire il loro rischio di sviluppare tale complicanza, o tra quelli già colpiti, evitare che progredisca ulteriormente.
Relativamente alla sezione A del questionario è emerso che sono state fornite scarse informazioni alle pazienti sul rischio di insorgenza e informazioni per la prevenzione del linfedema, nelle due coorti che non hanno ricevuto l’intervento educativo. La mancanza di un percorso assistenziale strutturato potrebbe spiegare tale dato. Tuttavia i limiti dello studio non permettono di analizzare a tale risultato.
I risultati della coorte di pazienti dell’“Intervento educativo”, valutati al follow-up, mostra in generale che le informazioni e l’educazione effettuata per la prevenzione del linfedema sono state acquisite e trattenute dalle pazienti. Un’attenta analisi dei risultati della prima tabella mostra in generale quali Raccomandazioni sono più note e quali invece richiedono un rinforzo educativo, infatti, il calore eccessivo all’arto, le misure di barriera come indossare i guanti nelle faccende domestiche ed i movimenti dell’arto interessato nei lunghi viaggi, rappresentano dei fattori di rischio. Risultati, di analoghi items, si sono avuti in un’indagine retrospettiva [11] sull’intenzione, delle donne sopravvissute al cancro della mammella, di attuare i comportamenti preventivi. Nella seconda tabella, si analizzano più nello specifico le conoscenze delle pazienti divise nei tre gruppi di osservazione (“Intervento educativo”, “Informazioni di routine” e “Con linfedema”). Tale confronto mostra una migliore conoscenza nelle pazienti cui è stato attuato l’intervento educativo, rispetto al gruppo che ha ricevuto informazioni di routine mentre sono sovrapponibili, i risultati delle conoscenze con il gruppo delle pazienti che hanno ricevuto informazioni a seguito del trattamento per linfedema. Questo dato è in linea a quanto emerge dalla letteratura, i pazienti che ricevono informazioni partecipano maggiormente al processo decisionale, hanno una migliore preparazione nelle procedure mediche, hanno un’elevata soddisfazione per le scelte di trattamento e interazioni con gli operatori sanitari, maggiore controllo di coping, migliore capacità di far fronte allo stress della diagnosi durante e dopo il trattamento [15].
In questo studio emerge che l’infermiere viene riconosciuto dal 42.2% delle pazienti come la principale fonte di informazioni. Tuttavia questo dato è spiegato dall’intervento educativo attuato nel periodo dello studio e si sottolinea che il 13.3% delle pazienti non ha ricevuto alcun tipo di informazione sul rischio di linfedema.
Il gruppo di pazienti cui è stato fornito il materiale cartaceo e le informazioni nel peri-operatorio hanno maggiori conoscenze sui rischi e sulle raccomandazioni, valutate a distanza di 2 mesi al follow-up. Nondimeno è doveroso precisare che, tali conoscenze dovrebbero essere rivalutate a distanza di tempo, per capire se l’intervento è stato realmente efficace, se le pazienti aderiscono ai comportamenti attesi e se si necessita di ulteriori interventi educativi per rafforzare le conoscenze in tema di linfedema. Si evidenzia, comunque, l’importanza del ruolo educativo dell’infermiere nella fase peri-operatoria del carcinoma mammario, nell’applicare un programma educativo, al fine di indirizzare le pazienti all’adesione di comportamenti atti a ridurre il rischio di comparsa del linfedema e gestirne la problematica. Si è consapevoli dei limiti di questo studio, in primis rappresentato dal ridotto campionamento e dalla mancata valutazione delle variabili che intervengono nelle diverse fasi della progettazione dello studio. Ciò nonostante questo lavoro rappresenta un primo tentativo di applicazione nella pratica clinica di quanto riportato in letteratura. Forti della convinzione che un programma educativo strutturato possa ridurre gli eventi negativi, come la comparsa del linfedema, ci si ritiene soddisfatti per poter suggerire qualche intervento nella pianificazione del processo infermieristico nelle pazienti con linfadenectomia ascellare per cancro della mammella.
CONCLUSIONE
Con la crescente popolazione di sopravvissuti del cancro della mammella, aumentare la consapevolezza del paziente, l’educazione sui rischi linfedema e la cura nel primo periodo dopo la diagnosi di cancro, risulta necessario se si vuole garantire il miglioramento della qualità di vita. La capacità di gestione dei pazienti migliora sensibilmente con l’aumento del grado di informazioni ed educazione ricevuta. In alcuni studi emerge che l’associazione tra l’opuscolo informativo accompagnato dall’informazione verbale [16] migliora sensibilmente la capacità di autocura. Emerge anche che la modalità di somministrazione delle informazioni, ovvero il momento in cui esse vengono date e la capacità di trasmetterle in modo adeguato, risultano determinanti per il successo terapeutico.
Dalla letteratura risulta che vi è una scarsa attenzione nella pianificazione infermieristica di interventi educativi indirizzati ai pazienti, nel fornire indicazioni igienico-comportamentali mirate alla prevenzione del linfedema correlato al cancro mammario. La prevenzione del linfedema, tuttavia, investe tutti gli operatori sanitari che prendono in carico i pazienti. Pertanto l’approccio vincente delle cure è quello multidisciplinare, con un percorso diagnostico-terapeutico-assistenziale, come lo è già per il cancro della mammella, in cui si traccia anche il percorso preventivo-riabilitativo del linfedema. Gli infermieri possono contribuire a ridurne il rischio attraverso l’integrazione multidisciplinare nel fornire sostegno efficace alle pazienti linfadenectomizzate. Il rischio è quello che l’infermiere potrebbe sottovalutare non solo il bisogno di informazione, in mancanza di intervento educativo, ma anche le ripercussioni psico-fisiche, piuttosto invalidanti, a cui le pazienti possono andare incontro. Appare, infine, superfluo evidenziare che nessun opuscolo informativo può sostituire il ruolo dell’infermiere come educatore in quanto, la comunicazione e la relazione che si instaura tra paziente e infermiere, permettono di esaurire qualsiasi dubbio o incertezza del paziente, che nessuno opuscolo o qualsiasi materiale informativo può sostituire o soddisfare da solo.
BIBLIOGRAFIA
1. AIOM. Linee guida neoplasia della mammella. Edizione 2015
2. Ferlay J, Steliarova-Foucher E, Lortet-Tieulent J et al., Cancer incidence and mortality patterns in Europe: Estimates for 40 countries in 2012. Eur J Cancer. 2013;49(6):1374-403.
3. Clark B., Sitzia J., Harlow W. Incidence and risk of arm oedema following treatment for breast
cancer: a three-year follow up study. QJM;98(5):343-8; 2005.
4. Harris SR, Hugi MR, Olivotto IA, Levine M, et.al. Clinical practice guidelines for the care and treatment of breast cancer: 11. Lymphedema. CMAJ. 2001; 23;164(2):191-9.
5. Loudon L., Petrek J. Lymphedema in Women Treated for Breast Cancer. Cancer practice, 8, 2000.
6. Rebegea L, Firescu D, Dumitru M, Anghel R.The incidence and risk factors for occurrence of arm lymphedema after treatment of breast cancer.Chirurgia (Bucur). 2015;110(1):33-7.
7. DiSipio T, Rye S, Newman B, Hayes S.Incidence of unilateral arm lymphoedema after breast cancer: a systematic review and meta-analysis.Lancet Oncol. 2013;14(6):500-15.
8. Ahmed RL, Prizment A, Lazovich D, Schmitz KH, Folsom AR.Lymphedema and quality of life in breast cancer survivors: the Iowa Women’s Health Study.J ClinOncol. 2008; 10;26(35):5689-96.
9. National Lymphedema Network.Position Statement of the National Lymphedema Network.NLN Medical Advisory Committee. 2012.
10. Petrek JA, Pressman PI, Smith RA. Lymphedema: current issues in research and management. CA Cancer J Clin 2000;50:292–307.
11. Bosompra K, Ashikaga T, O’Brien PJ, Nelson L, Skelly J, Beatty DJ.Knowledge about preventing and managing lymphedema: a survey of recently diagnosed and treated breast cancer patients. Patient EducCouns. 2002;47(2):155-63.
12. RidnerS.H. Pretreatment lymphedema education and identified educational resources in breast cancer patients. Patient Educ Couns. 2006;61(1):72-9.
13. Pinto M, Gimigliano F, Iolascon G, Iazzetta F, et al. Il bisogno riabilitativo in pazienti sottoposti a linfadenectomia ascellare per carcinoma mammario o melanoma afferenti ad un centro ambulatoriale di prevenzione e trattamento del linfedema secondario: risultati di un audit. Eur Med Phys 2008;44.
14. Coward DD. Lymphedema prevention and management knowledge in women treated for breast cancer. OncolNurs Forum. 1999;26(6):1047-53.
15. Hinds C, Streater A, Mood D. Functions and preferred methods of receiving information related to radiotherapy. Perceptions of patients with cancer. Cancer Nurs. 1995; 18(5):374–384
16. Fagermoen SM, Hamilton G. Patient information at discharge-A study of a combined approach. Patient Educ Couns. 2006; 63(1-2):169-176.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
La gestione della ferita chirurgica, medicazione tradizionale o avanzata?
Maria Napolitano1 & Maria Rosaria Esposito1
- Istituto Nazionale Tumori Fondazione “G. Pascale” Naples, (Italy)
DOI: 10.32549/OPI-NSC-4
Cita questo articolo
ABSTRACT
Introduzione: In commercio vi sono svariate tipologie di medicazioni avanzate utilizzate per il trattamento delle ferite chirurgiche e per il contenimento delle complicanze correlate. Tuttavia non è chiaro quale sia quella più appropriata in relazione alla tipologia di ferita. A tale scopo è stata effettuata una ricerca bibliografica per reperire evidenze in letteratura sul corretto utilizzo delle medicazioni al fine di favorire il processo di guarigione della ferita chirurgica.
Metodi: È stata effettuata una ricerca bibliografica che ha previsto la consultazione delle banche dati The Cochrane Library, PubMed e CINAHL. Sono state consultate le linee guida NICE e documenti reperiti da Google Scholar.
Risultati: Sono stati selezionati articoli con un campione di pazienti adulti sottoposti a qualsiasi intervento chirurgico. L’utilizzo delle medicazioni avanzate ha ridotto, prevalentemente, l’incidenza di complicanze quali infezioni, vesciche, sieromi e dolore.
Conclusioni: I risultati mostrano che le medicazioni avanzate sono indicate nel trattamento delle ferite che guariscono per chiusura primaria ritardata, per seconda intenzione, per ferite sporche o infette. Le medicazioni tradizionali sono, invece, indicate per le ferite che guariscono per prima intenzione.
Parole-chiave: medicazione, ferita chirurgica, medicazioni avanzate, medicazioni tradizionali, prevenzione dell’infezione.
Surgical wound management, traditional or advanced medication?
ABSTRACT
Introduction: There are various types of advanced dressings used on the market for the treatment of surgical wounds and for the containment of related complications. However it is not clear which is the most appropriate in relation to the type of wound. For this purpose, bibliographic research was carried out to find evidence in the literature on the correct use of dressings in order to favour the healing process of the surgical wound.
Methods: Bibliographic research was carried out which included consultation of the Cochrane Library, PubMed and CINAHL databases. NICE guidelines and documents found by Google Scholar were consulted.
Results: Articles with a sample of adult patients undergoing any surgery were selected. The use of advanced dressings has mainly reduced the incidence of complications such as infections, blisters, seromas and pain.
Conclusions: The results show that advanced dressings are indicated in the treatment of wounds that heal by delayed primary closure, by secondary intention, for dirty or infected wounds. Traditional dressings, on the other hand, are indicated for wounds that heal by primary intention.
Keywords: medication, surgical wound, advanced dressings, traditional dressings, prevention of infection.
INTRODUZIONE
Le ferite chirurgiche sono una forma particolare di lesioni acute, definite come soluzioni di continuo della cute, prodotte da un agente meccanico, a comparsa programmata, create secondo le più rigorose norme di asepsi, con obiettivi diagnostico-terapeutici, che dovrebbero andare incontro a guarigione senza complicazioni, in un intervallo di tempo definito [1].
La ferita chirurgica può guarire per chiusura primaria, chiusura primaria ritardata o per chiusura secondaria. Nel primo caso i lembi della ferita sono avvicinati e tenuti insieme da suture, graffe metalliche e cerotti adesivi. La chiusura primaria ritardata è utilizzata quando c’è una notevole contaminazione batterica, gli organi e le cavità sono chiusi e gli strati cutanei e profondi vengono lasciati aperti per drenare materiale purulento. La chiusura secondaria è adoperata per le ferite che comportano una grande perdita di sostanza, nelle quali non si possono suturare i margini [2].
Una percentuale significativa delle ferite chirurgiche, dal 17 al 22% [3,4], è gravata da complicanze quali infezione superficiale del sito chirurgico (SSI); cellulite o deiscenza fasciale, con un’incidenza che va dallo 0.25% al 3% nelle laparotomie, dall’ 1.6% al 42.3% nelle incisioni post-cesareo, dallo 0.5% al 2.5% nelle incisioni sternali, sieromi o ematomi che, portano ad un ritardato o alterato processo di guarigione. Inoltre il fallimento della chiusura primaria della ferita chirurgica, determina alti costi nel post operatorio [5].
In base alla definizione proposta dai CDC per infezione del sito chirurgico (Surgical Site Infection, SSI), si intende qualsiasi stato morboso caratterizzato da segni locali e/o generali di infezione insorto entro 30 giorni (o entro un anno se sono state utilizzate protesi) da un intervento chirurgico [6].
La deiscenza, invece, è intesa come apertura totale o parziale della ferita chirurgica per prima intenzione; può coinvolgere alcuni strati dermici, fino alla fascia muscolare, attraversandola ed esponendo i visceri sottostanti. Può essere definita anche come il fallimento meccanico della guarigione della ferita stessa.
Il trattamento della ferita deve permettere la restitutio ad integrum: una riparazione tessutale efficace è possibile se la ferita viene messa nelle condizioni di esprimere al meglio il suo potenziale biochimico con il solo ausilio di medicazioni.
Negli ultimi anni sono state sviluppate diverse tipologie di medicazione, ma ai fini di una maggiore comprensione, verranno suddivise in due categorie: medicazioni tradizionali e medicazioni avanzate. Per medicazione tradizionale si intende un materiale posto a diretto contatto con la sola funzione di emostasi, copertura e protezione, mentre quella avanzata ha come scopi mantenere un microambiente umido e una temperatura costante, rimuovere essudati e materiale necrotico, proteggere da infezioni esogene, essere permeabile all’ossigeno e ridurre i traumi al cambio [7].
All’interno della classe delle medicazioni avanzate, quelle principali sono gli alginati, gli idrocolloidi, le idrofibre e le schiume di poliuretano.
Gli alginati a base di calcio e/o sodio, interagiscono con l’essudato della lesione e formano un gel morbido che mantiene umido l’ambiente di cicatrizzazione della lesione. Possono essere impiegati come medicazioni primarie nel caso di lesioni drenanti a spessore parziale o a tutto spessore, di lesioni con un essudato da moderato ad abbondante, di lesioni a tunnel, di lesioni infette o non infette, e di lesioni “umide” rosse e gialle.
Gli idrocolloidi sono medicazioni semiocclusive, presenti in una serie di forme, dimensioni, proprietà adesive e formati, comprendenti adesivi, paste e polveri. Sono impermeabili ai batteri e ad altre contaminazioni, possono favorire il debridement autolitico, a causa della loro scarsa permeabilità. Possono essere usati nelle medicazioni primarie o secondarie di lesioni con presenza di necrosi o escara con lieve o scarso essudato.
Le idrofibre (carbossilmetilcellulosa) sono fibre di carbossilmetilcellulosa sodica in grado di assorbire rapidamente e di trattenere liquidi. La medicazione interagisce subito con l’essudato grazie alla sua trasformazione in gel coesivo che crea un ambiente umido. Sono medicazioni primarie e/o secondarie in base all’abbinamento con l’alginato e con prodotti di copertura come le schiume. Sono indicate per le lesioni da moderatamente a fortemente essudanti, anche in fase di granulazione.
I film di poliuretano sono pellicole trasparenti costituite da una membrana in poliuretano adesiva e semipermeabile che variano in spessore e dimensione. Esse sono impermeabili all’acqua, ai batteri e agli agenti contaminanti in genere; tuttavia permettono al vapore acqueo di attraversare la barriera. Queste medicazioni mantengono un ambiente umido favorendo la formazione di tessuto di granulazione e l’autolisi del tessuto necrotico. Non hanno potere assorbente.
Le medicazioni a base di schiume di poliuretano sono assorbenti, possono essere di vario spessore ed essendo antiaderenti non comportano nessun trauma durante la loro rimozione. Esse sono impiegate come medicazioni primarie e secondarie per le lesioni a spessore parziale o a tutto spessore con un drenaggio lieve, moderato o abbondante e possono anche essere usate per assorbire il drenaggio attorno ai tubi e alle cannule tracheostomiche [8].
Un’altra variante delle medicazioni avanzate è quella antimicrobica che presenta, all’interno della struttura, anche un antisettico locale (i più comunemente utilizzati sono lo iodio, l’argento e il Poliesametilen Bioguanide PHMB) particolarmente indicate nelle ferite con moderata o elevata produzione di essudato.
Gli elementi chiave della cura delle ferite post-operatorie includono tempestivo riesame della ferita, appropriata detersione/antisepsi e medicazione, così come il riconoscimento precoce e il trattamento attivo di complicazioni della ferita. Tuttavia la vasta disponibilità delle medicazioni presenti in commercio possono generare confusione e mancata appropriatezza degli operatori sanitari nella scelta della medicazione rispetto alla ferita chirurgica o sua complicanza.
Obiettivi
Obiettivo della revisione è quello di reperire evidenze scientifiche sull’appropriata medicazione rispetto alla tipologia di complicanza della ferita chirurgica al fine di favorire il processo di guarigione.
Al fine di formulare una valida strategia di ricerca, per un’efficace interrogazione delle banche dati biomediche e per un ottimale reperimento delle citazioni pertinenti l’argomento considerato nello studio è stato sviluppato un quesito clinico seguendo la metodologia PICO (patient, intervention, comparison, outcome) [9] nella tabella 1.

MATERIALI E METODI
La ricerca bibliografica è stata eseguita nel mese di giugno 2015 che ha previsto la consultazione delle banche dati quali The Cochrane Library, PubMed e Cinahl. Inoltre sono state consultate le linee guida NICE e Google Scholar. Nelle varie ricerche si è fatto uso di parole chiavi utilizzando termini Mesh ed eventualmente i loro sinonimi (Entry Terms) e le parole a testo libero. La strategia di ricerca ha previsto l’utilizzo di termini sia controllati sia liberi combinati con gli operatori booleani “AND”, “OR” e “NOT” (Tabella 2) senza porre limiti alla lingua di pubblicazione e all’impostazione dello studio, ad eccezione di quelli temporali pari agli ultimi cinque anni in modo da escludere citazioni precedenti già oggetto di revisioni.
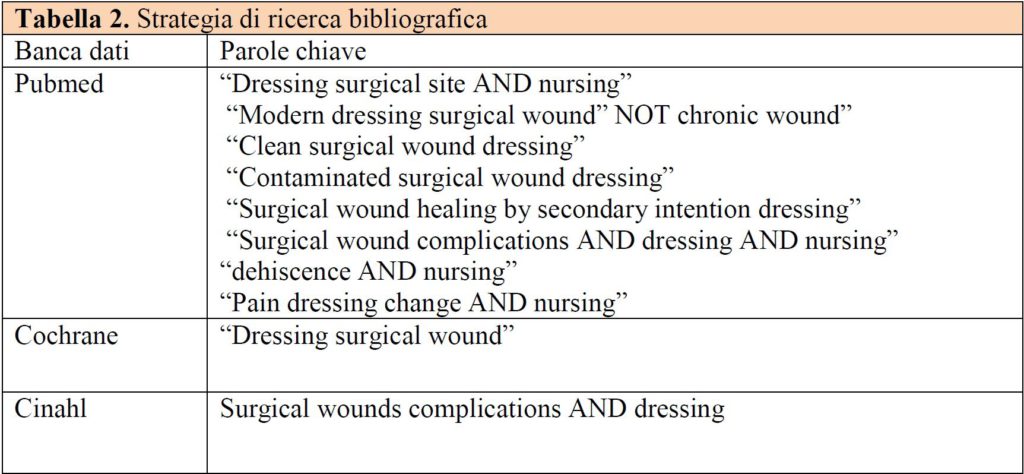
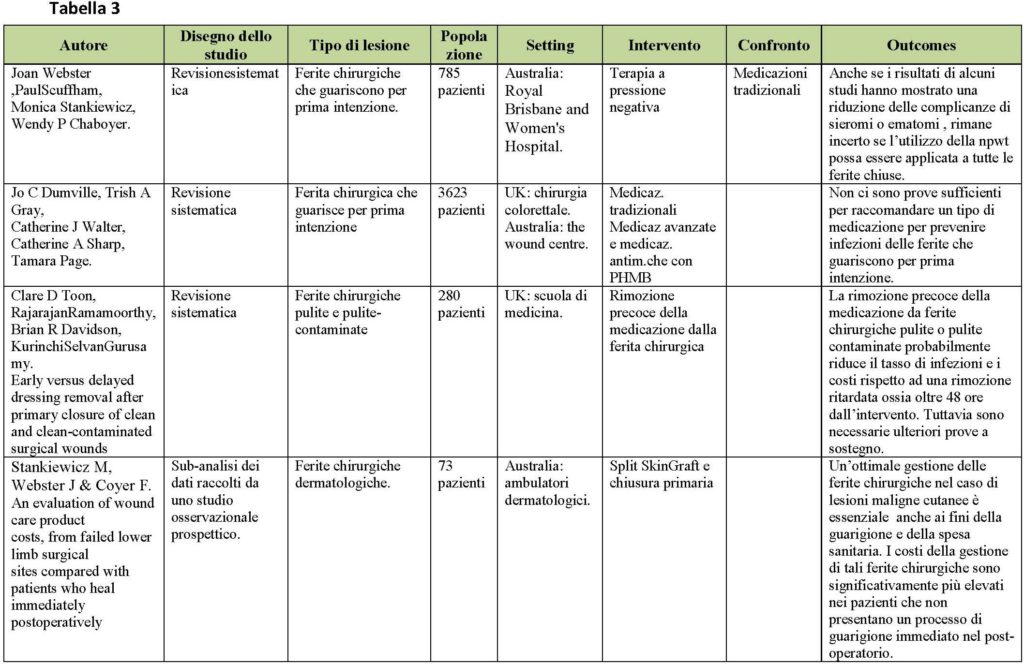
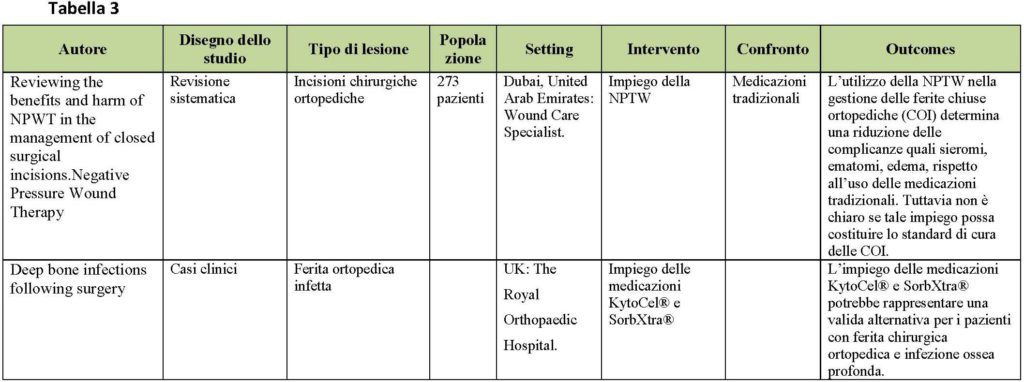
Per essere considerati pertinenti, e quindi eleggibili per la revisione, gli articoli dovevano riguardare la strutturazione del quesito clinico, in riferimento al PICO. Sono stati inclusi tutti i tipi di studio, comparativi e non, randomizzati controllati e non randomizzati, studi retrospettivi, revisioni sistematiche, studi caso-controllo, su persone di età adulta (>19 anni), sottoposti a qualsiasi tipo di intervento che prevedesse un’incisione chirurgica. Sono stati selezionati studi e revisioni sull’utilizzo delle medicazioni avanzate e tradizionali che avessero come outcome la guarigione della ferita chirurgica e la riduzione delle complicanze. Nella flowchart viene rappresentata la selezione degli articoli.
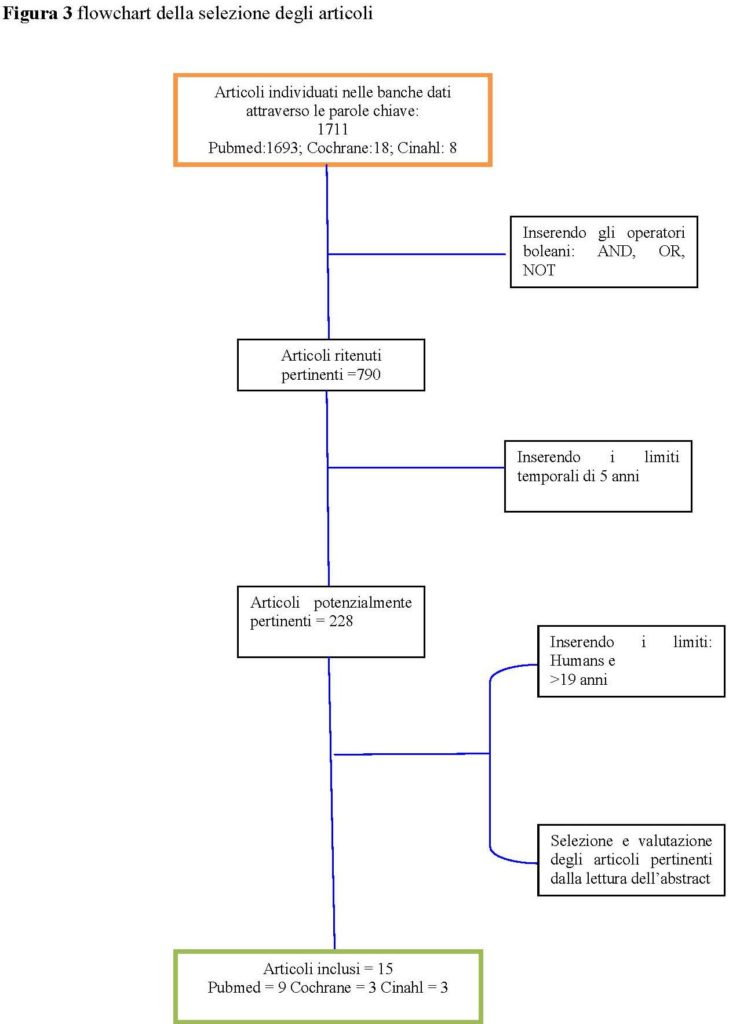
RISULTATI
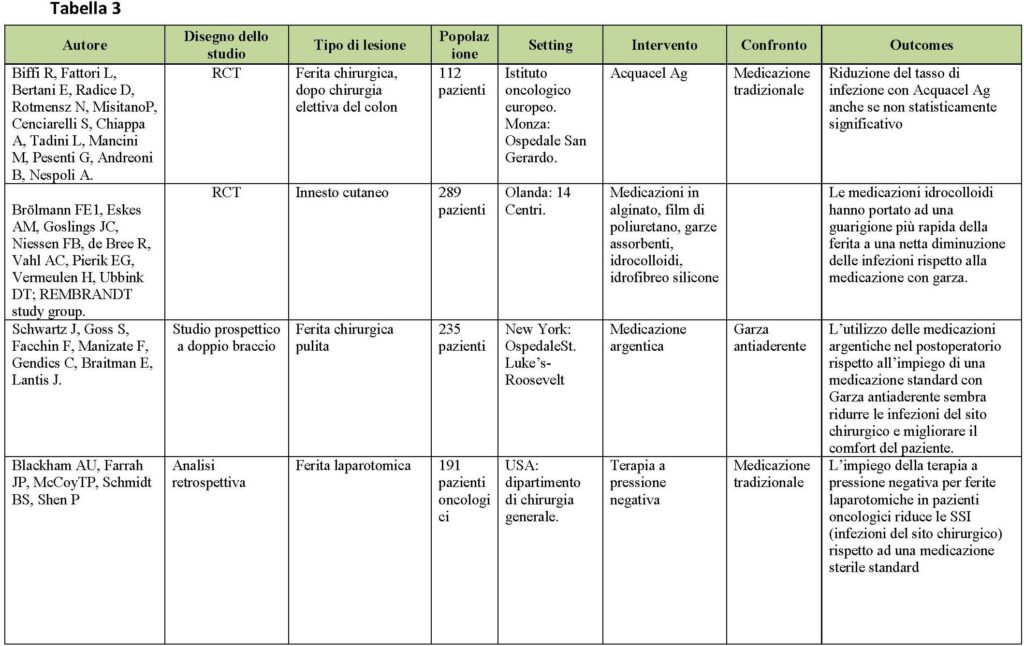
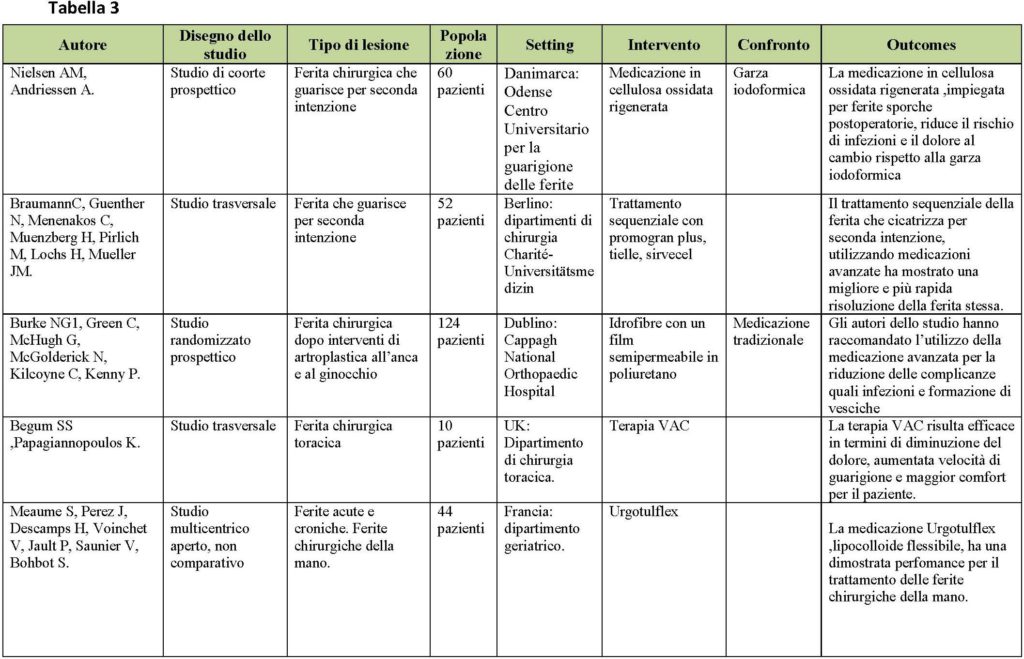
Gli articoli congruenti al quesito clinico sono risultati 15. Nella figura 3 è rappresentato il processo di selezione e valutazione della letteratura presa in esame. I contenuti dei singoli studi considerati nella revisione sono riportati in maniera sintetica nella tabella 1.
DISCUSSIONE
Dalla revisione della letteratura è emerso che l’impiego di medicazioni avanzate si accompagna ad una serie di vantaggi sia in termini di prevenzione delle complicanze che di qualità di vita. Per garantire un completo ripristino dell’integrità della cute, le linee guida NICE oltre a fornire una buona delucidazione sulle fasi che precedono l’utilizzo della medicazione, quali detersione ed antisepsi (non devono essere utilizzate le soluzioni colorate come ad esempio il mercurio cromo, la fuxina, il violetto di genziana, la tintura rubra di Castellani in quanto esplicano una ridotta azione antisettica, non permettono la valutazione della ferita per es. favorendo l’occultamento di arrossamenti e sono sconsigliati dalle principali linee guida internazionali. Anche gli antibiotici topici in tutte le forme non devono essere applicati perché provocano la formazione di ceppi batterici resistenti, possono essere allergizzanti e sono sconsigliati dalle principali linee guida), indicano quali medicazioni sono utilizzate per la gestione della ferita che guarisce per seconda intenzione, quelle interattive, e quali non devono essere usate, EUSOL® e garza, garza di cotone umido.
Per quel che concerne il tasso delle infezioni del sito chirurgico le medicazioni idrocolloidi e quelle argentiche rispetto alle garze antiaderenti e alle idrofibre determinano una riepitelizzazione di più breve durata e una minore incidenza di infezioni (Brolmann e Schwartz). Un caso a parte è rappresentato dalla medicazione Aquacel Ag® che, rispetto alla tradizionale, non ha prodotto una superiore significatività statistica nel ridurre le infezioni della ferita (Biffi).
Un nuovo approccio al trattamento delle ferite chirurgiche è la VAC, l’impiego della terapia a pressione negativa, che trova il suo campo di applicazione nelle ferite che guariscono per seconda intenzione, in quelle laparotomiche ed ortopediche (COI). Sebbene mostrino una riduzione delle infezioni del sito chirurgico rispetto alla medicazione sterile standard e una minore incidenza di complicanze quali sieromi o ematomi, rimane incerto se l’utilizzo della NPWT possa essere applicato a tutte le ferite chiuse.
Una questione che richiede particolare zelo in tale contesto, è la spesa sanitaria. I costi legati alla gestione delle ferite chirurgiche in caso di lesioni cutanee maligne, assorbono impegno economico significativo quando non vi è la guarigione delle medesime rispetto ad un completo ripristino delle funzioni cutanee nel post-operatorio [10].
CONCLUSIONI
Nonostante siano scarse le raccomandazioni circa l’uso dei diversi tipi di medicazioni in relazione alla ferita chirurgica in esame, appare evidente che le medicazioni avanzate rappresentino un’ottima strategia per la risoluzione della ferita e per il contenimento delle complicanze correlate al sito chirurgico. In seguito all’utilizzo delle stesse è stato rilevato un maggiore comfort da parte del paziente sia in termini di diminuzione del dolore al cambio della medicazione che di un tasso di infezioni ridotto anche se statisticamente non significativo. Tuttavia l’alto costo sostenuto nelle cure post operatorie per ferite chirurgiche complicate, impone agli operatori sanitari un’adeguata appropriatezza nel loro utilizzo anche al fine di favorire la riparazione tessutale e migliorare gli esisti assistenziali dei pazienti chirurgici.
Implicazioni per la pratica
Le ferite chirurgiche che guariscono per prima intenzione vanno trattate con medicazioni sterili standard utilizzando nelle prime 24-48 ore solo acqua sterile. Non è possibile raccomandare, al momento, l’uso di una medicazione specifica rispetto alla garza sterile. Probabilmente la rimozione della medicazione da ferite pulite o pulite-contaminate prima delle 48 ore dall’intervento chirurgico non aumenta il rischio di infezione. Tuttavia sono necessarie altre prove a sostegno [11]. Per le ferite che guariscono per chiusura primaria ritardata sono controindicate le garze iodoformiche perché non promuovono un ambiente umido, provocano dolore alla rimozione e possono causare un’intossicazione da assorbimento sistemico di iodio.
Le ferite chirurgiche che guariscono per seconda intenzione possono essere trattate con schiume di poliuretano e medicazioni interattive, ma sono controindicate dalle linee guida NICE, Eusol® e garza, o garza di cotone umido o soluzioni antisettiche di mercurio [12]. Risulta interessante lo studio condotto presso i Dipartimenti della Charité-Universitäts Medizin a Berlino dove è stata registrata una più rapida guarigione delle ferite (che guariscono per seconda intenzione) utilizzando il seguente trattamento sequenziale [13]: Promo Gran Plus®, Tielle®, Servicel®.
Per la gestione delle ferite post-artroplastica al ginocchio e all’anca sono raccomandate medicazioni che combinano idrofibre e un film semipermeabile in poliuretano poiché riducono i tassi di infezione e di formazione di vesciche. Nel caso di infezione ossea profonda, in pazienti con ferite ortopediche, sembra rappresentare una valida alternativa alle medicazioni tradizionali, il trattamento con KytoCel® e SorbXtra®, specie nella gestione dell’essudato e nel controllo degli odori [14].
Le ferite sporche giovano delle medicazioni non occlusive come la medicazione in cellulosa ossidata rigenerata.
In caso di ferite infette, dovrebbero essere utilizzate medicazioni avanzate che abbiano all’interno della struttura anche un antisettico locale (i più comunemente utilizzati sono lo iodio, l’argento e il Poli Esa Metilen Bioguanide (PHMB): tale antisettico, in aggiunta ad una antibiotico-terapia sistemica, permette di risolvere il quadro infettivo in atto. Non vanno utilizzate medicazioni occlusive come idrocolloidi e schiume di poliuretano.
Per quel che concerne la complicanza della deiscenza non sono stati trovati articoli che indicassero il tipo di medicazione che potesse prevenirla. Se la deiscenza è piccola possono essere impiegati idrogel e idrofibre.
Un nuovo approccio, nell’ambito delle medicazioni avanzate, è il trattamento delle ferite chirurgiche che guariscono per seconda intenzione o di esiti di deiscenza con una medicazione a pressione negativa [15]: consiste nell’applicazione di una medicazione (in garza o in schiuma di poliuretano) a contatto con il letto della ferita, coperta con un film trasparente e collegata a una pompa d’aspirazione; tale dispositivo permette di creare una pressione negativa, drenando l’essudato in eccesso. Sebbene tale metodica sia utilizzata a livello internazionale da più di un decennio, non è ancora del tutto chiara la sua efficacia. L’utilizzo abituale, pertanto, non può essere raccomandato anche per gli alti costi da sostenere, è risultata maggiormente efficace, invece, nel trattamento delle ferite chirurgiche toraciche e laparotomiche. Altra zona grigia da chiarire, infatti, è se la sua applicazione possa essere esteso anche a tutte le ferite chiuse. Le evidenze scientifiche, in merito alla riduzione del dolore durante il cambio, sostengono l’utilizzo di medicazioni idrofibre e lipocolloidi flessibili specie nel trattamento della chirurgia della mano.
BIBLIOGRAFIA
- Martin P. Wound healing – aiming for perfect skin regeneration. Science 1997;276:75-81.
- Amendola R. Ferite chirurgiche. Evidence based nursing 55. IJN N.4/2012.
- Klevens RM, Edwards JR, Richards CL Jr, Horan TC, Gaynes RP, Pollock DA, Cardo DM. Estimating health care-associated infections and deaths in U.S. hospitals, 2002. Public Health Rep 2007; 122 :160–6.
- Stannard JP, Gabriel A, Lehner B. Use of negative pressure wound therapy over clean, closed surgical incisions. Int Wound J 2012; 9 (suppl 1):32–9.
- Dyer A, Griffiths I. The cost of wound management. Wound Prac Res 2014; 22(1):2.
- Horan TC, Andrus M, Dudeck MA. CDC/NHSN surveillance definition of health care-associated infection and criteria for specific types of infections in the acute care setting. Am. J Infect. Control 2008;36:309-32.
- Peghetti A, Mantovani M, Canova G, Ferri L. Le medicazioni avanzate per il trattamento delle ferite acute e croniche. Dalle evidenze della letteratura alla pratica quotidiana. Regione Emilia Romagna. Commissione Regionale Dispositivi Medici. 2012.
- Bellingeri A., Il prontuario per la gestione delle lesioni cutanee. Medicazioni, bendaggi ed ausili antidecubito 2013-2014, Edizioni CdG, 2013, Pavia.
- Richardson WS, Wilson MC, Nishikawa J et al. (1995) The well-built clinical question: a key to evidence-based decisions. ACP J Club, 123(3), A12-A13.
- Stankiewicz M, Webster J & Coyer F. An evaluation of wound care product costs, from failed lower limb surgical sites compared with patients who heal immediately postoperatively. March 2015.
- Clare D Toon, CharnelleLusuku, Rajarajan Ramamoorthy, Brian R Davidson, Kurinchi Selvan Gurusamy. Early versus delayed dressing removal after primary closure of clean and clean-contaminated surgical wounds. Editorial Group: Cochrane Wounds Group. 2015.
- NICE “Surgical site infections: prevention and treatment” Clinical guideline Published: 22 October 2008 nice.org.uk/guidance/cg74.
- Braumann C, Guenther N, Menenakos C, Muenzberg H, Pirlich M, Lochs H, Mueller JM.Clinical experiences derived from implementation of an easy to use concept for treatment of wound healing by secondary intention and guidance in selection of appropriate dressings.Int Wound J. 2011 Jun;8(3):253-60.
- Julie Bennett Tissue, Birmingham Jody Thompson. Deep bone infections following surgery. 2014.
- Begum SS1, Papagiannopoulos K.The use of vacuum-assisted wound closure therapy in thoracic operations. Ann Thorac Surg. 2012 Dec;94(6):1835-9.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Studio quali-quantitavo con l’utilizzo dello Student Evaluation of Clinical Environment (SECEE).
Valentina Annese, Infermiera indipendente. E-mail: valentina.annese@hotmail.it
Doi: 10.32549/OPI-NSC-2
Cita questo articolo
Abstract
La qualità dell’ambiente di apprendimento risulta essere un importante fattore influenzante l’esperienza degli studenti infermieri. La valutazione della qualità dovrebbe includere la classificazione delle percezioni dello studente sui fattori che influenzano il loro apprendimento clinico.
L’obiettivo di questo studio è comprendere come gli studenti infermieri percepiscono l’ambiente clinico di apprendimento nei Corsi di Laurea in Infermieristica della Regione Molise utilizzando lo strumento “Student Evaluation of the Clinical Education Environment Inventory”(SECEE)[1].
Il campione è rappresentato dagli studenti del secondo e del terzo anno dei Corsi di Laurea in Infermieristica della Regione Molise.
I risultati evidenziano una significativa predisposizione degli studenti infermieri ad esprimersi positivamente circa il proprio ambiente clinico di apprendimento.
L’originalità del presente progetto di ricerca risiede fondamentalmente nella volontà di proporre un’analisi che considera e osserva le percezioni e le opinioni degli studenti infermieri attraverso un metodo quali-quantitativo.
Parole chiave: Clinical learning environment, nursing education, clinical training.
Evaluation of the clinical learning environment in the Nursing Degree Courses in the Molise Region: quali-quantitative study with the use of the Student Evaluation of Clinical Education Environment (SECEE).
Abstract
The quality of the learning environment is an important factor influencing the experience of nursing students. Quality assessment should include the classification of the student's perceptions about the factors influencing their clinical learning. The objective of this study is to understand how nursing students perceive the clinical learning environment in the Nursing Degree Courses in the Molise Region using the "Student Evaluation of the Clinical Education Environment Inventory" (SECEE) tool. The sample is represented by the students of the second and third year of the Degree Courses in Nursing in the Molise Region.
The results show a significant predisposition of nursing students to positively express themselves on the subject of their own clinical learning environment. The originality of this research project basically lies in the desire to propose an analysis that considers and observes the perceptions and opinions of nursing students through a quali-quantitative method.
Keywords: Clinical learning environment, nursing education, clinical training.
Introduzione
In Italia, la lunga tradizione formativa ha posto da sempre attenzione alle strategie didattiche e organizzative in grado di assicurare un’esperienza di tirocinio di qualità. L’apprendimento clinico, denominato negli attuali ordinamenti didattici come “attività formative professionalizzanti” o “tirocinio” è parte integrante del percorso di studi dello studente infermiere[2]. Il tirocinio rappresenta l’ambito privilegiato per l’acquisizione delle competenze professionali dell’infermiere, l’opportunità per tradurre il sapere acquisito in sapere esperto[3]. In esso trovano sintesi gli aspetti cognitivi, relazionali, tecnici e deontologici atti a garantire il possesso delle competenze professionali nell’ambito dell’assistenza generale infermieristica, competenze immediatamente spendibili con il completamento del percorso di studi, stante il valore abilitante dell’esame finale. È quel luogo dove su progetto individuale si perfeziona il sapere teorico, si rendono esplicite le abilità personali, si favorisce l’emersione e la formazione delle capacità di relazione, ascolto ed elaborazione dei problemi per la loro soluzione, che sono patrimonio di difficile trasmissione con metodologie passive; apprendimenti che devono essere facilitati e guidati da figure dedicate, quali il tutor, sviluppate come metodologia didattica, inserite in contesti coerenti a tali principi anche nella gestione aziendale ordinaria[4]. Un mezzo per individuare e valutare i fattori che influiscono sull’efficacia dell’esperienza di insegnamento è quello di osservare l’ambiente di apprendimento attraverso gli occhi degli studenti. Le percezioni degli studenti sull’ambiente di apprendimento clinico, possono fornire al personale docente, ai direttori didattici e tutor didattici delle informazioni preziose relative all’apprendimento dello studente in questi ambienti[5]. L’idea di uno studio che ponga sotto i riflettori le percezioni degli studenti infermieri sul proprio ambiente clinico di apprendimento nasce dal desiderio di comprendere gli aspetti più nascosti e inespressi dell’esperienza clinica degli studenti.
Obiettivo
L’obiettivo di questo studio è la valutazione dell’ambiente di apprendimento clinico nei Corsi di Laurea in Infermieristica della Regione Molise attraverso uno studio quali-quantitativo con l’utilizzo dello Student Evaluation of Clinical Education Environment (SECEE).
Materiali e Metodi
Lo studio quali-quantitativo è stato condotto in tre diverse sedi di Corso di Laurea in Infermieristica della Regione Molise.
Il campione è rappresentato dagli studenti del secondo e del terzo anno dei Corsi di Laurea in Infermieristica della Regione Molise per un totale di circa 390 studenti e tre sedi di formazione afferenti a tre grandi Università:
- Università Cattolica del Sacro Cuore,
- Università degli Studi del Molise,
- Università degli studi di Roma La Sapienza.
Sono stati esclusi dallo studio gli studenti del primo anno.
Lo strumento utilizzato è lo Student Evaluation of Clinical Education Environment (SECEE)costituito da 32 item all’ interno di 3 subscale che sono: Instructor Facilitation of Learning, Preceptor Facilitation Learning e Learning Opportunities.
Gli studenti rispondono a queste domande formulate secondo una scala di tipo Likert a 5 punti, che va da molto in disaccordo a molto d’accordo. Oltre alle 5 possibili alternative di risposta vi è una sesta categoria che è rappresentata dal non so rispondere attraverso la quale gli studenti possono fornire una spiegazione sulla riga sottostante la domanda.
Inoltre lo strumento è costituito da 2 domande semistrutturate che vanno a valutare gli aspetti che hanno promosso e/o ostacolato l’apprendimento clinico[6]. Il questionario è stato somministrato nel periodo compreso tra maggio e giugno 2015, il tempo medio di compilazione è stato pari a 5-10 minuti, i direttori didattici e i docenti erano presenti al momento della somministrazione. L’analisi e l’elaborazione dei dati è stata effettuata con l’SPSS versione 17 italiana.
Risultati
Ai fini dello studio sono risultati eleggibili 278 questionari somministrati relativamente nelle tre sedi di Corso di Laurea in Infermieristica della Regione Molise. Dai risultati si evince che il 48% degli studenti è di genere maschile mentre il 51,4% è invece di genere femminile. La fascia di età è compresa tra i 21-22 anni e l’anno di corso è rappresentativo per il 48,8% dal II anno e per il 51,8% dal III anno (Figura 1).

Per quanto riguarda le unità operative liberamente valutate dagli studenti emerge che una gran percentuale di studenti non esprime interesse rispetto all’unità operativa, si osserva però una leggera preponderanza dell’unità operativa di pronto soccorso. Dall’ analisi dei 32 item, nonché dall’analisi dimensionale si evince che nella dimensione 1: Instructor Facilitation of Learning la maggior parte degli studenti si esprime d’accordo rispetto a quelli che sono gli item contenuti in questa dimensione (Figura 2).

Anche nella seconda dimensione 2: Preceptor Facilitation Learning gli studenti si sono espressi con le categorie d’accordo e molto d’accordo. È da evidenziare una netta preponderanza del molto in disaccordo rispetto alle altre due dimensioni (Figura 3).

Importante e da non sottovalutare che in tutte le dimensioni gli studenti hanno utilizzato spesso la categoria neutrale. Secondo Marradi, tale categoria, offre un appiglio importante per non prendere una posizione ed essere responsabili di una scelta anche critica[7]. Infine anche nella dimensione 3:Learning Opportunities la maggior parte degli studenti si è espressa d’accordo rispetto agli item contenuti all’interno della dimensione stessa (Figura 4).

Tale risultato potrebbe essere un limite della scala Likert e di conseguenza dello studio stesso.
Interessante è stata l’analisi delle domande semistrutturate.
Per quanto riguarda gli aspetti che hanno promosso l’apprendimento clinico elementi come la professionalità, la preparazione e la competenza del personale infermieristico, la disponibilità dei professionisti sanitari a rispondere alle domande, a fornire feedback e ad essere modelli di ruolo, l’organizzazione delle unità operative e l’ambiente favorevole all’apprendimento clinico sono stati riconosciuti come elementi fondamentali durante l’esperienza clinica dello studente infermiere (Figura 5).

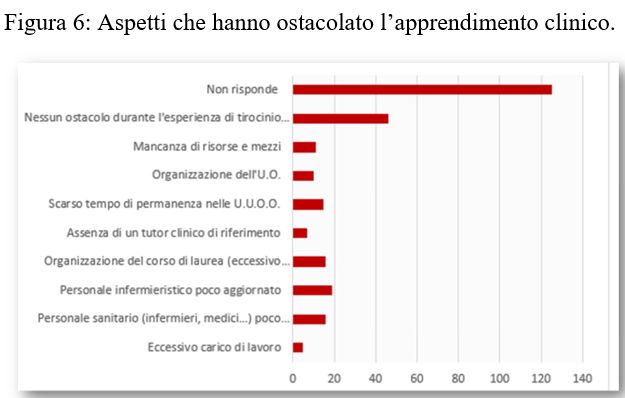
Tra gli aspetti che invece hanno ostacolato l’apprendimento clinico, la maggior parte degli studenti ha confermato di aver svolto un’esperienza di tirocinio clinico in un ambiente favorevole all’apprendimento, dato che rende poco significativo il numero di studenti che invece ritiene che il personale infermieristico sia poco aggiornato. Va però evidenziato che anche nelle domande semistrutturate un gran numero di studenti non risponde (Figura 6).
Discussione
Lo strumento SECEE versione 3, è stato sviluppato e riveduto sulla base di un’analisi dello studio, del feedback del personale docente e dello staff delle Unità Operative e delle versioni precedenti, allo scopo di rispecchiare accuratamente le percezioni dello studente infermiere sul proprio ambiente di apprendimento clinico.
Sono stati sviluppati altri questionari come il CLESI, il CLEI e il CLEDI, ma questi strumenti valutano un’esperienza clinica di infermieristica profondamente diversa da quella messa in pratica dal tipico studente italiano.
Lo strumento fornisce delle informazioni utili al corpo docente, ai Direttori Didattici di sede nonché allo staff infermieristico, sulle percezioni degli studenti riguardo l’adeguatezza delle opportunità di apprendimento nelle diverse UU.OO. sedi di tirocinio clinico specifico e per fornire informazioni ai Direttori Didattici sulle percezioni degli studenti circa le proprie esperienze, permettendo di evidenziare e di applicare correttivi alla metodologia di apprendimento inerente la formazione sul campo che, per gli studenti di Infermieristica risulta essere professionalizzante.
Il campione preso in esame risulta essere rappresentativo e caratterizzante della popolazione presa in esame in quanto riferibile a tre diversi Atenei di riferimento.
Lo strumento, in definitiva, risulta essere di facile utilizzo in quanto chiaro e coinciso e include le informazioni atte a verificare le eventuali criticità nella programmazione dei cicli di apprendimento previsti nel tirocinio clinico.
Nel 2012, infatti, lo stesso strumento (SECEE) è stato utilizzato per condurre uno studio quali quantitativo nei Corsi di Laurea della Regione Campania con l’obiettivo di valutare la qualità dell’ambiente clinico di apprendimento.
I risultati emersi dall’analisi quali – quantitativa sono pressoché sovrapponibili a quelli emersi dall’indagine effettuata nella regione Molise nonostante la Campania ha visto un campione pari a 727 studenti infermieri distribuiti in 15 sedi di formazione infermieristica.
Conclusioni
La valutazione del grado di soddisfazione degli studenti sulle esperienze di apprendimento clinico è un aspetto cruciale durante l’intero percorso di formazione dello studente infermiere. Nei contesti dove è elevata la soddisfazione degli studenti, gli esiti di apprendimento sembrano migliori.
L’obiettivo di questo progetto di ricerca è comprendere come gli studenti infermieri percepiscono l’ambiente clinico di tirocinio, e di verificare ed adattare al contesto gli strumenti presenti in letteratura come lo Student Evaluation of the Clinical Environment Inventory (SECEE).
In ultima analisi, l’obiettivo dell’impiego di tale strumento è quello di condurre risoluzioni e comportamenti sia da parte del corpo docente sia del personale dell’ente per fornire il miglior ambiente di apprendimento possibile per il maggior numero di studenti infermieri.
Per i corsi di laurea, sarebbe opportuno, disporre periodicamente (anche annualmente) di dati sul grado di soddisfazione degli studenti rispetto ai tirocini da loro frequentati con lo scopo di monitorare i contesti di apprendimento, riflettere sugli ambiti critici, discutere con i Direttori Didattici la percezione degli studenti e attivare strategie di miglioramento.
In conclusione possiamo affermare quindi che lo strumento è in grado di fornire informazioni utili circa le percezioni degli studenti infermieri sul proprio ambiente clinico di apprendimento e, i risultati evidenziano una predisposizione degli studenti infermieri ad esprimersi positivamente circa il proprio ambiente clinico di apprendimento.
Bibliografia
- Kari-Sand, J. (2000). Evaluating the Student Clinical Learning Environment: Development and Validation of the SECEE Inventory. Southern Online Journal of Nursing Research, 4, 1.
- Benner, P. (2003). L’eccellenza nella pratica clinica dell’infermiere. L’apprendimento basato sull’esperienza. Milano: McGraw-Hill.
- De Marinis, M.G., Tartaglini, D., Matarese, M., Piredda, M., &Binetti, P. (1999). Modelli per la formazione clinica nel diploma universitario per infermiere. Nursing Oggi, 2.
- Cust, J. (1996). A relational view of learning: implications for nurse education. Nursing Education Today,16, 256-266.
- Fain, J., A., Edizione italiana a cura di Vellone, E., (2004). La ricerca infermieristica. Milano: McGraw-Hill.
- Kari-Sand, J. (2009). Assessing Nursing Student Perceptions of the Clinical Learning Environment: Refinement and Testing of the SECEE Inventory. Journal of Nursing Measurement, 3, 17.
- Marradi, A., Gasperoni, G. (2002). Costruire il dato 3 – le scale Likert. Milano: Franco Angeli.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Corso FAD sull'interpretazione dell'elettrocardiogramma: Valutazione, Apprendimento ed Impatto nell'Organizzazione
Annamaria Bulgarelli1 & Annamaria Ferraresi2
- Infermiera Azienda USL Ferrara
- Infermiera Responsabile Servizio Interaziendale Formazione e Aggiornamento Azienda Ospedaliero Universitaria e USL di Ferrara
DOI: 10.32549/OPI-NSC-1
Cita questo articolo
ABSTRACT
Background.
L’Interpretazione dell’ECG è una conoscenza fondamentale da acquisire attraverso la formazione, in particolare per gli infermieri e le ostetriche che operano in un ospedale per acuti. Infatti, un’interpretazione dell’ECG rapida ed accurata, è fondamentale per riconoscere precocemente alterazioni che possono mettere a rischio la vita del paziente ed allertare il medico per la refertazione. Studi precedenti hanno dimostrato che la competenza nell’interpretazione dell’ECG tra i gli infermieri è molto variabile e la relativa diagnosi precoce può essere compromessa.I programmi più comuni per la formazione degli infermieri nell’interpretazione dell’ECG sono la lezione frontale e l’analisi di casi. Poiché alcuni studi dimostrano l’efficacia della Formazione a Distanza (FaD) nello sviluppo di conoscenze relative all’interpretazione dell’ECG, nell’Azienda Ospedaliero Universitaria di Ferrara, è stato sviluppato un programma di e-learning per l'acquisizione di tali conoscenze.Gli scopi del nostro studio sono di valutare le capacità di interpretazione dell’ECG tra gli infermieri e le ostetriche a seguito della partecipazione dopo un percorso formativo on-line basato su lezioni ed analisi di casi clinici e di misurare l’impatto organizzativo.
Materiali e metodi. Il corso è stato realizzato utilizzando la piattaforma Moodle che prevede un sistema di reportistica in grado di rilevare e tracciare il percorso didattico di ogni partecipante. La popolazione considerata nell’indagine di impatto è di 316 professionisti infermieri ed ostetriche con contratto sia a tempo indeterminato che a tempo determinato presso l’Azienda Ospedaliero-Universitaria Sant’Anna di Ferrara, che hanno partecipato al corso FaD dal 4 novembre 2013 al 31 agosto 2014. Per la valutazione del corso, le variabili analizzate sono: genere, ora di termine del corso, punteggi ottenuti del test di apprendimento, questionario di gradimento, questionario di impatto organizzativo.
Risultati. Per quanto riguarda il questionario di gradimento i partecipanti risultano essere 312; poiché al momento del download il corso di formazione a distanza era ancora attivo. Il questionario di impatto organizzativo è stato inviato a tutti coloro che avevano terminato il corso da almeno sei mesi. A questa indagine hanno aderito 63 infermieri.
I tre tipi di questionari valutati hanno evidenziato risultati abbastanza soddisfacenti:
- la quasi totalità dei partecipanti, utilizzando il questionario di gradimento, ha espresso piena soddisfazione sul corso che si è dimostrato utile ed apprezzato.
- le variabili analizzate del questionario di apprendimento quali il punteggio medio ottenuto dai partecipanti risulta essere 17.01/18; gli orari di compilazione del questionario evidenziano una equa ripartizione nei tre turni di lavoro.
- le variabili analizzate nel questionario di impatto organizzativo, come l’età media dei partecipanti (circa 46 anni); una distribuzione di provenienza dai reparti abbastanza bilanciata tra dipartimento medico, chirurgico e di emergenza; il riscontro da parte dei partecipanti dei casi clinici trattati nel corso risulta abbastanza rappresentativo come anche l’applicazione delle conoscenze acquisite, ha realizzato un miglioramento nella qualità delle cure erogate.
Discussione. I dati analizzati sono preliminari: al momento si può dedurre che i professionisti sono interessati ad aumentare le proprie competenze in materia di ECG e che la formazione on line sia utile a migliorare tali competenze, che sono applicate nella pratica clinica.
Parole chiave: e-learning, ECG, Corso FaD, operatori sanitari
DL course on electrocardiogram interpretation: Evaluation, Learning and Impact within the Organization
ABSTRACT
Background. ECG interpretation represents fundamental knowledge to be acquired through training, particularly for nurses and midwives working in an acute care hospital. In fact, quick and accurate interpretation of the ECG is essential for early recognition of alterations that may endanger the patient's life and alert the doctor to reporting. Previous studies have shown that ECG interpretation skill varies widely among nurses and related early diagnosis may be compromised. The most common training programmes for nurses in ECG interpretation involve lectures and case analysis. Since some studies show the effectiveness of Distance Learning (DL) in the development of knowledge related to ECG interpretation, an e-learning programme has been developed at the University Hospital of Ferrara for the acquisition of this knowledge. The aims of our study are to evaluate the ECG interpretation skills between nurses and midwives following an on-line training course based on lectures and analysis of clinical cases and to measure organisational impact.
Materials and methods. The course was created using the Moodle platform that provides a reporting system that can detect and track the learning path of each participant. The population considered in the impact survey is 316 nursing and obstetric staff employed on open-ended and fixed term contracts at the Sant’Anna University Hospital of Ferrara who took part in the DL course from the 4th of November 2013 to the 31st of August 2014. For the evaluation of the course the variables analysed are: gender, course completion time, scores obtained from the learning test, satisfaction questionnaire, organisational impact questionnaire.
Results. As for the satisfaction questionnaire, there are 312 participants; since at the time of download the distance training course was still active. The organisational impact questionnaire was sent to all those who had finished the course at least six months ago, 63 nurses joined the survey.
The three types of questionnaires evaluated showed quite satisfactory results:
- almost all the participants, using the satisfaction questionnaire, expressed full satisfaction with the course as it proved to be useful and appreciated.
- the analysed variables of the learning questionnaire such as the average score obtained by the participants is 17.01/18; the times for completing the questionnaire show a fair distribution in the three work shifts.
- the variables analysed in the impact questionnaire include the average age of the 46-year-old participants; a distribution of fairly balanced departments between the medical, surgical and emergency departments; the feedback from the participants of the clinical cases treated in the course is quite representative as also the application of the acquired knowledge has achieved an improvement in the quality of the care provided.
Discussion. The data analysed are preliminary: at the moment it can be inferred that professionals are interested in increasing their skills in the ECG field and that online training is useful for improving these skills which are applied in clinical practice.
Keywords: e-learning, ECG, Continuing Medical Education courses (CME), healthcare professional
BACKGROUND
Le professioni sanitarie negli ultimi anni hanno subito grandi cambiamenti con una graduale crescita delle professionalità attraverso studi universitari e aggiornamenti continui.
L’Unione Europea definisce l’“apprendimento permanente” come: qualsiasi attività di apprendimento intrapresa nelle varie fasi della vita al fine di migliorare le conoscenze, le capacità e le competenze in una prospettiva personale, civica, sociale e/o occupazionale. Nella società europea basata sulla conoscenza, l'istruzione e la formazione permanente hanno acquisito un’importanza fondamentale. Oggi, l’accesso ad informazioni e conoscenze aggiornate, nonché la volontà e la capacità di utilizzare tali risorse in maniera intelligente a fini personali o nell’interesse della collettività, sono indispensabili per migliorare le capacità professionali.
Le conoscenze e le competenze apprese da giovani, non possono più ritenersi valide per tutta la vita e, per la realizzazione dell’istruzione e formazione permanente, è importante anche ciò che si apprende in età adulta.
L'on-line education si introduce nell’ambiente informale, il quale rappresenta una riserva considerevole di sapere e potrebbe costituire un’importante fonte d’innovazione nei metodi d’insegnamento e di apprendimento (Commissione delle Comunità Europee, Bruxelles, 30.10.2000). In relazione a tali scenari il Servizio formazione delle Aziende Sanitarie di Ferrara ha creato un sito web dedicato all'e-learning e lo sviluppo di comunità di pratica, all'interno del quale è stata installata una piattaforma web 2.0 Moodle allo scopo di svolgere corsi di formazione distanza per il personale dell'azienda sanitaria.
La piattaforma Moodle e è un Open Source Course Management System (CMS) o Sistema di gestione di corsi online, ossia una applicazione web libera, pacchetto software, che si installa direttamente su un server Web e rende, così, possibile l’effettuazione della Formazione a Distanza.
Moodle è fornito liberamente come software Open Source (GNU General Public License)[1].
E’ opinione diffusa che l’interpretazione dell'ECG sia una competenza fondamentale da acquisire attraverso la formazione, in particolare per gli infermieri e le ostetriche che operano in un ospedale per acuti. Infatti, tale azione, esercitata in forma rapida è fondamentale per riconoscere precocemente alterazioni che possono mettere a rischio la vita del paziente ed allertare il medico per la refertazione. Studi precedenti riportano che la competenza di interpretazione dell'ECG tra i gli infermieri è molto variabile e la relativa diagnosi precoce può essere compromessa [1-4].I programmi più comuni per la formazione degli infermieri nell’interpretazione dell’ECG sono la lezione frontale e l’analisi di casi. Poiché alcuni studi dimostrano l’efficacia della formazione FaD nello sviluppo di conoscenze relative all’interpretazione dell’ECG [5-6], è stato sviluppato un programma di e-learning per l'acquisizione di tali conoscenze.Gli scopi del nostro studio sono di valutare le capacità di interpretazione ECG tra gli infermieri e le ostetriche dopo un percorso a base di lezioni e casi clinici on-line e di misurare l’applicabilità percepita dai partecipanti al corso.
MATERIALI E METODI
Il giorno 4 novembre 2013 è stato attivato un corso FaD, nella piattaforma di formazione a distanza aziendale.
Il corso è costituito da quattro moduli:
- le basi dell’elettrocardiogramma;
- Il ritmo sinusale e le principali alterazioni del tracciato di origine patologica;
- Le sindromi coronariche acute;
- esercitazioni, casi clinici.
La popolazione considerata nello studio è di 316 professionisti che hanno partecipato al corso dal 4 novembre 2013 al 31 agosto 2014. Il questionario di impatto organizzativo è stato inviato solo a coloro che avevano concluso il corso da almeno sei mesi. Per la raccolta dati sono stati utilizzati i seguenti strumenti:
Il questionario di gradimento costituito da 14 item, di cui quattro risposte aperte, per permettere ai compilatori di esprimersi liberamente e nel modo desiderato sugli aspetti negativi e positivi del corso, e stimolare sugli stessi quesiti proposti nel forum. Per i restanti quesiti è stata utilizzata la scala Likert a 5 declinazioni (1 per nulla, 2 poco, 3 abbastanza, 4 molto, 5 del tutto) per rendere più semplice ed immediata la risposta e per ottenere, una volta codificate le risposte, una più accurata analisi dei dati. Il questionario di apprendimento, costituito da 18 domande a risposta multipla (inclusi otto tracciati elettrocardiografici) con quattro alternative di risposta.
Per poter essere superato, era necessario rispondere correttamente all'80% dei quesiti proposti. Il partecipante aveva a disposizione solo tre tentativi per il superamento del corso.
Il questionario di impatto organizzativo era costituito da 25 domande relative alle seguenti aree di indagine:
- Caratteristiche socio demografiche dei partecipanti
- Percezione di applicabilità delle competenze apprese
- Percezione dell’apprendimento per l’individuo e per l’organizzazione
Le informazioni sono state elaborate attraverso il programma Microsoft Excel.
RISULTATI
La popolazione considerata nello studio è rappresentata da 316 partecipanti che si sono collegati alla piattaforma per eseguire il corso di aggiornamento e che hanno completato il test di apprendimento dalla data di attivazione fino al 31 agosto 2014, giorno in cui è stato effettuato il download dei dati. Il questionario di impatto è stato inviato solo a coloro che avevano terminato il corso da almeno sei mesi, hanno aderito all’indagine 63 infermieri.
I partecipanti hanno espresso molta soddisfazione riguardo il corso di aggiornamento ponendosi nella fascia medio-alta di gradimento, con un valore medio finale di 4.31 (Tabella 1).
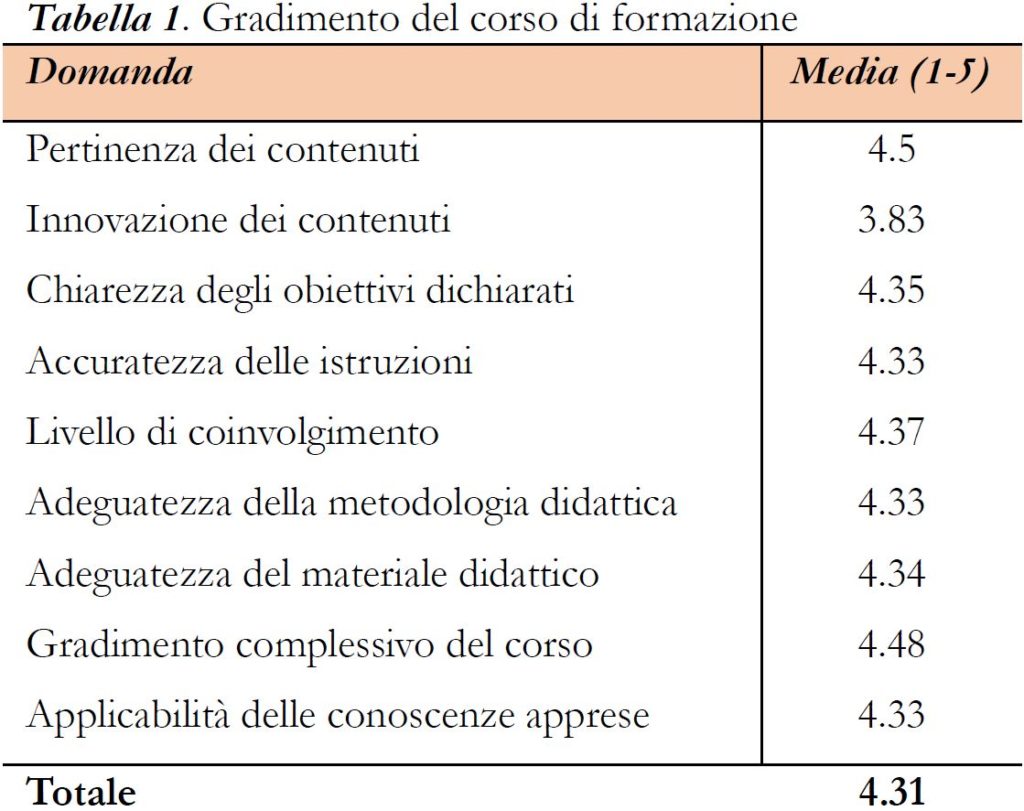
Risulta solo una diminuzione nella risposta relativa alla domanda due riguardante l’innovazione dei contenuti trattati; i partecipanti ritengono mediamente innovativo l'argomento essendo la media delle risposte pari a 3.8.
La maggior parte dei partecipanti esprime un’ottima pertinenza tra contenuti ed obiettivi. Il 62% dei partecipanti ritiene infatti “del tutto” pertinenti i contenuti del corso rispetto agli obiettivi prefissati, il 27% “molto” pertinenti, il 10% ha attribuito il valore 3 ovvero “abbastanza” soddisfatto, solo una persona ritiene i contenuti poco pertinenti e “per nulla” pertinenti rispetto agli obiettivi prefissati.
Il 97% dei partecipanti al corso ha considerato positivamente chiarezza ed accuratezza delle istruzioni: del tutto (54%), molto (29%), abbastanza (14%) chiare ed accurate.
Le percezioni espresse dai partecipanti del corso in merito al livello di coinvolgimento durante lo svolgimento del corso sfociano in dati nettamente positivi.
Rispetto alla metodologia didattica utilizzata, si mantiene il trend fortemente positivo: il 98% dei partecipanti infatti esprime giudizi soddisfacenti. Il 51% ritiene la metodologia didattica del corso “del tutto” adeguata, il 33% sceglie il termine “molto”, il 14% “abbastanza”.
Anche per quanto riguarda il materiale didattico predisposto per il corso, il 97% dei discenti ne è soddisfatto.
Molto buoni sono i dati riferiti al grado di soddisfazione dei partecipanti nei confronti del corso: più della metà dei partecipanti (61%) ha gradito “del tutto” il corso, il 29% si ritiene molto soddisfatto, mentre il 9% dichiara di esserlo “abbastanza”. Solo tre persone (1%) hanno gradito “poco” il corso, a due persone non hanno gradito il corso per nulla.
Questionario di apprendimento
La popolazione considerata nello studio è rappresentata da 316 partecipanti che si sono collegati alla piattaforma per eseguire il corso di aggiornamento e che hanno completato il test di apprendimento il giorno in cui è stato effettuato il download dei dati (31 Agosto 2014). Il test era costituito da 18 domande di cui 8 erano interpretazioni di tracciati elettrocardiografici (Fig. 1). Il 44% ha ottenuto il massimo risultato conseguibile: 18 punti; il 26% dei partecipanti ha ottenuto 17 punti; il 20% 16 punti, il 10% 15 punti.
Lo svolgimento della formazione FaD è stato prevalente nelle ore notturne e pomeridiane.
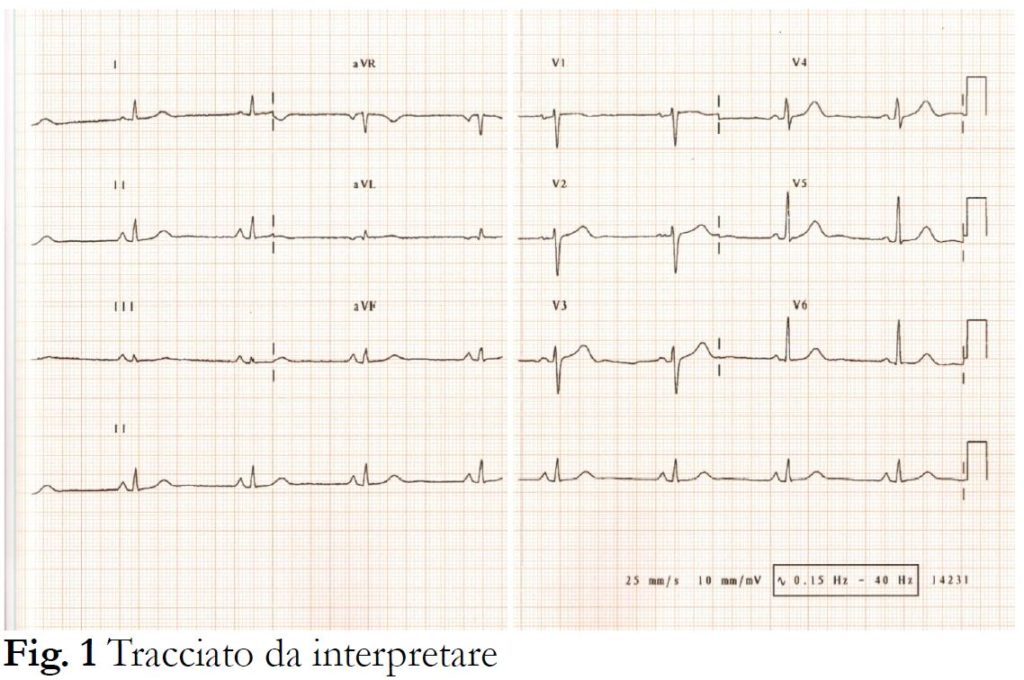
Questionario di impatto organizzativo
Il range di età dei 63 partecipanti all’indagine di impatto organizzativo è compreso tra i 30 ed i 57 anni con una media di età di 46.06 anni.
I partecipanti risultano provenire per un 33% dal Dipartimento Medico; per un 32% dal Dipartimento Chirurgico; per un 21% dal Dipartimento di Emergenza e per un 14% da altri dipartimenti.
L'83% dei partecipanti dichiara di aver eseguito elettrocardiogrammi dalla conclusione del corso sino alla data di compilazione del questionario.
Le percezioni espresse dai partecipanti del corso in merito alla valutazione sulla corretta tecnica di esecuzione dei tracciati elettrocardiografici che essi eseguono, evidenzia dati nettamente positivi. Per quanto riguarda la percezione dei partecipanti in merito al miglioramento delle conoscenze sulla rilevazione delle anomalie dell'ECG a seguito della partecipazione al corso, una percentuale pari all'83% ritiene che le conoscenze siano migliorate.
L'8% partecipanti dichiarano di aver rilevato spesso anomalie nei tracciati elettrocardiografici, il 38% a volte, il 32% raramente ed il 22% mai.
Alla domanda riguardante la rilevazione, negli ECG eseguiti, di almeno uno dei casi clinici trattati nella formazione, il 25% dei partecipanti ha risposto affermativamente.
Si chiedeva inoltre ai partecipanti come le conoscenze acquisite, in almeno un caso clinico identificato avevano influito sull’evoluzione clinica e in pratica come le avevano applicate (Tabella 2).

Come si osserva dalla tabella ben quattordici infermieri hanno richiesto l'intervento urgente del medico, tre hanno potuto effettuare un migliore inquadramento del caso clinico, cinque hanno riferito di aver applicato solo una parte delle competenze fornite dal corso perché necessitavano di maggiori approfondimenti, tre dichiarano di non aver mai applicato le competenze acquisite.
Infine sull'ultima domanda del questionario che richiedeva ai partecipanti quali altri quadri clinici avrebbero approfondito con un corso; i quadri clinici che i partecipanti al questionario vorrebbero approfondire con altro corso FaD sono molteplici. Si evidenzia una prevalenza di richiesta di corsi sulla simulazione delle situazioni di emergenza da sviluppare però all'interno dei reparti. Alcuni infermieri hanno richiesto un corso sulla gestione dei pazienti neurologici e per la gestione degli accessi venosi.
Discussione
La formazione nell’attuale contesto organizzativo non può più essere considerata un evento eccezionale da spendere in occasioni e momenti particolari, ma piuttosto deve essere vista come una necessità che riguarda tutta la vita lavorativa. Il focus si sposta dunque dai ‘corsi’ ai ‘percorsi’ e dalla formazione ‘una tantum’ alla formazione continua, lifelong learning.
Dai dati raccolti si può osservare come in corso FaD sia stato molto gradito dagli infermieri e che la metodologia utilizzata sia risultata efficace per l’apprendimento. Il numero importante di infermieri formati evidenzia come la metodologia FaD consenta di diffondere conoscenze molto più capillarmente e con costi ridotti rispetto alla formazione residenziale. Inoltre, dagli orari di accesso alla piattaforma risulta come tale formazione sia svolta in orario di servizio utilizzando gli orari di minore intensità lavorativa.
Le percezioni espresse dai partecipanti del corso in merito alla corretta tecnica di esecuzione dei tracciati elettrocardiografici eseguiti dopo il corso ha dato un esito positivo; ancora più evidente è la positività dell’impatto della formazione sulla performance lavorativa dei dipendenti che hanno dichiarato di constatare un miglioramento sul riconoscimento delle principali anomalie dell'ECG sul lavoro.
La frammentarietà e l’eterogeneità delle risposte aperte al questionario di impatto in merito alle ulteriori tematiche da approfondire ha permesso di individuare delle macroaree di classificazione utili per la presentazione dei dati, a discapito chiaramente della varietà dei suggerimenti annotati che potranno essere analizzati dal Servizio Formazione ai fini di una programmazione e progettazione delle attività il più possibile coincidente e coerente con quanto registrato.
Nonostante i risultati incoraggianti di questo studio in merito all’impatto, sono necessari ulteriori studi per misurare, oltre al gradimento e all’apprendimento, anche l’impatto organizzativo delle formazioni FaD che negli ultimi anni è stata svolta da molti infermieri.
Bibliografia
- Berger JS, Eisen L, Nozad V, D’Angelo J, Calderon Y, Brown DL, Schweitzer P. Competency in electrocardiogram interpretation among internal medicine and emergency medicine residents. Am J Med 2005; 118:873–880.
- Eslava D, Dhillon S, Berger J, Homel P, Bergmann S. Interpretation of electrocardiograms by first-year residents: the need for change. J Electrocardiol 2009; 42:693–697.
- De Jager J, Wallis L, Maritz D. ECG interpretation skills of South African Emergency Medicine residents. Int J Emerg Med 2010; 3:309–314.
- Hoyle RJ, Walker KJ, Thomson G, Bailey M. Accuracy of electrocardiogram interpretation improves with emergency medicine training. Emerg Med Australas 2007; 19:143–150
- Barthelemy FX, Segard J, Fradin P, Hourdin N, Batard E, Pottier P, Potel G,Montassier E. ECG interpretation in Emergency Department residents: an update and e-learning as a resource to improve skills. Eur J Emerg Med. 2015 Aug 18 [Epub ahead of print]
- Montassier E, Hardouin JB, Segard J, Batard E, Potel G, Planchon B, Trochu JN,Pottier P. e-Learning versus lecture-based courses in ECG interpretation for undergraduate medical students: a randomized non inferiority study. Eur J Emerg Med. 2014 Nov 10. [Epub ahead of print]
[1] Open source, in informatica, indica un software i cui autori (detentori dei diritti) ne permettono e favoriscono il libero studio e l'apporto di modifiche da parte di altri programmatori indipendenti. Questo è realizzato mediante l'applicazione di apposite licenze d'uso (in genere gratuite). (http://docs.moodle.org/dev/License)
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.

