Sabrina Bindo, Maria1 Rosaria Esposito2 & Assunta Guillari3
- Infermiera, libera professionista.
- Coordinatore Infermieristico CIO, INT G. Pascale-Napoli
- Coordinatore Infermieristico, AOU Federico II- Napoli
DOI: 10.32549/OPI-NSC-3
Cita questo articolo
ABSTRACT
Introduzione: Il linfedema secondario rappresenta una potenziale complicanza della linfadenectomia ascellare per il cancro della mammella. Il linfedema correlato al cancro della mammella, richiede interventi mirati basati sulle migliori evidenze scientifiche al fine di stimolare le pazienti all’osservazione di comportamenti atti a ridurne il rischio. Scopo dello studio è quello di strutturare un intervento educativo e valutare le conoscenze delle pazienti linfadenectomizzate in tema di prevenzione del linfedema.
Materiali e Metodi: Studio di coorte prospettico, condotto tra maggio e agosto 2014, su pazienti sottoposte ad intervento di linfadenectomia ascellare per cancro della mammella. Le pazienti sono state suddivise in tre coorti, il primo gruppo ha ricevuto l’intervento educativo, il secondo gruppo ha ricevuto le informazioni di routine mentre il terzo gruppo era costituito da pazienti in trattamento per linfedema.
Risultati: il campione è costituito da 45 pazienti, il 57.8% del campione conosce le misure preventive del linfedema; il 13,3% delle pazienti non ha ricevuto nessuna informazione; oltre il 20% del campione identifica l’infermiere come principale fonte di informazioni.
Discussione: Il gruppo delle pazienti cui è stato fornito l’intervento educativo, iniziato nel preoperatorio, hanno maggiori conoscenze in tema di prevenzione, sono maggiormente consapevoli dei rischi rispetto al gruppo che ha ricevuto l’informazione di routine mentre hanno buone conoscenze le pazienti in trattamento per linfedema.
Conclusione: La capacità di gestione delle pazienti migliora sensibilmente con l’aumento del grado di informazioni ricevute. L’intervento educativo inizia nella fase peri-operatoria, gli infermieri devono favorire il processo di autocura dei pazienti migliorando le conoscenze e le abilità nella prevenzione del linfedema.
Parole chiave: linfedema, linfadenectomia, prevenzione, intervento educativo, cancro mammario
Educational project for secondary lymphoedema prevention in patients with breast cancer: cohort study.
ABSTRACT
Introduction: Secondary lymphoedema represents a potential complication of axillary lymphadenectomy for breast cancer. lymphoedema related to breast cancer, requires targeted interventions based on the best scientific evidence in order to motivate patients to observe behaviour that will reduce the risk. The aim of the study is to structure an educational intervention and evaluate the knowledge of patients who have undergone lymph node removal in the prevention of lymphoedema.
Materials and methods: Prospective cohort study, conducted between May and August 2014 on patients undergoing axillary lymphadenectomy for breast cancer. The patients were divided into three cohorts, the first group received the educational intervention, the second group received routine information while the third group consisted of patients being treated for lymphoedema.
Results: the sample consists of 45 patients, 57.8% of the sample knew the preventive measures for lymphoedema, 13.3% of patients did not receive any information, more than 20% of the sample identifies the nurse as the main source of information.
Discussion: The group of patients given the educational intervention, started preoperatively, have more knowledge about prevention, are more aware of the risks compared with the group that received the routine information while patients treated for lymphoedema have good knowledge.
Conclusion: Patient management capacity improves significantly as the level of information received increases. The educational intervention begins in the perioperative phase, nurses must favour the process of self-care of the patients by improving their knowledge and skills in the prevention of lymphoedema.
Keywords: lymphoedema, lymphadenectomy, prevention, educational intervention, breast cancer
INTRODUZIONE
Il carcinoma della mammella è la neoplasia più frequente nel sesso femminile e, secondo le indagini più recenti, il trend è in continuo aumento [1]. L’incidenza del carcinoma mammario è direttamente proporzionale al grado di occidentalizzazione di un Paese, inteso non solo come industrializzazione, ma anche come abitudini di vita (soprattutto dietetiche), con differenze fino a 810 volte tra Paesi come gli Stati Uniti, Paesi africani ed orientali [2]. Per diversi tipi di tumore, a scopo diagnostico vengono escissi anche i linfonodi; questo può determinare un aumento considerevole del rischio di sviluppare linfedemi, anche a distanza di anni. Il linfedema è una condizione patologica caratterizzata da un accumulo di liquido ad elevata concentrazione proteica nello spazio extracellulare e interstiziale. È da considerarsi una patologia evolutiva con progressivo peggioramento nel tempo, fino ad arrivare alla formazione di fibrosi del tessuto, ossia un aumento della consistenza e del volume fino a 2-3 volte la norma con conseguenti deficit funzionali e articolari per l’alta concentrazione delle proteine presenti nel liquido (Figura 1). 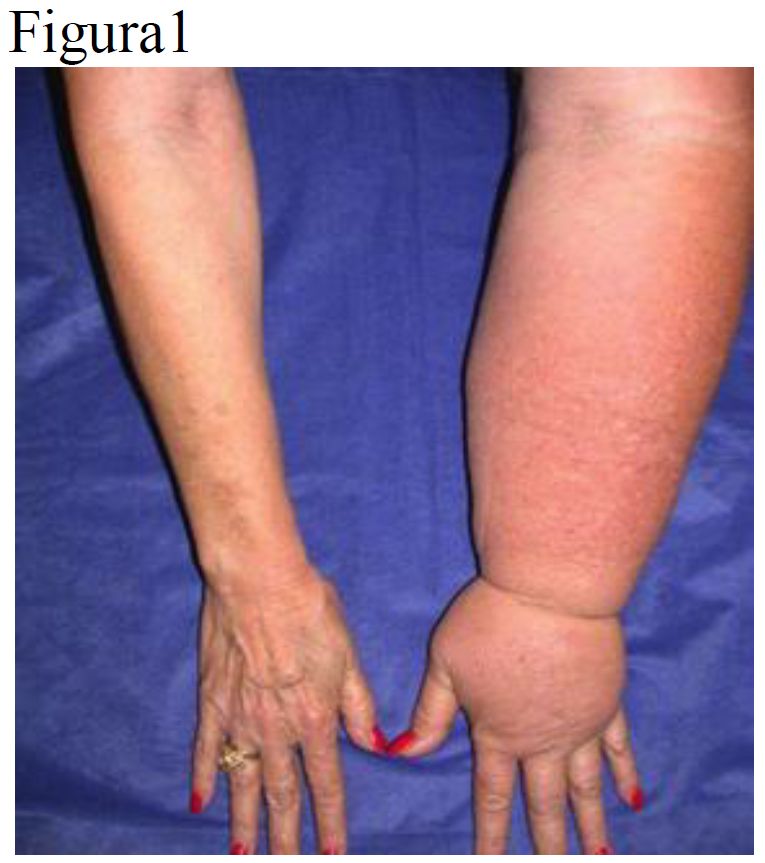 Il 20% delle donne sottoposte a linfadenectomia ascellare, sviluppa il linfedema [3] ma sono stati riportati tassi di linfedema che vanno dal 6% al 70% tra i pazienti con cancro mammario, dato determinato anche dalla variabilità di misurazione dello stesso [4]. Tra i fattori di rischio, noti alla comunità scientifica, associati a tale insorgenza, vi sono: il numero dei linfonodi e tessuto mammario rimosso chirurgicamente, i vasi linfatici ostruiti o danneggiati, le cicatrici indotte dalle radiazioni, la fibrosi delle strutture linfatiche e dei tessuti circostanti, le infezioni postoperatorie e fattori individuali come l’obesità [5] e l’ipertensione arteriosa [6]. L’avvento della chirurgia conservativa, il miglioramento delle tecniche chirurgiche e radioterapiche, ha migliorato la Qualità di Vita (QoL) nelle pazienti sottoposte a tali trattamenti. Tuttavia l’incidenza è direttamente correlata alla dissezione ascellare dei linfonodi ed è fortemente influenzata dall’associazione della radioterapia.
Il 20% delle donne sottoposte a linfadenectomia ascellare, sviluppa il linfedema [3] ma sono stati riportati tassi di linfedema che vanno dal 6% al 70% tra i pazienti con cancro mammario, dato determinato anche dalla variabilità di misurazione dello stesso [4]. Tra i fattori di rischio, noti alla comunità scientifica, associati a tale insorgenza, vi sono: il numero dei linfonodi e tessuto mammario rimosso chirurgicamente, i vasi linfatici ostruiti o danneggiati, le cicatrici indotte dalle radiazioni, la fibrosi delle strutture linfatiche e dei tessuti circostanti, le infezioni postoperatorie e fattori individuali come l’obesità [5] e l’ipertensione arteriosa [6]. L’avvento della chirurgia conservativa, il miglioramento delle tecniche chirurgiche e radioterapiche, ha migliorato la Qualità di Vita (QoL) nelle pazienti sottoposte a tali trattamenti. Tuttavia l’incidenza è direttamente correlata alla dissezione ascellare dei linfonodi ed è fortemente influenzata dall’associazione della radioterapia.
Le ripercussioni psicofisiche, generate dalla convivenza con questa disfunzione, o dalla sola paura che questa possa sopraggiungere, sono innumerevoli e coinvolgono sia il piano sociale (familiare, relazionale e lavorativa) che quello economico della vita del paziente. Il linfedema è, infatti, una patologia cronica e irreversibile che influenza negativamente la vita del paziente, sia perché ne altera la percezione dell’immagine corporea sia perché determina comporta problemi funzionali e fisici come il dolore, pesantezza del braccio, senso di oppressione e diminuzione dei movimenti della spalla omolaterale [7], tutto questo con un impatto negativo sulla QoL [8].
Per tali ragioni è riconosciuto, da qualche tempo dalle istituzioni scientifiche, il ruolo dell’educazione alla prevenzione del linfedema nelle nei pazienti sottoposte alla dissezione ascellare per cancro della mammella [9]. Tuttavia, in quanto condizione non letale, la particolare gestione di questa complicanza ha ricevuto negli anni ridotti investimenti di ricerca e scarsa attenzione della letteratura. Le ricerche sul linfedema hanno teso a concentrarsi sull’incidenza, sulla prevalenza, fattori di rischio e trattamenti insieme con le sue morbilità [10] senza prestare troppa attenzione al grado di conoscenza dei pazienti di comportamenti preventivi [11]. La sua gestione è stata ampiamente sottovalutata, con conseguente scarsa preparazione degli operatori sanitari sia nel fornire informazioni adeguate sia nel suo trattamento [12] con conseguente scarsa sensibilizzazione dei pazienti ad attuare comportamenti preventivi [13].
Dalla revisione della letteratura è emerso che esistono delle valide “Raccomandazioni” per indirizzare i pazienti colpiti dal cancro della mammella, atti a ridurre il rischio di insorgenza del linfedema. L’importanza della prevenzione post intervento di linfadenectomia ascellare sembra confermata da tutti gli studi, alcuni dei quali vanno ad individuare percentuali interessanti (53%) sulla riduzione della sintomatologia del linfedema in nelle pazienti cui è stato fornito un intervento educativi [14]. Nello schema 1 sono riportate le Raccomandazioni, costituite da indicazioni igienico-comportamentali da fornire nell’intervento educativo [4].
Schema 1 Raccomandazioni per la prevenzione del linfedema
- Evitare gli ambienti caldi e le fonti di calore.
- Evitare l’esposizione prolungata e ripetuta ai raggi del sole nelle ore più calde
- Usare creme protettive ad alto fattore di protezione.
- Immergere il braccio in acqua fresca per 5/10 minuti nelle giornate afose
- Indossare abiti leggeri di fibre naturali ed evitare i colori scuri.
- Evitare i bagni caldi (bagno domestico, acque termali calde, saune).
- È preferibile la doccia al bagno per l’igiene del corpo
- Evitare di rimanere a lungo fermi con il braccio “penzoloni”.
- Durante i viaggi lunghi, utilizzare i braccioli dei sedili e muovere il braccio frequentemente.
- Durante la notte, evitare di tenere il braccio sopra la testa o di dormire sul fianco con il braccio sotto il peso del corpo.
- Se c’è un linfedema, può giovare poggiare l’arto su un cuscino posto al lato del corpo.
- È consigliato l’uso di un reggiseno che non lasci segni né sul torace, né sulla spalla, senza stecche.
- Le borse a mano o a tracolla vanno portate dal lato opposto.
- Orologio, bracciali, anelli, maniche strette non devono stringere il braccio.
- Non consentire controlli della pressione sanguigna né prelievi o iniezioni al braccio interessato.
- Sono sconsigliate tutte le attività che comportino sforzi muscolari intensi, nonché quelle che implichino movimenti ripetitivi e prolungati con le braccia, anche se non faticosi (es. usare il mouse, lavorare a maglia/uncinetto).
- Nelle attività svolte in cucina va posta particolare attenzione per evitare di ferirsi
- Mantenere il peso sotto controllo seguendo una corretta alimentazione.
- Evitare ferite da graffio o da morso di animali domestici;
- Usare opportuni repellenti contro le punture d’insetto
- Durante i viaggi aerei indossate indumenti compressivi.
- La depilazione deve essere effettuata solo con metodi delicati, evitando cerette o rasoi.
- Disinfettare ed applicare una crema antibiotica su ogni ferita, anche minima, o puntura di insetto. Infezioni micotiche od eczemi vanno curati meticolosamente.
Tuttavia emerge la carenza di un programma educativo strutturato e multidisciplinare degli interventi da attuare per la prevenzione del linfedema. Pertanto è sembrato interessante indagare la struttura di un programma educativo efficace e valutare le conoscenze in tema di prevenzione del linfedema.
Obiettivi
L’obiettivo dello studio è quello di:
- valutare le conoscenze sulla prevenzione del linfedema nelle pazienti sottoposte a linfadenectomia ascellare per il cancro della mammella;
- valutare l’intervento educativo nel gruppo selezionato rispetto sia al gruppo che ha ricevuto informazioni di routine che nel gruppo che non ha ricevuto nessuna informazione/intervento educativo;
Obiettivo secondario
- fornire un esempio di pianificazione assistenziale valido per implementare un intervento educativo
MATERIALI E METODI
Studio di coorte prospettico. Sono state arruolate le pazienti ricoverate in un reparto di Senologia di un istituto oncologico della Campania. Il campione di convenienza è costituito da pazienti sottoposte ad intervento di linfadenectomia ascellare per cancro della mammella. Sono state incluse le pazienti che afferivano alla Struttura per follow-up dell’ambulatorio di riabilitazione. Sono state escluse le pazienti con cancro della mammella non sottoposte ad intervento di linfadenectomia. Lo studio è stato effettuato tra maggio e agosto 2014. A tutte le pazienti è stato chiesto il consenso informato per la partecipazione all’indagine e la libera accettazione allo studio, previa autorizzazione dei Responsabili del Reparto e ambulatorio di riabilitazione.
Per il raggiungimento degli obiettivi è stato necessario suddividere le pazienti in tre gruppi.
Il primo gruppo, definito “Intervento educativo”, è costituito dalle pazienti cui è stato fornito l’intervento educativo sulla prevenzione del linfedema. Le informazioni nel periodo pre-operatorio hanno interessato in particolare: la mobilizzazione precoce dell’arto interessato, la possibilità di avere in un drenaggio in situ, per la necessaria aspirazione della linfa del cavo ascellare, la possibilità di essere sottoposti a controlli per la riabilitazione dell’arto, etc. L’intervento educativo è stato rafforzato nel post-operatorio e prima della dimissione, per gli esercizi dell’arto superiore da praticare in modo graduale. È stato utilizzato, inoltre, l’opuscolo dell’AIMaC (Associazione Italiana Malati di Cancro) “Il linfedema” n.12 della Collana del Girasole, per facilitare, attraverso le immagini del libretto, i comportamenti che favoriscono una ripresa delle attività quotidiane accompagnate da una breve spiegazione del linfedema e del suo riconoscimento precoce. Le conoscenze sono state valutate alla prima visita del follow-up di riabilitazione, dopo 2 mesi dall’intervento chirurgico (come da percorso assistenziale adottato dalla Struttura).
Il secondo gruppo, definito “Informazioni di routine”, include pazienti già sottoposte all’intervento di linfadenectomia che non manifestano segni e sintomi di linfedema, afferenti al reparto per altre terapie oncologiche del cancro della mammella.
Il terzo gruppo, identificato “Con linfedema”, è riferito alle pazienti con linfedema clinicamente diagnosticato, arruolate nell’ambulatorio di follow-up riabilitativo per il suo trattamento.
Strumento utilizzato
Il questionario è stato strutturato a seguito di una estesa revisione della letteratura. Gli items sono stati definiti per valutare le conoscenze nella prevenzione del linfedema e le fonti di informazione acquisite.
Il questionario è stato diviso in tre sezioni, A-B-C. In particolare, la sezione A con domande a risposta chiusa, è volta a conoscere le caratteristiche socio-demografiche (età, sesso, tipologia d’intervento), mentre le informazioni ricevute sul rischio e prevenzione del linfedema nel peri-operatorio, sono state indagate con risposta dicotomica si/no, al fine di facilitarne la compilazione dei partecipanti. La sezione B, valutava le conoscenze, con la descrizione sintetica delle raccomandazioni chele pazienti devono aver compreso e adottare, indagate con risposta a tre punti (Si, No, Non so). La sezione C, infine, valutava le fonti di informazione acquisite, l’utilità dell’opuscolo informativo ed il bisogno di ulteriori informazioni in tema prevenzione del linfedema; gli items di quest’ultima sezione sono stati formulati a risposta chiusa.
Per alleggerire la compilazione del questionario è stata scelta una grafica meno aggressiva e più accattivante, accompagnando le risposte sulle conoscenze delle raccomandazioni con faccine smile. Il questionario è stato somministrato in forma anonima secondo quanto previsto dalla normativa in materia di tutela della privacy.
Analisi dei dati
Terminata l’indagine, i questionari sono stati organizzati con un numero di protocollo e inseriti in un data base. Ogni voce di ogni sessione è stata codificata al fine di agevolare l’immissione dei dati in un file Excel per l’opportuna raccolta dei dati. L’analisi statistica è stata eseguita mediante il pacchetto statistico Stata 10.0 e articolata in due momenti: trasporto dei dati da Excel al data base e, successivamente, l’analisi descrittiva.
RISULTATI
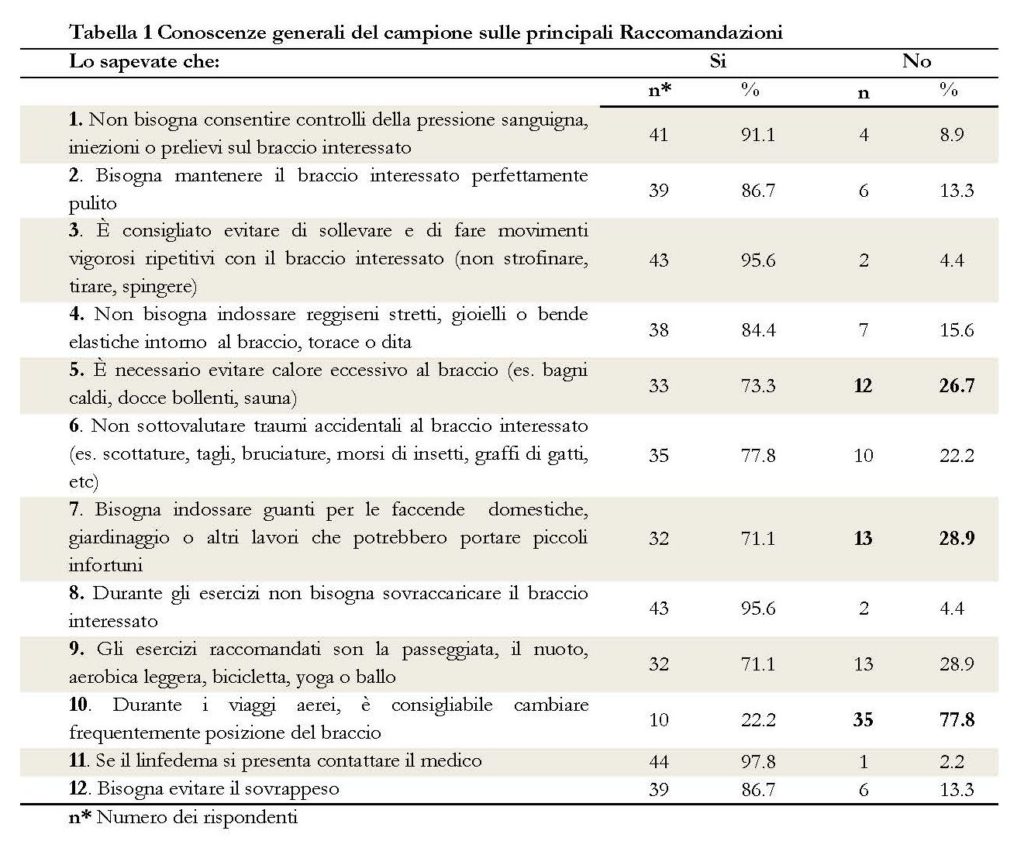
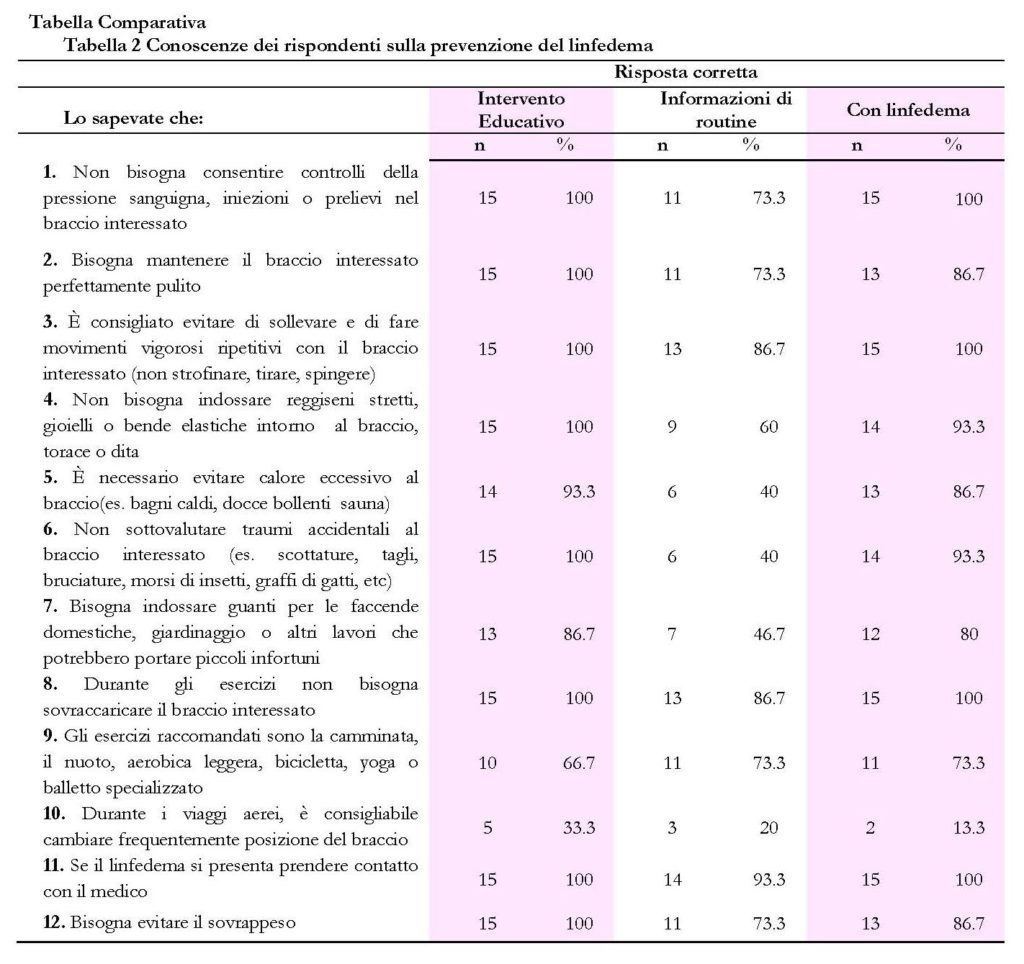
Il campione è costituito da 45 pazienti di sesso femminile, uniformemente distribuito in tre coorti di 15 pazienti. L’età media è di 53.2 anni in un intervallo compreso tra 31 e 75 anni. Il 73.3% del campione è stato sottoposto ad intervento di quadrantectomia mentre il 26.7%ad una mastectomia radicale, entrambi gli interventi hanno interessato la dissezione ascellare dei linfonodi. In generale il62.2% del campione riferisce di avere ricevuto informazioni sul rischio di insorgenza del linfedema, solo il 57.8% è stato informato sulle misure di prevenzione. Nella tabella 3 sono riportati i risultati ripartiti per coorte, solo il 33.3% del gruppo che ha ricevuto informazioni di routine è stato informato sul rischio e poco più della metà, il 53.3%, ha ricevuto informazioni sulle misure di prevenzione, anche nel gruppo con linfedema si è rilevata la scarsa informazione, 26.7% e 46.7% rispettivamente per gli items indagati. La Tabella 1 sintetizza i risultati delle conoscenze generali del campione sulle principali “Raccomandazioni” per la prevenzione del linfedema. Nella Tabella 2 sono riportati i risultati del confronto delle conoscenze dei rispondenti sulle diverse Raccomandazioni delle rispettive coorti (“Intervento educativo”, “Informazioni di routine” e “Con linfedema”). Sono state prese in considerazione solo le risposte corrette.
Nella Tabella 3 sono sintetizzate le risposte delle tre coorti di rispondenti circa le informazioni ricevute nel periodo peri-operatorio, sul rischio di linfedema e sulle norme igienico-comportamentali da adottare.
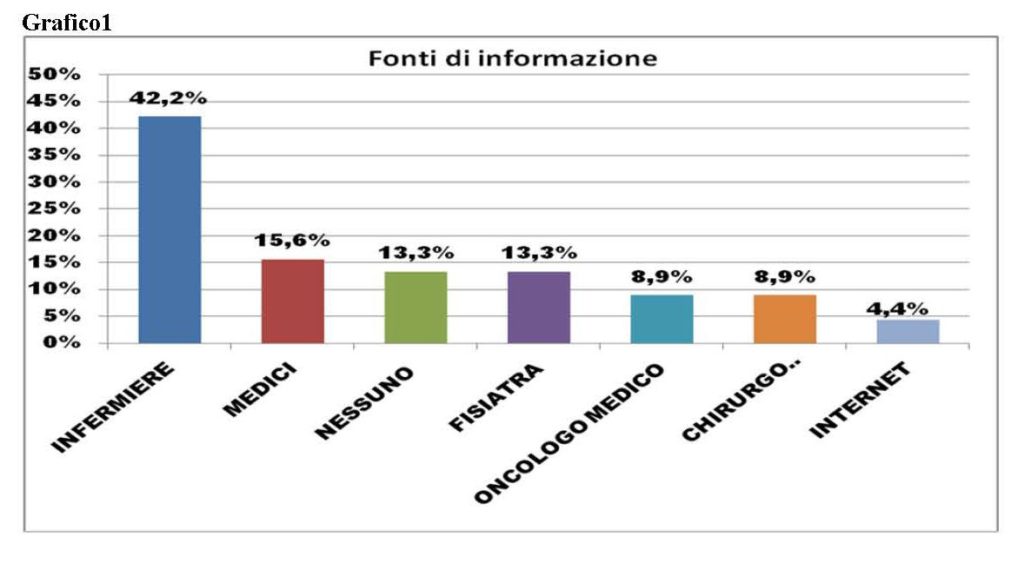
I risultati dell’indagine sulle fonti da cui le pazienti riferiscono di aver ricevuto informazioni sul rischio e la prevenzione del linfedema mostrano che, per il 42.2% l’infermiere è stata la principale fonte, per il 15.6% lo è stato il Medico di famiglia, il 13.3%, invece, non ha ricevuto nessuna informazione, il 13.3% ha ricevuto informazioni dal Fisiatra mente l’8.9%, rispettivamente ricevono informazioni dal proprio medico Oncologo e Chirurgo e solo il 4.4% ha consultato internet (Grafico1).

DISCUSSIONE
Informare i pazienti sul linfedema può contribuire a diminuire il loro rischio di sviluppare tale complicanza, o tra quelli già colpiti, evitare che progredisca ulteriormente.
Relativamente alla sezione A del questionario è emerso che sono state fornite scarse informazioni alle pazienti sul rischio di insorgenza e informazioni per la prevenzione del linfedema, nelle due coorti che non hanno ricevuto l’intervento educativo. La mancanza di un percorso assistenziale strutturato potrebbe spiegare tale dato. Tuttavia i limiti dello studio non permettono di analizzare a tale risultato.
I risultati della coorte di pazienti dell’“Intervento educativo”, valutati al follow-up, mostra in generale che le informazioni e l’educazione effettuata per la prevenzione del linfedema sono state acquisite e trattenute dalle pazienti. Un’attenta analisi dei risultati della prima tabella mostra in generale quali Raccomandazioni sono più note e quali invece richiedono un rinforzo educativo, infatti, il calore eccessivo all’arto, le misure di barriera come indossare i guanti nelle faccende domestiche ed i movimenti dell’arto interessato nei lunghi viaggi, rappresentano dei fattori di rischio. Risultati, di analoghi items, si sono avuti in un’indagine retrospettiva [11] sull’intenzione, delle donne sopravvissute al cancro della mammella, di attuare i comportamenti preventivi. Nella seconda tabella, si analizzano più nello specifico le conoscenze delle pazienti divise nei tre gruppi di osservazione (“Intervento educativo”, “Informazioni di routine” e “Con linfedema”). Tale confronto mostra una migliore conoscenza nelle pazienti cui è stato attuato l’intervento educativo, rispetto al gruppo che ha ricevuto informazioni di routine mentre sono sovrapponibili, i risultati delle conoscenze con il gruppo delle pazienti che hanno ricevuto informazioni a seguito del trattamento per linfedema. Questo dato è in linea a quanto emerge dalla letteratura, i pazienti che ricevono informazioni partecipano maggiormente al processo decisionale, hanno una migliore preparazione nelle procedure mediche, hanno un’elevata soddisfazione per le scelte di trattamento e interazioni con gli operatori sanitari, maggiore controllo di coping, migliore capacità di far fronte allo stress della diagnosi durante e dopo il trattamento [15].
In questo studio emerge che l’infermiere viene riconosciuto dal 42.2% delle pazienti come la principale fonte di informazioni. Tuttavia questo dato è spiegato dall’intervento educativo attuato nel periodo dello studio e si sottolinea che il 13.3% delle pazienti non ha ricevuto alcun tipo di informazione sul rischio di linfedema.
Il gruppo di pazienti cui è stato fornito il materiale cartaceo e le informazioni nel peri-operatorio hanno maggiori conoscenze sui rischi e sulle raccomandazioni, valutate a distanza di 2 mesi al follow-up. Nondimeno è doveroso precisare che, tali conoscenze dovrebbero essere rivalutate a distanza di tempo, per capire se l’intervento è stato realmente efficace, se le pazienti aderiscono ai comportamenti attesi e se si necessita di ulteriori interventi educativi per rafforzare le conoscenze in tema di linfedema. Si evidenzia, comunque, l’importanza del ruolo educativo dell’infermiere nella fase peri-operatoria del carcinoma mammario, nell’applicare un programma educativo, al fine di indirizzare le pazienti all’adesione di comportamenti atti a ridurre il rischio di comparsa del linfedema e gestirne la problematica. Si è consapevoli dei limiti di questo studio, in primis rappresentato dal ridotto campionamento e dalla mancata valutazione delle variabili che intervengono nelle diverse fasi della progettazione dello studio. Ciò nonostante questo lavoro rappresenta un primo tentativo di applicazione nella pratica clinica di quanto riportato in letteratura. Forti della convinzione che un programma educativo strutturato possa ridurre gli eventi negativi, come la comparsa del linfedema, ci si ritiene soddisfatti per poter suggerire qualche intervento nella pianificazione del processo infermieristico nelle pazienti con linfadenectomia ascellare per cancro della mammella.
CONCLUSIONE
Con la crescente popolazione di sopravvissuti del cancro della mammella, aumentare la consapevolezza del paziente, l’educazione sui rischi linfedema e la cura nel primo periodo dopo la diagnosi di cancro, risulta necessario se si vuole garantire il miglioramento della qualità di vita. La capacità di gestione dei pazienti migliora sensibilmente con l’aumento del grado di informazioni ed educazione ricevuta. In alcuni studi emerge che l’associazione tra l’opuscolo informativo accompagnato dall’informazione verbale [16] migliora sensibilmente la capacità di autocura. Emerge anche che la modalità di somministrazione delle informazioni, ovvero il momento in cui esse vengono date e la capacità di trasmetterle in modo adeguato, risultano determinanti per il successo terapeutico.
Dalla letteratura risulta che vi è una scarsa attenzione nella pianificazione infermieristica di interventi educativi indirizzati ai pazienti, nel fornire indicazioni igienico-comportamentali mirate alla prevenzione del linfedema correlato al cancro mammario. La prevenzione del linfedema, tuttavia, investe tutti gli operatori sanitari che prendono in carico i pazienti. Pertanto l’approccio vincente delle cure è quello multidisciplinare, con un percorso diagnostico-terapeutico-assistenziale, come lo è già per il cancro della mammella, in cui si traccia anche il percorso preventivo-riabilitativo del linfedema. Gli infermieri possono contribuire a ridurne il rischio attraverso l’integrazione multidisciplinare nel fornire sostegno efficace alle pazienti linfadenectomizzate. Il rischio è quello che l’infermiere potrebbe sottovalutare non solo il bisogno di informazione, in mancanza di intervento educativo, ma anche le ripercussioni psico-fisiche, piuttosto invalidanti, a cui le pazienti possono andare incontro. Appare, infine, superfluo evidenziare che nessun opuscolo informativo può sostituire il ruolo dell’infermiere come educatore in quanto, la comunicazione e la relazione che si instaura tra paziente e infermiere, permettono di esaurire qualsiasi dubbio o incertezza del paziente, che nessuno opuscolo o qualsiasi materiale informativo può sostituire o soddisfare da solo.
BIBLIOGRAFIA
1. AIOM. Linee guida neoplasia della mammella. Edizione 2015
2. Ferlay J, Steliarova-Foucher E, Lortet-Tieulent J et al., Cancer incidence and mortality patterns in Europe: Estimates for 40 countries in 2012. Eur J Cancer. 2013;49(6):1374-403.
3. Clark B., Sitzia J., Harlow W. Incidence and risk of arm oedema following treatment for breast
cancer: a three-year follow up study. QJM;98(5):343-8; 2005.
4. Harris SR, Hugi MR, Olivotto IA, Levine M, et.al. Clinical practice guidelines for the care and treatment of breast cancer: 11. Lymphedema. CMAJ. 2001; 23;164(2):191-9.
5. Loudon L., Petrek J. Lymphedema in Women Treated for Breast Cancer. Cancer practice, 8, 2000.
6. Rebegea L, Firescu D, Dumitru M, Anghel R.The incidence and risk factors for occurrence of arm lymphedema after treatment of breast cancer.Chirurgia (Bucur). 2015;110(1):33-7.
7. DiSipio T, Rye S, Newman B, Hayes S.Incidence of unilateral arm lymphoedema after breast cancer: a systematic review and meta-analysis.Lancet Oncol. 2013;14(6):500-15.
8. Ahmed RL, Prizment A, Lazovich D, Schmitz KH, Folsom AR.Lymphedema and quality of life in breast cancer survivors: the Iowa Women’s Health Study.J ClinOncol. 2008; 10;26(35):5689-96.
9. National Lymphedema Network.Position Statement of the National Lymphedema Network.NLN Medical Advisory Committee. 2012.
10. Petrek JA, Pressman PI, Smith RA. Lymphedema: current issues in research and management. CA Cancer J Clin 2000;50:292–307.
11. Bosompra K, Ashikaga T, O’Brien PJ, Nelson L, Skelly J, Beatty DJ.Knowledge about preventing and managing lymphedema: a survey of recently diagnosed and treated breast cancer patients. Patient EducCouns. 2002;47(2):155-63.
12. RidnerS.H. Pretreatment lymphedema education and identified educational resources in breast cancer patients. Patient Educ Couns. 2006;61(1):72-9.
13. Pinto M, Gimigliano F, Iolascon G, Iazzetta F, et al. Il bisogno riabilitativo in pazienti sottoposti a linfadenectomia ascellare per carcinoma mammario o melanoma afferenti ad un centro ambulatoriale di prevenzione e trattamento del linfedema secondario: risultati di un audit. Eur Med Phys 2008;44.
14. Coward DD. Lymphedema prevention and management knowledge in women treated for breast cancer. OncolNurs Forum. 1999;26(6):1047-53.
15. Hinds C, Streater A, Mood D. Functions and preferred methods of receiving information related to radiotherapy. Perceptions of patients with cancer. Cancer Nurs. 1995; 18(5):374–384
16. Fagermoen SM, Hamilton G. Patient information at discharge-A study of a combined approach. Patient Educ Couns. 2006; 63(1-2):169-176.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
