L'influenza delle nonne sull'alimentazione dei bambini in eta' prescolare: Il vissuto esperienziale delle mamme
Serio C.1, Stile F.2, Rea T.3, Guillari A.4
- Ostetrica Libero Professionista
- Ostetrica P.O. Valle d’Itria
- PhD, Dipartimento di Sanità Pubblica, Università Federico II di Napoli
- PhD Studente in Infermieristica Dipartimento di Sanità Pubblica, A.O.U Federico II di Napoli
DOI: 10.32549/OPI-NSC-17
Cita questo articolo
ABSTRACT
INTRODUZIONE: Il problema dell’obesità e del sovrappeso in età infantile ha assunto particolare rilevanza in Sanità Pubblica. In Italia circa 1 milione di bambini è in eccesso ponderale. Nella società contemporanea, molte sono le famiglie nelle quali entrambi i genitori lavorano e spesso i nonni si prendono cura dei nipoti, occupandosi anche della loro alimentazione. L’obiettivo di questo studio è stato quello di comprendere il ruolo percepito delle nonne sulle abitudini alimentari dei bambini in età prescolare attraverso la percezione delle mamme.
MATERIALI E METODI: Indagine qualitativa, condotta con metodologia fenomenologica secondo Cohen, incentrata sull’intervista di dieci donne con almeno un figlio/figlia in età prescolare (4-6 anni) che hanno dichiarano l’aiuto da parte delle nonne. Il campionamento di convenienza è stato effettuato presso dell’Associazione di Promozione Sociale “Neomamme” nella città di Monopoli (BA), dal Settembre 2017 all’Ottobre 2017.
RISULTATI: Dall’analisi fenomenologica sono emersi i seguenti temi:
- Il tempo con i nonni, all’interno del quale è emerso il sottotema relativo alla disciplina alimentare adottata o meno dalle figure di accudimento;
- Il cibo ed il senso di colpa;
- La percezione dell’aspetto del bambino, all’interno del quale è emerso il sottotema relativo alle strategie per evitare il sovrappeso.
DISCUSSIONE: L’analisi fenomenologica ha evidenziato l’importanza del supporto dei nonni (in particolare della nonna materna) nell’educazione alimentare. I nonni paterni appaiono indulgenti (spesso in relazione al tempo limitato che trascorrono con i nipoti) e tendono ad utilizzare il cibo come veicolo di emozioni positive. L’analisi ha evidenziato inoltre l’inclinazione della maggior parte delle madri ad utilizzare il gioco o la lettura piuttosto che il cibo come strumento per compensare la propria lontananza durante la giornata. Dall’analisi è,inoltre, emerso che le madri hanno una percezione nella norma della corporeità dei loro bambini e che ciò è il risultato della combinazione di attenzione alla dieta e attività sportiva.
Keywords: obesità e sovrappeso infantile, alimentazione, percezione delle mamme, nonni; caregiving informale; stili genitoriali, ricerca qualitativa fenomenologica.
The influence of grandmothers on the nutrition of children at pre-school age: the experience of mothers.
ABSTRACT
INTRODUCTION: The problem of obesity and being overweight in childhood has assumed particular importance in Public Health. In Italy about 1 million children are overweight. In contemporary society, there are many families in which both parents work and often grandparents take care of their grandchildren, also taking care of their nutrition. The aim of this study was to understand the perceived role of grandmothers on the eating habits of preschool children through the perception of mothers.
MATERIALS AND METHODS: Qualitative survey, conducted with phenomenological methodology according to Cohen, focused on the interview of ten women with at least one preschool child (4-6 years old) who stated they were helped by the childrens' grandmothers. The convenience sampling was carried out at the Association of Social Promotion "Neomamme" in the city of Monopoli (BA), from September 2017 to October 2017.
RESULTS: The following topics emerged from the phenomenological analysis:
- Time with grandparents, in which the sub-theme relating to the eating discipline adopted or not by the caregivers emerged
- Food and the sense of guilt
- The perception of the child's appearance, within which the sub-theme relating to strategies to prevent the child becoming overweight emerged.
DISCUSSION: The phenomenological analysis highlighted the importance of the support of grandparents (in particular of the maternal grandmother) in food education. The paternal grandparents are indulgent (often in relation to the limited time they spend with their grandchildren) and tend to use food as a vehicle for positive emotions. The analysis also highlighted the inclination of most mothers to use play or reading rather than food as a tool to compensate for their distance during the day. The analysis also found that mothers have a perception of the normality of their children's body and that this is the result of combining attention to diet and sports.
Keywords: childhood obesity and being overweight, nutrition, perception of mothers, grandparents, informal care giving, parenting styles, qualitative phenomenological research.
INTRODUZIONE
L’obesità è una condizione patologica caratterizzata da un eccessivo accumulo di grasso corporeo, causata nella maggior parte dei casi da errati stili di vita quali: alimentazione scorretta, dieta ipercalorica e inattività fisica1. L’obesità è quindi una condizione ampiamente prevenibile, che purtroppo interessa tutte le face d’età in tutto il mondo1.
Il problema dell’obesità e del sovrappeso, soprattutto nell’età infantile, ha assunto particolare rilevanza in Sanità Pubblica, sia per le implicazioni dirette sulla salute fisica, psicologica e sociale del bambino, sia perché tali condizioni rappresentano un fattore di rischio per l’insorgenza di gravi patologie nell’età adulta (diabete mellito tipo II, ipertensione arteriosa, malattie cardio- e cerebro-vascolari, dismetabolismi, cancro della mammella e del colon-retto, ecc.)2.
In Italia, 1 bambino su 3 è in condizione di sovrappeso/obesità, i dati evidenziano che circa 1 milione di bambini è in eccesso ponderale ed esistono notevoli differenze tra le Regioni 2 (Figura 1).
Figura 1. Grafico tratto dal documento “OKkio alla SALUTE: sistema di sorveglianza su alimentazione e attività fisica nei bambini della scuola primaria. Risultati 2008. ISS”. Percentuale di sovrappeso e obesità nei bambini di 8-9 anni di età, per Regione.
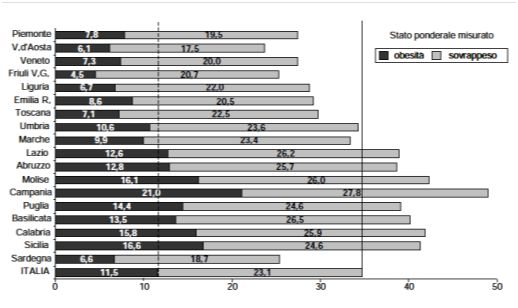
I fattori chiamati in causa come determinanti dell’aumento di obesità, sono molteplici2. In primo luogo viene indicato il miglioramento delle condizioni socio-economiche, associato allo stile di vita sedentario e al diffondersi di comportamenti alimentari rivolti al consumo di alimenti già precotti ad alto contenuto calorico2.
La letteratura suggerisce che gli interventi di prevenzione dell’obesità infantile, per essere efficaci, devono prevedere il coinvolgimento della scuola per il suo ruolo educativo, ma soprattutto, della famiglia attraverso programmi integrati al fine di promuovere l’adozione di stili di vita più sani 2.
In tutte le culture, la famiglia costituisce un’istituzione sociale e un supporto fondamentale per le donne e i bambini2. Negli ultimi anni, la letteratura internazionale ha evidenziato il ruolo di altri “caretakers”3: figure di accudimento in aggiunta alle madri. Tra queste figure una maggiore attenzione viene data al ruolo delle nonne3. A tale proposito, l’antropologo Van Esterik (1995) sostiene che l’acquisizione di atteggiamenti di accudimento accettati culturalmente e le pratiche delle giovani madri dipendono in gran parte dall’educazione che esse ricevono da parte di donne più esperte, in particolare dalle nonne3. Nella società contemporanea, molte sono le famiglie nelle quali entrambi i genitori lavorano e, laddove si rendono disponibili, sono i nonni a rappresentare le figure di accudimento maggiormente desiderabili4. Da uno studio europeo del 2011 (SHARE: The Survey of Health, Ageing and Retirement in Europe-2011), si evince che l’Italia è il paese dove il 33% dei nonni si prende cura quotidianamente dei nipoti, contro l’1,6% della Danimarca o il 2,9% della Svezia4.
Pertanto, è sembrato interessante indagare il pensiero delle donne lavoratrici, madri di bambini in età prescolare, rispetto al grado d’influenza diretta delle nonne, sull’alimentazione del bambino.
OBIETTIVO DELLA RICERCA
Indagare il contributo delle nonne sulle abitudini alimentari dei bambini in età prescolare attraverso il pensiero delle mamme.
MATERIALI E METODI
Disegno dello studio
Indagine qualitativa, condotta con metodologia fenomenologica secondo Cohen.
Il metodo Cohen
Il metodo fenomenologico secondo Cohen5 è stato scelto per condurre questo studio perché permette una comprensione profonda dell’esperienza vissuta dalle persone coinvolte5.
Il metodo Cohen prevede una serie di steps susseguenti. Il primo step consiste nel “bracketing”5 definito come “Tecnica di Riflessione Critica”. Trattasi della descrizione per iscritto, da parte dei ricercatori, del proprio punto di vista e percezione circa il fenomeno oggetto di indagine, in modo da ridurre la possibilità che i temi estratti dall’analisi riflettano i pregiudizi dei ricercatori anziché l’esperienza dei pazienti. Questa procedura consente di accantonare ogni pregiudizio affinché non influenzi la pura essenza dei temi estrapolati.
Il secondo step consiste nella conduzione delle interviste nell’ambiente naturale dei partecipanti, mantenendo un atteggiamento di accoglienza da parte degli intervistatori, in modo da facilitare la descrizione della loro esperienza. Le interviste sono condotte con domande aperte per dare completa libertà ai partecipanti di descrivere cos’è più importante per loro. Il luogo dell’intervista è stato scelto dai soggetti partecipanti allo studio, proprio per poter mettere maggiormente gli stessi a proprio agio.
Tutte le interviste sono audio-registrate. Durante e subito dopo le interviste, i ricercatori trascrivono note sull’ambiente in cui è avvenuta l’intervista, il linguaggio non verbale e le proprie riflessioni5. Il reclutamento dei soggetti partecipanti allo studio termina con il raggiungimento “della saturazione dei dati”. Il termine saturazione dei dati si riferisce alla ridondanza dei temi estrapolati6. Dopo aver effettuato le interviste, i ricercatori si occupano dell’ascolto e trascrizione delle stesse, arricchendole delle note raccolte sul campo per l’estrapolazione dei temi dalle varie esperienze. Le interviste vengono trascritte meticolosamente, parola per parola e analizzate dai ricercatori prima singolarmente e poi in gruppo, per favorire il confronto e la discussione critica. Nell’estrapolazione dei temi non ci sono state discrepanze di pensiero, tra i vari ricercatori. Al termine, per confermare l’attendibilità dei temi, quest’ultimi sono stati ripresentati ai soggetti dello studio che hanno tutti confermato quanto estrapolato dalle interviste.
Popolazione di riferimento
Donne con almeno un figlio/figlia in età prescolare (4-6 anni) che dichiarano l’aiuto da parte delle nonne.
Criteri di inclusione
- Donne/madri di almeno un bambino in età prescolare, la cui nonna materna e/o paterna sia vivente;
- Donne italiane;
- Donne lavoratrici;
- Accudimento del bambino da parte di almeno una delle nonne;
- Perfetta comprensione della lingua italiana;
- Firma del consenso informato.
Criteri di esclusione
- Donne che non abbiano un bambino in età prescolare;
- Famiglie con nessuna delle due nonne viventi;
- Assenza di accudimento da parte delle nonne;
- Donne con problemi cognitivi;
- Donne straniere;
- Volontà a non voler partecipare allo studio.
Campionamento
Il campionamento è di convenienza. L’autorizzazione alla conduzione dell’indagine è stata inoltrata alla Presidente dell’Associazione di Promozione Sociale di Monopoli (BA). L’indagine ha visto la collaborazione dell’ostetrica referente dell’APS “Neomamme”. È stato raccolto il consenso informato e, alle donne che hanno deciso di partecipare all’indagine, è stato spiegato lo scopo dell’indagine. Successivamente, previo appuntamento telefonico, le donne sono state contattate dalle ricercatrici e le interviste sono state condotte presso le loro abitazioni. Lo studio rispetta i principi della convenzione di Helsinki.
Strumento
Per le interviste sono state utilizzate tre domande a risposta aperta. La scelta ha trovato giustificazione nel fatto che questa tipologia di domanda permette ampia possibilità, da parte del soggetto intervistato, consente di descrivere realmente le proprie esperienze7. È stato, inoltre, impiegato un diario finalizzato alla raccolta delle note sul campo (relative a riflessioni personali, al setting e al linguaggio non verbale usato da ogni singola donna intervistata).
Le interviste, audio registrate, hanno avuto durata media di circa 10 minuti. La saturazione dei dati è stata raggiunta dopo 11 interviste.
RISULTATI
Per garantire l’anonimato e il rispetto della privacy è stata predisposta una codifica composta da un codice numerico e due iniziali fittizie assegnate ad ogni partecipante, a cui corrispondevano caratteristiche socio-demografiche, come riportato nella Tabella 1.
Tabella 1. Caratteristiche socio-demografiche del campione
| CODE | INITIAL | ETA’ | N° FIGLI | EDUCAZIONE | IMPIEGATA |
| 01 | 30 | 2 | Laurea | SI | |
| 02 | 33 | 2 | Laurea | SI | |
| 03 | 33 | 2 | Laurea | SI | |
| 04 | 32 | 2 | Diploma media superiore | SI | |
| 05 | 31 | 2 | Laurea | SI | |
| 06 | 29 | 2 | Diploma media superiore | SI | |
| 07 | 35 | 3 | Diploma media superiore | SI | |
| 08 | 32 | 2 | Laurea | SI | |
| 09 | 31 | 2 | Laurea | SI | |
| 10 | 30 | 2 | Diploma media superiore | SI |
L’età media delle partecipanti è 31,6 anni (range 29-35). Il livello d’istruzione è medio-alto, 6 partecipanti risultavano aver conseguito il diploma di laurea e le restanti il diploma di scuola media inferiore.
La maggior parte delle partecipanti hanno dichiarato di avere due figli (Media 1,8) tranne una che ha dichiarato di averne tre. Infine, tutte hanno dichiarato di essere occupate.
I temi ed i relativi sottotemi emersi dall’analisi fenomenologica hanno mostrato come sia importante la collaborazione dei nonni nell’educazione alimentare dei bambini.
I temi ed i rispettivi sottotemi emersi sono: “il tempo con i nonni”, con il sottotema “vizi vs virtù”; altri temi dominanti sono “il cibo ed il senso di colpa”, e la “percezione dell’aspetto del bambino”. Sottotema derivante da quest’ultimo tema principale sono le “strategie per evitare il sovrappeso”.
1. Il tempo con i nonni
Il primo tema emerso, è stato il tempo cospicuo che i bambini trascorrono con i nonni durante l’arco della giornata. Tutte le madri intervistate hanno riferito che i loro genitori sono le figure di accudimento di supporto, così come di seguito evidenziato (08GQ): << Eh …sì!…Loro sono tutti i giorni con i miei genitori…perché per via del lavoro…(OMISSIS)… sono molto aiutata dai miei genitori>>.
I nonni paterni, pur essendo figure di accadimento, trascorrono un tempo molto limitato con i nipoti.
Durante il tempo che i bambini trascorrono con i nonni materni, vengono consumati dei pasti e, come riferito da gran parte delle intervistate, spesso si tratta di un pasto principale. Dalle interviste, di seguito anche riportata una a mo di esempio, è emerso che questa è un’abitudine consolidata(01AZ):<< Allora sì … capita purtroppo spesso che … che … lo lascia a mia madre e … (con tono rassegnato) … soprattutto durante l’ora di pranzo!>>. Questa prassi diventa occasionale, solo perché i bambini pranzano a scuola (asilo).
1.1 Vizi vs Virtù
Altro elemento di notevole importanza, è la qualità dell’alimentazione dei bambini, in particolare l’esistenza o meno di una “disciplina della corretta alimentazione”. Da questa analisi sono risultati due comportamenti contrastanti da parte delle nonne:
- Disciplina alimentare, le nonne (esclusivamente materne) pongono attenzione sulla qualità dell’alimentazione dei loro nipoti, limitando gli eccessi e collaborando con le madri nel seguire una linea di condotta sana e condivisa, come riportato dalla partecipante:
(09 HP): << … mia madre è molto attenta alla dieta del bambino […] segue anche molto le mie direttive>>.
- Tendenza ad un’eccessiva “indulgenza alimentare”, è questo il caso della totalità delle nonne paterne segnalate dalle intervistate, le quali cercano attraverso delle concessioni appetibili, di conquistare l’affetto dei nipoti. In tutti i casi, questa condotta non viene quasi mai ostacolata dalle madri, poiché è associata ad un tempo molto esiguo che i bambini trascorrono con loro, come espresso dall’intervistata: (03 CU) <<Quelle rare volte che resta con la nonna paterna…la si accontenta su tutto… e tipo anche se io non sono d’accordo…ma più di dirlo…alla fine che fai? […] La vede poco la bambina … perché ci sta meno e … quindi quando andiamo… mi scoccia bacchettarla>>.
Questo atteggiamento indulgente delle nonne paterne è adottato anche da alcune nonne materne, le quali tendono a proporre ai loro nipoti delle alternative alimentari meno sane, ma più inclini ai loro gusti per assecondarli e coccolarli, come si evince dalle parole della seguente partecipante (01 AZ):<< … se mangia con me…mangia quello che c’è a tavola…se invece mangia a casa di mia madre…mangia quello che vuole lui…pur di non farlo piangere lo vizia>>, oppure utilizzano la ghiottoneria come premio per aver mangiato il cibo sano ma meno gradito (07 FR): << … mia madre […] cerca di tenersela buona, cercando di dirle che se sta buona e mangia quello che non le piace…dopo avrà un panino con -omissis->>
In questa categoria spicca anche il caso di una partecipante, la quale sottolinea che a non essere esattamente virtuosi non siano tanto le nonne, quanto piuttosto i nonni (06 ES): <<quando c’è mio suocero e … mio padre… i nonni maschi … vedo che, se lui fa una richiesta… che, anche un gelato fuori orario … ad esempio… capito? … loro non dicono di no!>>.
2. Il cibo ed il senso di colpa
Dall’analisi delle interviste è stata individuata una scarsa tendenza a questo fenomeno, come pure una preferenza, da parte delle madri, a sopperire la mancanza del gioco o altre attività (10 IO): <<no…comunque non uso il cibo per accontentare…no… e nemmeno per non sentire il senso di colpa, anche perché non amano molto mangiare e…. quindi … no! …A volte preferisco il gioco oppure uscire a fare una passeggiata…oppure a volte mi chiedono di leggere delle favole!>>.
Tuttavia una partecipante, ha affermato di utilizzare il cibo come palliativo al senso di colpa, dovuto all’allontanamento per motivi di lavoro.
3.La percezione dell’aspetto del bambino
Un tema ricorrente nelle interviste consiste nella percezione, da parte delle madri, della fisicità dei loro bambini, percepita in tutti i casi come normale. In altri termini, le madri non considerano i loro figli in sovrappeso.
3.1 Le strategie per evitare il sovrappeso
In tutte le interviste è emerso come i bambini non siano soggetti a vita sedentaria, sia per la loro effettiva vivacità (4DU): << si muove sempre…non sta mai fermo! … forse questo lo agevola un po’…con lo smaltimento>>, sia perché praticano attività fisica (07 FR) :<< la bambina fa […] due giorni di danza e due di atletica>>.
A ciò si aggiunge il fatto che molte mamme tendono a non tenere in casa cibo spazzatura (10 IO) :<<…cerco a casa di non avere schifezze… anche le bevande…non ho né aranciate…ho solo acqua…oppure le merendine le mangiano solo la mattina insieme al latte…magari…però per il resto…non ho cioccolate…non ho, a casa, di queste cose>>, ed i bambini non ne manifestano una particolare inclinazione (05 DT):<< non mangia molte cose dolci…a volte sì…ne ha desiderio, ma, per fortuna, non va dietro alle schifezze>>.
DISCUSSIONE
Scopo dello studio è stato comprendere la percezione delle mamme, rispetto al ruolo delle nonne sull’alimentazione dei figli. I temi ed i relativi sottotemi emersi dall’analisi fenomenologica, hanno mostrato come sia importante la collaborazione dei nonni, nel dare supporto sia nell’accudimento che nell’educazione alimentare dei propri nipoti. Come confermato dalla letteratura3, la figura prevalente è la nonna materna. La nonna materna è abbastanza sensibile e attenta alla “disciplina alimentare”, ma allo stesso tempo non rinuncia ad “assecondare” i gusti del bambino. La nonna materna assume, per una delle nostre intervistate, un peso talmente rilevante sull’educazione del proprio bambino da ritrovarsi, in alcune situazioni, a non avere la stessa autorità della madre.
I nonni paterni appaiono oltremodo indulgenti, soprattutto a causa del limitato tempo che trascorrono con i nipoti. Tempo che viene percepito limitato in quanto alcuni attimi della giornata sembrano essere scanditi da orari rigidi e regole genitoriali ferree. Il sottotema correlato al tempo,trova fondamento in letteratura, dove si riscontra la tendenza, da parte dei nonni, ad utilizzare il cibo come veicolo di emozioni positive8,9, spesso aggirando la disapprovazione delle madri9. Questo atteggiamento è stato percepito dalle mamme, nei confronti delle, le quali appaiono più indulgenti al fine di accattivarsi l’amore dei nipoti con l’ausilio di cibi preferiti e poco sani.
Nel primo tema principale il ruolo della scuola è stato percepito come fattore protettivo circa l’alimentazione dei bambini. I bambini che pranzano a scuola evitano l’assunzione di calorie in eccesso, rispetto a quanto avverrebbe in presenza dei nonni.
Dalla ricerca in letteratura, è stata riscontrata una tendenza da parte dei genitori all’utilizzo improprio del cibo come ricompensa10 o in generale, come detto in precedenza, si associa l’uso del cibo a sentimenti positivi8,9. Nelle interviste è stata indagata se e in che misura, le madri tendono ad utilizzare il cibo (in particolare “cibo spazzatura”) come strumento per compensare la lontananza durante la giornata. L’analisi ha mostrato una scarsa propensione delle madri ad usare il cibo come strumento di compenso per l’assenza temporale. Le donne riferiscono di preferire il gioco o la lettura, anche se una percentuale, non trascurabile, delle nostre intervistate è ancorata a questa “cattiva” abitudine.
Il tema ricorrente è la percezione che le madri hanno circa la corporeità dei loro figli, da tutte percepita nella norma.
Da tutto ciò emerge che l’educazione alimentare non è scontata ed è influenzata molto da dinamiche familiari.
Il ruolo della famiglia è fondamentale, richiede un approccio sinergico, come riscontrato in letteratura3,11-13, per favorire un’adeguata attenzione alla dieta dei bambini. Una strategia vincente risulta essere l’eliminazione quotidiana di cibi ricchi di grassi e bevande zuccherate e la pratica costante di un’attività sportiva.
In questa fase delicata della vita della vita del bambino, le famiglie compresi i nonni, dovrebbero essere affiancati e sostenuti dal Pediatra e dall’ Infermiere Pediatrico di famiglia14, per essere coinvolti in programmi educativi sulla correttezza dell’alimentazione e sulla promozione di corretti stili di vita.
LIMITI
Un limite dello studio è rappresentato dall’esiguità del campione, che ne determina una mancanza di variabilità e15 l’impossibilità nella generalizzazione dei risultati. Queste limitazioni sono tipiche degli studi di tipo fenomenologico16 che, tuttavia, forniscono informazioni essenziali sia per una visione olistica sia per una partenza corretta di studi maggiori.
Un ulteriore limite è dato dal fatto che il nostro studio indaga la percezione delle mamme circa il comportamento alimentare dei propri figli durante il tempo passato insieme ai nonni, e dunque, non fornisce un quadro reale di ciò che possa realmente accadere tra nonni e nipoti e delle possibili e differenti dinamiche relazionali rispetto a tale fenomeno.
BIBLIOGRAFIA
- Obesity and overweight. Fact sheet Reviewed February 2018 (consultato: Maggio 2017). Disponibile all’indirizzo:http://www.who.int/mediacentre/factsheets/fs311/en/.
- Spinelli A, Lamberti A, Baglio G, Andreozzi S, Galeone D. OKkio alla SALUTE: surveillance system on nutrition and physical activity in children attending primary school. Results 2008. Rapporti ISTISAN 09/24.
- Judi A. The role and influence of grandmothers on child nutrition: culturally designated advisors and caregivers. Matern Child Nutr. 2012 Jan;8(1):19-35.
- The “grandparent effect”on education. Study compares intergenerational influence of grandparents in ten different countries.Survey of Health, Ageing and Retirement in (consultato: Ottobre 2017). Disponibile all’indirizzo:http://www.share-project.org/press-news/share-research-findings/new-scientific-findings/the-grandparent-effect-on-education.html#c1203.
- Cohen MZ, Kahn D, Steeves R.Hermeneutic phenomenological research: A practical guide for nurse researchers. Thousand Oaks, California: Sage, 2002.
- Proter E, Cohen MZ. Phenomenology In: Trainor A., Graue E., eds. Reviewing Qualitative Research in the Social Sciences. New York: Routledge, 2013.
- Polit DF, Beck CT. Essentials of nursing research. 8th ed. Philadelphia: Lippincott Williams & Wilkins, 2014.
- Farrow C. A comparison between the feeding practices of parents and grandparents. Eating Behaviors. Eat Behav.2014 Aug;15(3):339-42.
- Hoare A, Virgo-Milton M, Boak R, Gold L, Waters E, Gussy M, Calache H, Smith M, de Silva AM. A qualitative study of the factors that influence mothers when choosing drinks for their young children. BMC Res Notes. 2014 Jul 5;7:430.
- Roberts L, Marx JM, Musher-Eizenman DR.Using food as a reward: An examination of parental reward practice.Appetite. 2018 Jan 1;120:318-326.
- Yee AZ, Lwin MO, Ho SS. The influence of parental practices on child promotive and preventive food consumption behaviors: a systematic review and meta-analysis. Int J Behav Nutr Phys Act. 2017 Apr 11;14(1):47
- Ash T, Agaronov A, Young T, Aftosmes-Tobio A, Davison KK.Family-based childhood obesity prevention interventions: a systematic review and quantitative content analysis. Int J Behav Nutr Phys Act. 2017 Aug 24;14(1):113
- Nepper MJ, Chai W. Parental Views of Promoting Fruit and Vegetable Intake Among Overweight Preschoolers and School-Aged Children. Glob Qual Nurs Res.2017 Feb 8;4:2333393617692085.
- DDL n°1727 del 20 Dicembre 2014. Introduzione della figura dell’infermiere di famiglia e disposizioni in materia di assistenza infermieristica domiciliare.Senato della Repubblica, XVII Legislatura (consultato: Luglio 2017).Disponibile all’indirizzo: http://www.senato.it/japp/bgt/showdoc/17/DDLPRES/903836/index.html?stampa=si&spart=si&toc=no.
- Ridley RT, Peggy AD, Bright JH, Sinclair D. What Influences a Woman to Choose Vaginal Birth After Cesarean?. J Obstet Gynecol Neonatal Nurs. 2002 Nov-Dec;31(6):665-72.
- Moffat M, Bell J, Porter M, Lawton S, Hundley V, Danielian P, Bhattacharya S. Decision making about mode of delivery among pregnant women who have previously had a caesarean section: a qualitative study. BJOG. 2007 Jan;114(1):86-93.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
La violenza vista dagli infermieri di psichiatria: esperienza di un’indagine qualitativa
Pisani F.1, Ottaiano D.2, Scarfiglieri G.3, Maglione R.4, Perrone M.5, Serio C.6
- Infermiere
- Infermiere
- Studente L.M. Scienze delle Professioni Sanitarie della Prevenzione, Università degli Studi di Napoli Federico II
- Infermiere, Azienda Ospedaliera Universitaria, Federico II di Napoli
- Infermiere, Azienda Ospedaliera Universitaria, Federico II di Napoli
- Ostetrica
DOI: 10.32549/OPI-NSC-14
Cita questo articolo
Abstract
Introduzione: Oggigiorno assistiamo ad una costante escalation di episodi di violenza nei confronti dei professionisti della salute; sempre di più sono gli infermieri vittime di tali episodi. Vi è però una branca della medicina che sembra aver offuscato tale attenzione mediatica, ovvero sembra quasi che non se ne parli: la psichiatria. Eppure gli Infermieri dedicati all’assistenza di pazienti con patologie psichiatriche sembrano essere maggiormente esposti a tale tipo di violenza.
Metodo: indagine qualitativa basata sul metodo descrittivo interpretativo descritto da Thorne
Risultati: dall’analisi dei dati sono emersi i seguenti temi: la definizione di violenza (da cui si sviluppano i sottotemi di percezione del rischio e tendenza all’autodifesa da parte degli operatori), fattori che influenzano la gestione del paziente violento (ossia la condizione clinica del paziente, le skills degli operatori ed i fattori dell’organizzazione del SPDC), gli esiti dei fenomeni di violenza (a breve, medio e lungo termine) ed infine la richiesta di supporto.
Conclusioni: I fenomeni di violenza a danno degli operatori sanitari sono in costante aumento ma nell’ambito psichiatrico essi sono una costante che dai dati risulta fortemente sottostimata. La violenza di un paziente su un infermiere può avere differenti risvolti, da esiti puramente fisici, ad esiti che prendono in considerazione la sfera emotiva degli operatori. Comprendere appieno come gli episodi di violenza siano vissuti dagli infermieri permetterà la creazione di percorsi educativi mirati e darà importanti nozioni per le elaborazioni di corretti piani gestionali.
Keywords: Violenza nei confronti dei professionisti della salute, metodo di Thorne, Competenze degli operatori sanitari
The violence seen by psychiatric nurses: experience of a qualitative investigation
Abstract
Introduction: Today we are witnessing a constant escalation of incidents of violence against health professionals; an increasing number of nurses are victims of these episodes. But there is a branch of medicine that seems to have been overshadowed in this media attention, where it almost seems as if we don't talk about it at all: psychiatry. Yet nurses dedicated to the care of patients with psychiatric disorders seem to be more exposed to this type of violence.
Method: qualitative investigation based on the interpretative descriptive method described by Thorne
Results: from the analysis of the data the following themes emerged: the definition of violence (from which the sub-themes of risk perception and self-defence tendency are developed by the operators), factors that influence the management of the violent patient (i.e. clinical condition of the patient, the skills of the operators and the factors of the organisation of the SPDC), the outcomes of the phenomena of violence (short, medium and long term) and finally the request for support.
Conclusions: The phenomena of violence to the detriment of health workers are constantly increasing, but in the psychiatric area they are a constant that is strongly underestimated by the data. The violence of a patient towards a nurse can have different implications, from purely physical results, to outcomes that take into consideration the emotional sphere of the operators. To fully understand how the episodes of violence are experienced by nurses will allow the creation of targeted educational paths and will give important notions for the development of correct management procedures.
Keywords: Violence against health professionals, Thorne method, health professional skills
Introduzione
La violenza sul posto di lavoro è intesa come qualsiasi “incidente di aggressività fisico, sessuale, verbale, emotivo o psicologico che si verifica quando gli infermieri sono abusati, minacciati o aggrediti in circostanze legate al loro lavoro”1. Il tipo di violenza che colpisce maggiormente gli operatori sanitari è quella proveniente dai pazienti e dai loro caregiver,
Da dati ISTAT11, gli infortuni sul lavoro denunciati dalla Professione Infermieristica sono di 13.375 (non classificati per forma di accadimento), in diminuzione del 3,83% rispetto al 2014
Gli Infermieri dedicati all’assistenza di pazienti con patologie psichiatriche presentano, rispetto ai loro colleghi, un maggiore rischio di subire una violenza sul posto di lavoro (3-4) ed infatti, per questa categoria, sono stati registrati più alti tassi di segnalazioni seguenti a violenza dei pazienti (2-5-6) (dal 25% all’80% degli infermieri che lavorano in servizi ospedalieri per pazienti psichiatrici in fase acuta riferisce di aver sperimentato fenomeni di violenza (7-4-8)). Inoltre la stessa letteratura ipotizza un’importante sottostima di tali eventi (6-7-9).
L’esposizione a qualsiasi tipo di violenza, a breve o a lungo termine, può determinare effetti negativi per l’organizzazione generale e per gli infermieri10, effetti che si possono presentare sia nella sfera personale, sia professionale, oltre ad effetti negativi in termini economici, sociali e di qualità delle cure prestate11. Per gli infermieri sono state riscontrate conseguenze di ordine psicologico e fisico. Nella sfera psicologica rientrano: stress, insicurezza sul posto di lavoro, minor soddisfazione inerente la sfera lavorativa, maggiore incidenza a mobilità inerenti il luogo di lavoro e diminuzione della qualità di vita del professionista. La letteratura annovera anche dei risultati positivi, come una consapevolezza maggiore della inerente sicurezza sul lavoro ed un atteggiamento più positivo rispetto ai colleghi10. Per ciò che riguarda la sfera fisica, sono state riportate lesioni e disabilità temporanee o permanenti10.
Tra le conseguenze riscontrate a livello organizzativo rientrano maggiori tassi di trasferimento del personale (12-13), aumenti dei costi sociali legati agli infortuni sul lavoro, diminuzione della qualità delle cure per i pazienti ed inoltre elevati tassi di errori inerenti l’assistenza infermieristica e medica (10-14-15).
Secondo la legislazione Italiana, gli episodi di violenza contro gli operatori sanitari devono essere considerati come eventi sentinella e, di conseguenza, richiedono la messa in atto di opportune iniziative di protezione e prevenzione3; infatti, all’interno del “Protocollo di monitoraggio degli eventi sentinella 5° Rapporto (Settembre 2005 – Dicembre 2012)”,la Psichiatria è descritta come area ad alto rischio di atti di violenza a danno degli operatori e come quarta causa di evento avverso sul territorio nazionale (165 casi pari al 8,6%)16.
Nonostante l’importanza di tale fenomeno, poca attenzione è stata posta dalla letteratura e di numero esiguo sono gli studi che si approcciano a questo argomento con un’impronta qualitativa, esplorando il vissuto, le emozioni e le conseguenze che tale evento può avere sugli infermieri.
Obiettivo
Scopo dello studio consiste nell’analisi della percezione, da parte degli infermieri, della violenza subita ad opera dei pazienti psichiatrici e i conseguenti esiti personali e professionali
Materiali e Metodi
Lo studio vuole descrivere il vissuto degli infermieri psichiatrici inerente la violenza subita. Lo studio di ricerca qualitativa si basa sul metodo descrittivo interpretativo descritto da Thorne17. Tale metodologia ha permesso l’iniziale comprensione di come diversi modelli di assistenza e di organizzazione infermieristica possano influenzare la risposta di un infermiere al fenomeno della violenza17.
Lo studio è stato autorizzato dal Responsabile del Servizio dell’azienda. I soggetti partecipanti hanno ben compreso e firmato il modulo di consenso informato nel quale venivano spiegate le finalità dello studio e la metodologia di conduzione. Ogni soggetto era libero di rinunciare o ritirarsi in qualsiasi momento senza dover fornire alcuna spiegazione e senza che tale decisione influenzasse la sua vita professionale. Lo studio rispetta la dichiarazione di Helisnki18. Il consenso informato, ai fini della partecipazione allo studio è stato sottoscritto da tutti i partecipanti immediatamente prima di sottoporsi alla compilazione del questionario “anagrafico-professionale” e dell’intervista basata su un questionario semi-strutturato.
Campionamento
Lo studio è stato condotto nel contesto del SPDC (Servizio psichiatrico diagnosi e cura) afferente all’ASL Avellino, situato presso il P.O “A. Landolfi” di Solofra (AV). Il campionamento è stato di tipo propositivo, e a far parte dello studio, sono stati ammessi solo coloro che soddisfavano i seguenti requisiti:
- Personale Infermieristico Coinvolto in fenomeni di violenza da parte dei propri assistiti in ambito psichiatrico
- Comprensione e firma del consenso informato
- 5 (Cinque) Anni di esperienza minimi in ambito psichiatrico
- Comprensione corretta della lingua italiana
Non sono stati presi in considerazione, ai fini dello studio, gli infermieri che rispondevano ai seguenti criteri di esclusione:
- Personale infermieristico non coinvolto in fenomeni di violenza da parte dei propri assistiti in ambito psichiatrico
- Assenza del Consenso Informato
- Meno di 5 anni di esperienza in ambito psichiatrico
In tale studio è stata presa in considerazione la definizione di violenza data dalla “Registered Nurses’ Association of Ontario”19, poiché permette di analizzare il fenomeno attraverso una visione olistica.
Il campione si compone di 11 infermieri.
Strumento
I dati sono stati raccolti in un periodo di tre mesi nel 2017 (Giugno - Agosto) utilizzando una scheda anagrafico-professionale, per l’analisi della stratificazione del campione, e un’intervista audio-registrata, basata su un questionario semi-strutturato già presente in letteratura internazionale19, in presenza del ricercatore principale, eseguita all’interno della struttura ospedaliera subito dopo la fine dell’orario lavorativo. La durata media delle interviste è di circa 25 minuti.
Quasi tutti gli intervistati, nonostante l’invito a descrivere gli incidenti più esplicativi della propria carriera professionale, hanno preferito soffermarsi durante l’intervista sulla descrizione di un unico incidente di violenza da parte dei pazienti in ambito psichiatrico avvenuto durante l’orario di lavoro. Solo un partecipante allo studio ha descritto più di un incidente.
Analisi dei dati
Le interviste, raccolte con audio-registrazione, sono state ascoltate e trascritte dal ricercatore principale. Durante le stesse l’intervistatore è stato attento ad analizzare la mimica dei partecipanti al fine di comprendere le emozioni che il ricordo poteva suscitare in essi. Le narrazioni raccolte sono state suddivise in schemi, raggruppandole secondo la domanda posta al partecipante. In seguito attraverso un approccio selettivo e l’utilizzo di un metodo comparativo finalizzato al confronto tra i dati raccolti, sono state individuate le tematiche principali ed i legami con gli eventi narrati. I dati emersi sono stati costantemente rianalizzati durante lo svolgimento dello studio al fine di verificare che non vi siano stati cambiamenti in divenire nelle tematiche riscontrate.
Al fine di ottenere dei risultati che corrispondessero alla verità, il Primo Intervistatore durante lo svolgimento dello studio ha attuato una sospensione del proprio giudizio (bracketing) accantonando le proprie credenze e opinioni sulla tematica oggetto dello studio. L’analisi dei dati è stata sottoposta ad un riesame da parte di altri ricercatori, non vi è stato alcun elemento di disaccordo. Non sono stati utilizzati software di analisi qualitativa dei dati.
Risultati
Il campione in esame è composto da infermieri che prestano servizio presso il SPDC afferente all’ASL Avellino e situato presso il P. O. di Solofra (AV) “A. Landolfi”. Il servizio, come affermato dai partecipanti, offre 16 posti letto, di cui 2 riservati per pazienti provenienti dall’Alta Irpinia (territorio afferente all’ex ASL Avellino1). Durante il turno di lavoro, viene affermato che sono presenti 3 unità infermieristiche ed 1 OSS che non è presente durante il turno di notte.
I partecipanti allo studio sono stati 11 (undici) (tab 1), dei quali 8 (otto) Maschi e soli 3 (tre) femmine, la fascia di età prevalente è 41-50 anni, con una media di anni lavorativi in ambito psichiatrico compresa tra 5-10 anni.
Fra gli infermieri che hanno acconsentito di partecipare allo studio, quattro avevano un Diploma di Istruzione secondaria di Secondo grado e lo stesso numero di Unità ha conseguito la Laurea Triennale: differentemente un infermiere ha conseguito il Diploma Universitario e due infermieri presentavano un titolo di Laurea Magistrale
Nessun Infermiere partecipante allo studio ha conseguito un Master in “Infermieristica in Salute Mentale-Psichiatrica”. Il 64% dei partecipanti ha affermato di aver partecipato a Corsi di Formazione specifici per la gestione dei pazienti ma non vi è stata “una formazione prima dell’immissione al servizio come fanno gli altri Paesi Europei”. Tutti gli infermieri affermano che durante la gestione di eventi di violenza non sono stati utilizzati protocolli.
Dall’analisi dei dati si evince che 9 infermieri hanno subito violenza fisica durante la loro esperienza lavorativa svolta in ambito psichiatrico, 7 indicano di essere stati vittima di violenza verbale, un solo infermiere riferisce di aver subito violenze razziali e nessun infermiere ha indicato di esser stato vittima di violenze sessuali.
Durante le interviste, gli infermieri hanno descritto un totale di 12 eventi di violenza, concentrandosi su violenze fisiche che si sono presentate con uso di calci e pugni ma anche di oggetti, arredamenti contundenti (suppellettili ed arredamento) o armi (coltelli). Le violenze fisiche si sono presentate sempre in combinazione con violenza verbale che si è espressa attraverso minacce, insulti ed intimidazioni.
Il 58% dei casi ha interessato pazienti ricoverati in regime di TSO mentre la restante percentuale ha interessato pazienti indicati come stati di Urgenza; infine i pazienti che si ricoverano Volontariamente non sono responsabili di casi di violenza.
Tabella 1
NOTE: Sesso (M: maschio; F: femmina); Istruzione (SS: diploma di scuola secondaria di secondo grado; DU: diploma universitario; LT: laurea triennale; LM: laurea Magistrale): Violenza (FIS: fisica; VER: verbale; RAZ: razziale; SES: sessuale): REGIME RICOVERO PAZIENTE (TSO: trattamento sanitario obbligatorio; URG: urgente; VOL: volontario)
| SESSO | ETA’ | ISTRUZIONE | ESPERIENZA LAVORATIVA | ANNI DI SERVIZIO IN PSICHIATRIA | FREQUENZA CORSI DI FORMAZIONE | USO PROTOCOLLI | VIOLENZA SUBITA | ORARIO EVENTI | REGIME RICOVERO PAZIENTE | |
| 1 | M | >50 | SS | >10 | >10 | SI | NO | FIS | NN | TSO |
| 2 | M | 41-50 | SS | >10 | >10 | SI | NO | FIS-VER | 7:01-13:00 | URG |
| 3 | M | >50 | SS | >10 | >10 | NO | NO | FIS-VER | 7:01-13:00 | TSO |
| 4 | M | 41-50 | DU | >10 | 5–10 | SI | NO | VER | 7:01-13:00 | TSO |
| 5 | M | 41-50 | LM | >10 | 5–10 | SI | NO | FIS-VER | 13:01-18:00 | URG |
| 6 | F | 26-30 | LM | 6 –10 | 5–10 | SI | NO | FIS-VER | 18:01-24:00 | TSO |
| 7 | M | 31-40 | LT | 6–10 | 5–10 | NO | NO | FIS | NN | URG |
| 8 | F | >50 | SS | >10 | >10 | SI | NO | FIS | 00:01-07:00 | URG |
| 9 | F | 41-50 | LT | >10 | 5–10 | SI | NO | VER | 18:01-24:00 | TSO |
| 10 | M | 31-40 | LT | 6–10 | 5–10 | NO | NO | FIS | 00:01-07:00 | TSO |
| 11 | M | 31-40 | LT | 6–10 | 5–10 | NO | NO | FIS-VER-RAZ | 13:01-18:00 | TSO |
Temi
I temi e relativi sottotemi riscontrati a seguito dell’analisi dei dati sono i seguenti:
Definizione di violenza
Ognuno degli infermieri ha fornito una propria interpretazione di violenza nel paziente psichiatrico, anche se ciò non ha portato aduna definizione precisa di violenza:
“Una definizione universale di violenza credo non ci sia…” (infermiere 2)
“È indefinibile da un certo punto di vista, è indescrivibile” (infermiere 6).
Nelle interviste viene più volte ripetuto il concetto che “la violenza in un paziente psichiatrico non esiste” (infermiere 4) quindi “non puoi dire che il paziente è violento” (infermiere 11) ed anche se molti dei pazienti vengono ricoverati a causa di fenomeni di violenza che possono essere descritti come “un comportamento non adeguato, aggressivo, fuori le regole della società che può provocare danni sia morali che fisici alla persona con cui si interagisce” (infermiere 9): per la maggior parte degli infermieri ciò è un “sintomo, un segno” (infermiere 6) espressione di un “meccanismo di difesa” (infermiere 4). Tutti gli operatori convengono che l’atto di violenza sia “uno stato transitorio” (infermiere 3) dovuto ad “un discontrollo […] dei suoi impulsi” (infermiere 1). Solo 4 infermieri analizzano la causa che possa portare a manifestazioni di violenza da parte del paziente, ed essi affermano che sono differenti i fattori scatenanti la violenza come riferito da uno di essi:
“Se noi la vogliamo riportare ai livelli di violenza che possiamo vedere qui dentro, ci possiamo chiedere anche quale è la molla che fa partire la violenza. Fondamentalmente, secondo me, perché si arrivi alla violenza, c’è un mix, ci sono caratteristiche personali, c’è una patologia, che casomai può influenzare, c’è un momento. Queste tre caratteristiche bene o male fanno si che una cosa possa succedere o no.” (Infermiere 6)
- Rischio intrinseco
L’Analisi parallela delle interviste ha messo in luce come i fenomeni di violenza in ambiente psichiatrico costituiscano una routine, che inizialmente può avere un impatto emotivo sull’operatore, ma, con l’esperienza, tale impatto tende a scemare. La violenza verbale non viene percepita, ma viene sminuita, non considerata un pericolo; di conseguenza gli intervistati non considerano tali episodi come eventi sentinella da segnalare alle autorità competenti.
Dalle interviste è emerso che anche la violenza fisica, dal momento che è considerata intrinseca al contesto in cui gli operatori prestano servizio, non sia stata mai segnalata come un evento sentinella, nonostante ne sia riconosciuto il potenziale pericolo:
“Un ambiente ad alto rischio di etero o auto-aggressività, deve mettere in conto certe cose, per forza,” (Infermiere 6).
- L’autodifesa degli operatori sanitari
In tutti i casi osservati, l’infermiere, durante gli eventi di violenza, assuma atteggiamenti tali da preservare la propria salute a scapito della cura dei pazienti. Ciò è stato affermato in modo estremistico dall’Infermiere 8 con le seguenti parole:
“Io dico sempre: “se l’aggio acchiappa l’acchiappo e se le devo dare le dò”. Anzi, ci tengo a dire, nel periodo di violenza o momento di violenza, io dico sempre “Vita mia, morte tua”, non si dovrebbe dire, ma visto che il paziente in quell’attimo non ha ragione, […] quindi mi difendo alla meglio.”
Fattori che influenzano la gestione del paziente violento
Dalle interviste sono emerse tre tipologie di fattori che incidono sulla corretta gestione del paziente violento: il paziente e la sua diagnosi, l’operatore e le sue skills ed infine l’organizzazione del servizio di assistenza.
- La condizione clinica del paziente
Dall’analisi e dal confronto delle interviste non emerge una tipologia particolare di paziente che possa essere etichettato come “violento”. Tuttavia è stata riscontrata una certa riluttanza da parte degli intervistati a considerare “psichiatrici” i pazienti con disturbi di personalità (Cluster B) e quelli con dipendenza da sostanze stupefacenti. Da ciò è dipesa la separazione, da parte degli infermieri, tra il disagio mentale e l’atto violento, con una conseguente maggiore intolleranza di quest’ultimo***21.
Esistono diverse motivazioni che spingono il paziente ad essere violento. La principale motivazione è la sofferenza al ricovero manifestata soprattutto nei pazienti in regime di TSO (58%), a cui si affiancano altre cause scatenanti come le allucinazioni. Solo in pochissimi casi non viene identificata una vera causa ciò è presente in quei pazienti con discontrollo degli impulsi.
Un solo infermiere ha preso in considerazione la valutazione della storia clinica del paziente al fine di prevenire fenomeni di violenza:
“Una cosa è avere a che fare con un paziente che ha avuto una colluttazione e una cosa è un paziente che puoi gestire diversamente, perché un paziente che con una collega ha avuto una colluttazione, tu verso quel paziente ti poni in una maniera diversa, come dicevo prima. Stai attento a non dargli le spalle, stai attento a vari aspetti, però mai far capire al paziente che possa prendere il sopravvento su di te, sui colleghi e sul turno” (Infermiere 10)
- Le skills degli operatori
La gestione dei pazienti violenti viene influenzata dai fattori individuali degli operatori, i quali durante gli scontri si trovano ad agire sul piano personale, non mettendo in atto le seppur scarse conoscenze acquisite.
Tutti gli infermieri affermano che la prevenzione primaria di un evento di violenza si basa sul dialogo con il paziente:
“Individualmente, rispetto alla situazione, poi dipende dalla singola situazione, si cerca indubbiamente di lavorare tutti insieme, con gli altri operatori, cercando di non toccare quei tasti che potrebbero far aumentare ancora di più il disagio del paziente e quindi mantenerlo sia ad una certa distanza ma facendogli anche capire che se è venuto per ricoverarsi per cercare di migliorare il suo stato morale magari, si cerca di far capire con il dialogo, nei limiti del possibile.” (Infermiere 2)
Differentemente viene condannato un approccio severo poiché aumenta il rischio che si verifichino fenomeni violenti:
“i fattori che possono incrementare il rischio di violenza, è soprattutto il fatto che per forza si vuole sopraffare il paziente, esserci una specie di competitività con il paziente nel senso che “io sono il più forte e tu il più debole, devi stare qua e fare quello che dico io”, anche se tu lo fai, anche se viene fatto, però non deve essere fatto in modo, duro, che puoi far si che il paziente già girato per i fatti suoi, e ti metti in competizione dicendo “ ma chi si, ma chi non si”, questo può andare, anche se non lo fai, può succedere lo stesso che il paziente diventi violento, ma questo è un errore, secondo me, e in molti casi succedono colluttazione per questo fatto qua. Una sorta di competitività con il paziente, perché io sono il più forte, tu sei nessuno perché stai in TSO, sei un pazzo scatenato e devi fare quello che dico io”. (Infermiere 10)
- I fattori dell’organizzazione del SPDC
L’organizzazione del SPDC assume per ogni infermiere il ruolo da protagonista sia nella prevenzione, sia nella gestione di pazienti violenti.
Collaborazione tra professionisti
L’elemento predominante è la comunicazione, intesa sia all’interno dell’equipe sanitaria, sia tra quest’ultima ed i servizi di emergenza territoriali.
Nelle interviste è sottolineata la necessità della presenza del medico all’interno del reparto per favorire l’arginare degli eventi avversi:
“Non è corretto che i medici siano fuori dal reparto, […] perché anche il medico stando di fuori non vive il vero e proprio paziente, lo viviamo noi, perché siamo noi a contatto con il paziente tutte e 6 ore, tutte e 12 ore, ma il medico lo vede solo se ha un colloquio o se viene informato da noi, oppure se viene in reparto a fare un giro, ma il vero e proprio contatto con il paziente lo abbiamo noi, sta più con noi che con loro. Secondo me stando in reparto, il medico potrebbe valutare di più anche in alcuni casi dove la violenza del paziente prima che accada, perché lo vede.” (Infermiere 11)
Assenza di protocolli
La mancanza di protocolli segnalata dagli intervistati comporta inevitabilmente “Un’Improvvisazione dell’assistenza” (Infermiere 1) e l’assenza di una reale consapevolezza dell’attività svolta:
“Il rischio di violenza è aumentato da una disorganizzazione generale e anche da una disorganizzazione interna: quando un ambiente di lavoro è disgregato si è esposti più a rischio, quando un ambiente è compatto il rischio diminuisce.” (Infermiere 6)
È emerso inoltre il bisogno di avere in servizio un numero adeguato di unità infermieristiche ed il bisogno della presenza di presidi adeguati per lo svolgimento delle attività in sicurezza.
Gli esiti dei fenomeni di violenza
Gli infermieri che hanno partecipato allo studio, durante l’intervista, hanno espresso delle reazioni all’evento traumatico simili tra loro.
- A breve termine
Inizialmente, nello specifico durante l’evento, non sono state descritte delle vere e proprie emozioni come viene affermato:
“Hai scariche adrenaliniche” (Infermiere 1)
“Non si provano emozioni, si cerca di fare quello che si deve fare, non è che ti emozioni, altrimenti sei fregato” (Infermiere 4)
“Non ho provato nessuna emozione, non è stato stressante: perché è il mio modo di essere. Quando lavoro in SPDC sono privo di emozioni soprattutto in questi tipi di situazioni” (Infermiere 3)
“In questi ambienti l’operatore deve comunque montarsi una testa, avere una forma mentis, […] la cosa difficile in psichiatria è staccare la paura, perché altrimenti non ti rapporti più alla persona per prestarle aiuto, ma stai attento alla persona, ma non valuti bene la cosa. […] gestire le cose con emozioni che alla fine ti mette nel rischio” (Infermiere 6).
In questi casi gli operatori hanno affermato che non vi è una vera e propria preparazione in queste situazioni, ma il tutto viene influenzato dal carattere della persona. Il bisogno comune espresso è quello di gestire l’evento affinché non ci siano traumi per gli operatori, il paziente stesso o gli altri pazienti che possono essere coinvolti nella colluttazione, al meglio espresso dall’Infermiere 11:
“A caldo penso solo a mettere in sicurezza il paziente e di non avere la peggio […] un vero e proprio impatto in quel momento tu non lo puoi avere, perché in quel momento tu non pensi a nient’altro che a salvaguardare l’ambiente la salute tua e dello stesso paziente, non c’è un impatto vero e proprio perché tu in quel momento non hai il momento di pensare, in verità.”
Appena dopo l’evento, alcuni intervistati hanno riferito di aver provato emozioni quali paura e rabbia (effetti a breve termine), come descritto dall’Infermiere 9:
“Dopo bloccato il paziente e messo in sicurezza con contenzione chimica e contenzione meccanica, forse allora mi è venuta la paura, cioè la paura che qualcosa poteva sfuggire dal controllo, ci potevamo fare del male, la paura e probabilmente anche la rabbia; perché un infermiere non è preparato a subire violenza quando va sul posto di lavoro.”
Alcuni infermieri hanno espresso un senso di inadeguatezza all’ambiente, che può portare ad un risentimento emotivo con “Stanchezza Mentale” (Infermiere 9) e quindi aumentare il rischio di Burn out, che maggiormente si verifica nelle helping professions.22
A seguito degli eventi, alcuni professionisti si sono interrogati in merito a ciò che hanno vissuto ed a come hanno reagito. l’Infermiere 10 ha affermato:
“L’impatto immediato è “ma dove so capitato?”, perché non ero preparato ad affrontare questa tipologia di paziente, disorientato, diciamo preso alla sprovvista, perché a non avevo mai affrontato una situazione del genere”:
ed anche l’Infermiere 7 ha precisato:
“Prima di tutto, quando hai subito violenza, un po’ di riposo e un po’ di riflessione, in che senso. Quando hai subito violenza, “ho agito bene o ho agito male?” una domanda te la devi fare. “Ho sbagliato oppure potevo fare quest’altra cosa”, puoi chiedere al medico in quel momento cosa ho fatto perché ha reagito in quel modo il paziente e come mi sono mosso.”
- A medio termine
A medio termine, gli eventi di violenza hanno avuto dei differenti risvolti sui diversi infermieri. Da alcuni è stata segnalata difficoltà a riprendere la quotidiana attività ed il rapporto con i pazienti, situazione che si è tradotta in “maggiore cautela nell’approccio con il paziente” (Infermiere 2), come testimoniato dall’Infermiere 6:
“Ma quando sono rientrato a lavoro, ho avuto una sensazione di timore, ho avuto una sensazione di difficoltà nel riprendere il rapporto con i pazienti”
Per altri infermieri l’evento è stato vissuto come un’esperienza utile ad identificare i segnali su cui porre l’attenzione al fine di evitare il ripetersi di episodi del genere:
“Prima di arrivare alla violenza fisica comunque si percepiscono i momenti quando il paziente comincia ad alterarsi” (Infermiere 9).
Tuttavia, come testimoniato dagli infermieri 5 e 6, non sono rari i casi in cui un episodio violento non sia preceduto da avvisaglie.
A differenza della violenza fisica, quella verbale non viene percepita come tale e di conseguenza gli intervistati non riferiscono di aver subito traumi psicologici in relazione ad essa.
- A lungo termine
In generale, non sono stati riferiti traumi a lungo termine a seguito dei casi di violenza sia fisica che verbale e tanto meno è stato inficiato il corretto svolgimento dell’attività assistenziale da parte degli infermieri. Ciò è dovuto al fatto che, all’interno del contesto analizzato, gli atti violenti sono considerati parte della routine:
“Per esempio, subisci uno schiaffo o un’aggressione, però capisci che è ammalato, là per là e passa, […] è sempre un ammalato che ti aggredisce sia verbalmente, sia fisicamente. Quindi, dopodiché tu dando la terapia, si calma, ti chiede scusa, tu non è che gli dai tanto peso, se no qua dentro non puoi lavorare. Se ne risenti allora vuol dire che non è il tuo ambiente, perché l’ammalato questo è, questo è un pronto soccorso, quindi ti arrivano tutti casi sempre un po’ agitati e quindi ammalati violenti e puoi prendere uno schiaffo” (Infermiere 7);
“Quando succedono questi eventi ognuno di noi, purtroppo, ha subito un trauma, pure psicologico, Però il trauma passa perché hai capito che, il paziente che ha commesso questo evento in quel momento non era lui ma bensì poteva essere pure un’altra persona, aveva qualche sdoppiamento di personalità. Allora alla fine succede questo: quando succedono queste anomalie, uno deve pure mediare e capire le problematiche del paziente. Il paziente in quel momento se è cosciente può essere che ti venga a chiedere scusa oppure viceversa si accorge dell’errore, in un altro momento il paziente può non essere cosciente del comportamento.” (Infermiere 5)
La richiesta di supporto
Tutti gli intervistati hanno manifestato il bisogno, dopo l’evento traumatico, di supporto psicologico e di partecipare ad audit in modo tale da discutere l’accaduto e prevenire futuri incidenti.
“la possibilità di un colloquio con il medico per cercare di spiegare all’infermiere a che cosa è dovuta la colluttazione, quali potrebbero essere stati gli errori commessi dal medico, dall’infermiere nella gestione del paziente. Tentare di rassicurare l’infermiere che, si farà tutto il possibile che la prossima volta non succederà. Però sarà possibile, si sa che siamo a rischio di violenza però crescendo professionalmente spiegando la situazione” (Infermiere 9)
“…un supporto psicologico, su questo in note generale, perché purtroppo in ambiente sanitario, e anche nel nostro ambiente perché generalmente pure siamo messi a rischio, ci sarebbe bisogno di un aiuto istituzionalizzato cioè l’ASL ha un pull di psicologi e psichiatri, dove nel quale l’operatore ha bisogno si può chiaramente rivolgersi. Perché non è facile lavorare con la sofferenza degli altri, ma è possibile che ad un certo punto la persona distorce il pensiero, a non gestire più la sua sofferenza rispetto alla sofferenza che gli altri gli portavano” (Infermiere 6)
Discussione
Scopo dello studio è stato quello di indagare come gli infermieri, operanti in ambito psichiatrico, vivano gli episodi di violenza dei quali siano stati vittime, con l’obiettivo di analizzare quali siano i fattori che influenzano la gestione del paziente violento.
Dall’analisi dei dati raccolti non è stato possibile trarre una vera e propria definizione di Violenza unanimemente riconosciuta dai soggetti intervistati: le idee espresse sono state variegate, ma tutte sono accumunate da una tolleranza nei confronti dei pazienti. Infatti la violenza viene considerata come un’azione difensiva che il paziente manifesta e non riesce a controllarla. Tutti i partecipanti allo studio hanno sempre affermato che tale violenza non dipende dalla loro volontà. Tali definizioni vanno a confermare i risultati ottenuti nella ricerca di Smith e Hart23ed anche quelli presentati dall’ultimo studio su tale tema di Stevenson24. In contrasto con questi risultati, però vi è una parte dei partecipanti che ha mostrato di sviluppare un’intolleranza verso la violenza espressa in determinate categorie di pazienti, quali i tossicodipendenti e i Cluster B. Questi ultimi risultati vengono confermati da Jonker, Goossens, Steenhuis e Oud7, i quali affermano che gli infermieri percepiscono la violenza come inaccettabile, che inoltre non manifesta un bisogno di difesa ma espone ad alti rischi di danni il personale coinvolto. Ciò viene anche supportato dalla poca presenza in letteratura di forti evidenze che collegano tra loro la presenza di una patologia psichiatrica e l’espressione di caratteri di violenza26-31.
Dallo studio emerge una tendenza allo sviluppo di esiti negativi dell’evento violento a meglio termine, ossia al momento del rientro in servizio dell’infermiere. Questo dato non è confermato dalla letteratura per l’assenza di studi in riferimento a tale argomento.
Differentemente da quanto affermato da Malchior, Bours, Schmitz e Wittich19, lo studio riferisce l’assenza di effetti negativi a lungo termine (come strategie di coping negativo che, col tempo, possono portare al Burn Out) a vantaggio dello sviluppo di maggiore capacità di osservazione dei segni che precedono l’espressione di violenza.
l’ambiente lavorativo viene percepito come un costante rischio intrinseco accettato dagli infermieri intervistati, poiché inscindibile dal contesto lavorativo.
Significativa è la critica all’assistenza somministrata, che si traduce nel bisogno di introdurre protocolli secondo linee guida per prevenire e gestire le manifestazioni violente.
A conferma di quanto affermato dalla letteratura internazionale 10-26-27-28, gli incidenti di lavoro che coinvolgono i pazienti psichiatrici sono denunciati in minima parte, poiché considerati routine, quindi un rischio accettabile. Diversi studi dimostrano come questo atteggiamento sia presente anche in infermieri che impiegati in altri reparti ed in diversi Paesi29-30-31-32.
Conclusioni
I fenomeni di violenza a danno degli operatori sanitari sono in costante aumento ma nell’ambito psichiatrico essi sono una costante che dai dati risulta fortemente sottostimata. La violenza di un paziente su un infermiere può avere differenti risvolti, da esiti puramente fisici, ad esiti che prendono in considerazione la sfera emotiva degli operatori.
Questo studio mostra come gli infermieri che svolgono attività a contatto con pazienti psichiatrici siano maggiormente esposti a fenomeni di violenza. Consapevoli del rischio che si presenta come una caratteristica intrinseca all’ambiente psichiatrico, gli operatori non sviluppano segni di sofferenza né psicologicamente, né professionalmente conseguentemente ai fenomeni di violenza che li coinvolgono. Al contrario la continua esposizione a questo fenomeno ha temprato gli stessi, riuscendo a fargli acquisire quella capacità critica di riconoscere i segni che precedono gli acting-out aggressivi32.
Fondamentale per gli operatori è la presenza di un’adeguata organizzazione attraverso l’utilizzo di linee-guida e protocolli adattati al contesto specifico, la continua collaborazione di tutta l’équipe e l’utilizzo di presidi adeguati al fine di gestire i casi e diminuirne la frequenza. Importante, però, per gli stessi operatori è anche la fruizione di un supporto psicologico.
Punti di forza e limiti dello studio
Lo studio presenta delle limitazioni. Il campione preso in considerazione è un campione monocentrico. Un campione più ampio potrebbe includere una popolazione maggiormente variegata raggiungendo una diversificazione massima dei partecipati, che potrebbe offrire nuovi spunti di riflessione.
Anche se il campione comprende solo 11 partecipanti, sono stati descritti eventi differenti che hanno permesso una migliore analisi e confronto dei vissuti degli infermieri. La diversità delle esperienze è un punto di forza dello studio poiché sottolinea l’importanza del problema ed evidenzia, al contempo, come i risultati ottenuti in riferimento alle conseguenze degli eventi di violenza siano stabili all’interno del campione considerato.
Bibliografia
- RegisteredNurses’ Association of Ontario. Best practice guideline: Preventing and managing violence in the workplace. Toronto; 2009
- Istat: Infortuni sul lavoro definiti positivi per Anno evento; 2016
- Arnetz J, Hamblin L, Essenmacher L, Upfal M, Ager J, Luborsky, M. Understanding patient-to-worker violence in hospitals: a qualitative analysis of documented incident reports. J AdvNurs. 2014.
- Nolan P, Dallender J, Soares J, Thomsen S, Arnetz B. Violence in mental health care: the experiences of mental health nurses and psychiatrists. J AdvNurs; 1999;30:934–41. -
- Ministero della Salute,“Raccomandazioni per prevenire gli atti di violenza adanno degli operatori sanitari”;
- Hesketh K, Duncan S, Estabrooks C, Reimer M, Giovannetti P, Hyndman K, et al. Workplaceviolence in Alberta and British Columbia hospitals. Health Policy; 2003;63:311-21
- Jonker E, Goossens P, Steenhuis I, Oud N. Patient aggression in clinical psychiatry: Perceptions of mental health nurses. J PsychiatrMentHealth Nurs; 2008;15:492-9
- Moylan L, Cullinan M. Frequency of assaults and severity of injury of psychiatric nurses in relation to the nurses’ decision to restrain. J PsychiatrMentHealth Nurs; 2011;18:526-34
- Gates D, Gillespie G, Succop P. Violence against nurses and its impact on stress and productivity. NursEcon; 2011;29:59-66.9
- Pai H, Lee S. Riskfactors for workplace violence in clinicalregistered nurses in Taiwan. J ClinNurs; 2011;20:1405-12
- Fabbri P.,Gattafoni L.,Morigi M.; Un problema emergente:le aggressioni nei servizi sanitari; L’infermiere; 2012: n.4
- Owen C, Tarantello C, Jones M. Violence and aggression in psychiatric units. PsychiatrServ; 1998;49:1452-7
- Kisa S. Turkish nurses’ experience of verbal abuseat work. ArchPsychiatr 2008;22:200-7
- Hoel H, Sparks K, Cooper C. The cost of violence/stress at work and the benefits of a violence/stress-free working environment: A report commissioned by the International Labour. Geneva: International Labour Organization; 2001.
- Campbell J, Messing J, Kub J, Agnew J, Fitzgerald S, Fowler B, et al. Workplace violence: Prevalence and risk factors in the safeat work study. Journal of Occupational Health and Environmental Medicine; 2011;53:82-9
- Ministero della Salute;“Protocollo di Monitoraggio degli eventi sentinella 5°Rapporto (Settembre 2005 – Dicembre 2012)”;2013
- Thorne S. Interpretive Description. California: Left Coast Press, Inc.; 2008
- World Medical Association; “Dichiarazione di Helsinki della Word Medical Association: Principi etici per la ricerca biomedica che coinvolge gli esseri umani”; 2013; Volume 5:Issue 10: e1000059
- Melchior M, Bours G, Schmitz P, Wittich Y. Burnout in psychiatric nursing: A meta-analysis of related variables. J Psychiatr Ment Health Nurs. 1997;4:193-201
- Kelly N. et al., Registrednerses’ experience patient violence on acute care psychiatric inpatient units: an interpretive descriptive study, BMC Nursing; 2015: 14:35 DOI 10.1186/s12912-015-0079-5
- American Psychiatric Association; DSM-5, Manuale diagnostico e statistico dei disturbi mentali, Quinta Edizione; 2014
- Gabassi PG, Mazzon M. “Burn-out: 1974-1994, Venti anni di ricerche sullo stress degli operatori socio-sanitari”;1995
- Smith M, Hart G. Nurses’ responses to patient anger: From disconnecting to commecting. J AdvNurs. 1994;20:643-51.
- Stevenson et al., Registered nurses’s experiences of patient violence on acute care psychiatric inpatient units: an interpretive descriptive study, BCM Nursing; 2015:14:35 DOI 10.1186/s12912-015-0079-5
- Monahan J, Steadman H, Silver E, Appelbaum P, Robbins P, Mulvey E, et al. Risk assessment: the MacArthur study of mental disorder and violence. Oxford: Oxford University Press; 2001
- Atkinson M. Not just part of the job. Revolution: the Journal for RNs and Patient Advocacy. 2005;6:18-23.
- Lanza M, Zeiss R, Rierdan J. Violence against psychiatric nurses: Sensitive researchas science and intervention. Contemp Nurse. 2006;21:71-84
- Zuzelo P, Curran S, Zeserman M. Registered nurses’ and behavioural health associates’ responses to violent inpatient interactions on behavioural health units. J Am Psychiatr Nurses Assoc. 2012;18:112-26
- Gerberich S, Church T, McGovern P, Hansen H, Nachreiner N, Geisser M, et al. Riskfactors for work-related assaults on nurses. Epidemiology. 2005;16:704-9.
- Jackson D, Clare J, Mannix J. Who would want to be a nurse? Violence in the workplace – a factor in recruitment and retention. J Nurs Man 2002;10:13-20.
- Roche M, Diers D, Duffield C, Catling-Paull C. Violence to ward nurses, the work environment and patient outcomes. J Nurs Scholarsh. 2009;42:13-22.
- National Institute for Occupational Safety and Health. “Violence in the Workplace: risk factors and prevention strategies in Current intelligence bulletin. 57”; 1996: No. 96-100.
***Il DSM-IV-TR definisce un Disturbo di Personalità come “un modello di esperienza interiore e di comportamento che devia marcatamente rispetto alle aspettative della cultura dell’individuo, è pervasivo e inflessibile, esordisce nell’adolescenza o nella prima età adulta, è stabile nel tempo e determina disagio o menomazione. […] Si manifesta in almeno una delle seguenti aree: cognitività, affettività, funzionamento interpersonale o controllo degli impulsi”
Il DSM 5 classifica i disturbi della personalità in tre gruppi sulla base di somiglianze del sintomo.Ogni gruppo è definito cluster.
Il Cluster A comprende disturbi di personalità che coinvolgono il comportamento strano o eccentrico (Disturbo Paranoide, Schizoide, Schizotipico)
Nel Cluster B, sono coinvolte persone con comportamento drammatico o irregolare (Disturbo Antisociale, Bordeline, Istrionico, Narcisistico). Infine, il Cluster C, coinvolge comportamenti di tipo ansioso o inibito (Evitante, Dipendente, Ossessivo-compulsivo)
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Le conoscenze in tema di prevenzione dell’osteoporosi ed intervento educativo nelle donne afferenti ad ambulatori di ginecologia: uno studio trasversale.
Guida Rosa1, Guillari Assunta2, Gargiulo Gianpaolo3, Serio Carmela4, Esposito Maria Rosaria5
- Infermiera-Cath Lab Manager P.O. Pineta Grande, Castel Volturno
- Coordinatore Infermieristico, AOU Federico II, PhD Studente in Infermieristica e Sanità Pubblica, Tor Vergata
- Infermiere, AOU Federico II
- Ostetrica libero professionista
- Coordinatore Infermieristico CIO- INT G. Pascale, PhD Studente in Infermieristica e Sanità Pubblica, Tor Vergata
DOI: 10.32549/OPI-NSC-15
Cita questo articolo
ABSTRACT
Introduzione
In Italia circa 3,5 milioni di donne ed 1 milione di uomini sono affetti da osteoporosi. Si tratta di una condizione emergente a causa dell’invecchiamento della popolazione, che colpisce il 50% circa delle donne dopo i 70 anni, a seguito del sopraggiungere della menopausa e dei conseguenti cambiamenti fisici. È stata riscontrata la necessità, da parte delle donne, di maggiori informazioni relative a questa patologia al fine di attuare valide strategie preventive, necessità la cui soddisfazione rientra nelle competenze infermieristiche avanzate.
Obiettivi: valutazione delle conoscenze relative alle strategie preventive e l’attuazione di interventi educativi finalizzati al loro miglioramento.
Materiali e metodi
Il campione reclutato è costituito da pazienti afferenti agli ambulatori di Ginecologia presso due Aziende Sanitarie Locali in provincia di Napoli e Caserta, di età compresa tra i 40 ed i 70 anni alle quali è stato sottoposto un intervento preventivo finalizzato all’incremento delle conoscenze in merito all’osteoporosi, successivamente valutato attraverso l’ausilio di un questionario realizzato ad hoc sulla base dei dati raccolti in letteratura.
Risultati
È emerso l’intervento educativo attuato, a cui hanno partecipato 54 donne, è stato ritenuto utile, sotto ogni suo aspetto, in buona percentuale.
Conclusioni
Dallo studio si evince la necessità di realizzare interventi educativi finalizzati a favorire la prevenzione di questa patologia. L’esercizio di tali attività rientra tra le competenze infermieristiche e quindi la funzione educazionale dell’infermiere ha assunto una valenza complementare della funzione assistenziale e di cura.
Keywords: Osteoporosi, donne, prevenzione.
Knowledge in the prevention of osteoporosis and educational intervention in women in gynaecology clinics: a cross-sectional study.
Introduction
In Italy about 3.5 million women and 1 million men are affected by osteoporosis. This is an emerging condition resulting from the aging of the population, which affects about 50% of women after age 70, following the onset of menopause and subsequent physical changes. The need was felt, by women, for more information about this pathology in order to implement valid preventive strategies, needs whose satisfaction is part of advanced nursing skills.
Objectives: assessment of knowledge related to preventive strategies and implementation of educational interventions aimed at improving them.
Materials and methods
The recruited sample is made up of patients belonging to Gynaecology clinics at two Local Health Authorities in the province of Naples and Caserta, between the ages of 40 and 70, who underwent a preventive intervention aimed at increasing their knowledge on the subject of osteoporosis, subsequently assessed through the aid of a questionnaire created ad hoc based on data collected in the literature.
Results
It emerged the educational intervention implemented, in which 54 women participated, was considered useful, in all its aspects, in good percentage.
Conclusions
The study shows the need to implement educational interventions aimed at promoting the prevention of this disease. The exercise of these activities is a part of nursing skills and therefore the educational function of the nurse has assumed a complementary value of the function of assistance and care.
Keywords: Osteoporosis, women, prevention
Introduzione
Si stima che in Italia ci siano oggi circa 3,5 milioni di donne ed 1 milione di uomini affetti da osteoporosi1. Come si evince dallo studio ESOPO (Epidemiological Study on the Prevalence of Osteoporosis), condotto nell’anno 2000, la prevalenza di osteoporosi è del 22,8%, per le donne di 40-79 anni, e di quasi il 50%, per le donne di età superiore ai 70 anni. L’osteoporosi è pertanto da considerarsi come una condizione emergente a causa del progressivo e costante invecchiamento della popolazione2.
L’incidenza di osteoporosi aumenta dopo i 70 anni nei maschi e già dai 50 anni di età nelle donne3. L’osteoporosi post-menopausale è tra le forme più frequenti della malattia. La maggior parte delle persone sono ad alto rischio o che hanno una frattura da osteoporosi (OP) non vengono trattate in tempo utile e/o adeguatamente4. Per le donne il rischio di fratture è tra il 40-50% rispetto al 13-22% per gli uomini5.
La causa principale dell’osteoporosi in menopausa è proprio la riduzione degli estrogeni che, in particolare, comporta un incremento del turnover osseo, con prevalenza della funzione osteoclastica, un minore assorbimento intestinale di calcio, con conseguente aumento del paratormone circolante, una ridotta liberazione di calcitonina endogena e un’interferenza con il metabolismo della vitamina D. In menopausa inoltre si possono verificare anche cambiamenti fisici nella donna, tra cui il più frequente è l’aumento del peso corporeo e della massa grassa. In merito a questi ultimi, le donne infatti, preferiscono essere informate, ricevere una consulenza, ed coinvolte nelle decisioni rilevanti per la loro salute6. Per tale motivo, un punto importante per prevenire l’osteoporosi post-menopausale è proprio l’informazione accompagnata ad interventi per preservare la resistenza ossea, quali una dieta adeguata, con maggiore assunzione di frutta e verdura7 ed un sufficiente apporto di calcio8, proteine e vitamina D, la cessazione dell’uso del tabacco, l’identificazione e il trattamento dell’alcolismo e il trattamento dei fattori di rischio per la caduta9.
Il management degli interventi preventivi rientra nelle competenze infermieristiche avanzate, che sono integrate in percorsi assistenziali strutturati attraverso modelli organizzativi che favoriscono il coordinamento multi professionale e la continuità delle cure10.
Ogni donna, in particolare quelle in fase perimenopausale, dovrebbero ricevere sufficienti indicazioni per questa patologia definita “ladra di ossa”. Da più studi della letteratura emerge l’importanza di un intervento educativo finalizzato ad attuare “strategie” per prevenire l’osteoporosi.
Immediatamente e sei mesi dopo un intervento educativo, un gruppo di donne ha mostrato un aumento significativo nella conoscenza, nella sensibilità e gravità del problema, nei benefici e negli ostacoli percepiti, nell’auto-efficacia, nell’’alimentazione e nell’importanza a camminare. E’ stato dimostrato un aumento delle conoscenze sulla prevenzione dell’osteoporosi con pre e post-test eseguiti immediatamente prima e dopo la sessione di informazioni11.
La conoscenza è aumentata significativamente dopo l’intervento. I risultati mostrano l’efficacia del programma di un intervento e l’importanza di interventi educativi per migliorare i comportamenti di prevenzione dell’osteoporosi. Questo suggerisce che fornire messaggi facilmente accessibili alla comunità in generale può influenzare positivamente il cambiamento delle conoscenze sulla prevenzione dell’osteoporosi.
Pertanto, per gli infermieri, iniziare a sensibilizzare le donne nella fase perimenopausale riguardo l’osteoporosi e i suoi effetti negativi, rappresenta un sistema attivo per farla conoscere e prevenire.
Obiettivi
Lo scopo di questo studio è la valutazione delle conoscenze sulla prevenzione dell’osteoporosi nella popolazione selezionata. Un ulteriore obiettivo è quello di migliorare, attraverso un supporto decisionale le conoscenze sulla prevenzione dell’osteoporosi. Infine, applicare un intervento educativo sulla base di evidenze scientifiche utile a migliorare la conoscenza e ridurre il rischio di osteoporosi.
Materiali e metodi
Studio trasversale, con un campione di convenienza costituito da pazienti afferenti agli ambulatori di Ginecologia presso due Aziende Sanitarie Locali in provincia di Napoli e Caserta. Il campione è stato selezionato in base età. Sono state incluse nello studio le donne con età compresa tra i 40 e 70 anni.
Lo studio è indirizzato alle donne in fase perimenopausale. Ai responsabili delle ASL è stata presentata la richiesta per la raccolta dei dati nella quale oltre all’adesione allo studio, è stato indicato anche lo scopo. Lo studio è stato condotto in conformità ai principi etici della Dichiarazione di Helsinki. L’intervento è stato strutturato con un colloquio, fornendo informazioni verbali, supportate da elementi cartacei tra cui un opuscolo.
Inoltre, è stato richiesto ai partecipanti, il consenso informato e l’autorizzazione al trattamento dei dati personali. Alle partecipanti è stato somministrato un questionario, compilato in maniera anonima.
Ai sensi del decreto legislativo 196/2003 sulla tutela dei dati personali, l’elaborazione dei dati è stata effettuata in forma aggregata e non ha determinato nessuna diffusione nominativa. La restituzione del questionario è stata soltanto l’implicita accettazione dell’utilizzo dei dati. Dopo aver compilato il questionario, ogni paziente ha ricevuto un opuscolo informativo creato appositamente come fonte di supporto decisionale.
Una parte del campione è stata selezionata e sottoposta al DeFRA, un test di autovalutazione del rischio di fratture da fragilità ossea. Il Defra, elaborato dalla SIOMMMS –SIR (Società Italiana dell’Osteoporosi del Metabolismo Minerale e delle Malattie dello Scheletro- Società Italiana di Reumatologia) ed utilizzato solo in Italia, rappresenta il corrispettivo FRAX. Di fatti, il metodo più utilizzato e, sviluppato dall’OMS per la valutazione del rischio di frattura ossea è proprio l’algoritmo FRAX.
Questo è uno strumento analitico che consente di valutare il rischio individuale di frattura dell’anca a dieci anni e fornisce importanti informazioni cliniche per stabilire la necessità di intervento terapeutico12.
Pertanto DeFRA (valutazione del rischio di frattura derivata da FRAX®), in Italia è riconosciuto come uno strumento utile per stimare facilmente il rischio di frattura a lungo termine13.
L’utilizzo di DeFRA consente di documentare in maniera oggettiva la gravità e il potenziale impatto dell’osteoporosi migliorando la percezione del rischio sia da parte del paziente che degli altri operatori sanitari.
Proprio nelle donne con un’età superiore ai 50 anni, servendosi di un computer, è stato possibile calcolare in maniera soggettiva il rischio di fratture, il cui risultato è stato stampato e fornito alla donna, accompagnato da alcuni consigli (eseguire o meno una MOC o una visita specialistica) sulla base del calcolo del punteggio ottenuto dal sito ufficiale del Defra Test.
Per ogni partecipante è stato effettuato un intervento educativo, principalmente per quanto riguarda il ruolo del calcio e della vitamina D per la prevenzione dell’osteoporosi, con lo scopo di incitare le donne ad iniziare quanto prima metodi di prevenzione.
Gli items relativi all’intervento educativo sono stati:
- Adeguato apporto di calcio
- Disponibilità di vitamina D
- Corretta alimentazione
- Attività fisica
- Cessazione fumo di sigaretta
- Evitare abuso di alcool
- Non eccedere nell’uso di caffeina
Infine, è stato valutato l’intervento educativo. Infatti, è stato somministrato un questionario alle donne che effettuavano un secondo accesso all’ambulatorio per avere una stima dell’efficacia dell’intervento e della soddisfazione delle pazienti.
Per la valutazione dell’intervento educativo è stata utilizzata la “Scala di accettabilità di un processo decisionale”.”Acceptability test ” si riferisce alla comprensibilità delle componenti di un processo decisionale, alla sua durata, alla quantità di informazioni, all’equilibrio nella presentazione delle informazioni ricevute14.
Strumenti utilizzati: questionario, intervento educativo
- Questionario
Il questionario creato ad hoc è stato strutturato dopo un’accurata ricerca bibliografica e una revisione della letteratura. In particolar modo il questionario è stato elaborato da uno studio eseguito in una comunità attraverso la somministrazione di un test prima di ricevere informazioni riguardo l’osteoporosi e lo stesso test somministrato dopo aver ricevuto la sessione di informazioni. Si compone di 10 item indirizzato scaturiti dalle linee guida di prevenzione raccomandate dell’Australian Osteoporosis sull’osteoporosi15. Il questionario è preceduto da una sezione dedicata alla raccolta di informazioni anagrafiche quali: età e livello di istruzione. E’ suddiviso in due sezioni:
- Conoscenze
- Informazioni
Nella parte relativa alle conoscenze sull’osteoporosi sono presenti 14 domande a cui ogni donna deve rispondere con il relativo “Vero”, “Falso”, “Non so” in base alle proprie conoscenze. Queste domande riguardano i principali fattori di rischio per l’osteoporosi quali: abuso di alcool, fumo di sigaretta e un eccessivo consumo di sale nella dieta. Sono presenti anche domande relative alla prevenzione, l’importanza del calcio e della vitamina D, la loro fonte principale e il ruolo dell’attività fisica. Altri quesiti invece si basano sulla conoscenza generale dell’osteoporosi: se le fratture sono l’unica conseguenza, se colpisce anche gli uomini e la causa principale che determina l’osteoporosi post-menopausale. Mentre, nella sezione dedicata alle informazioni, è stato chiesto se già precedentemente avevano acquisito informazioni riguardo alla prevenzione dell’osteoporosi e da chi. Nell’ultima domanda si chiedeva la necessità di ulteriori informazioni
La somministrazione di ogni questionario è stata preceduta da una breve descrizione del motivo per cui è stato eseguito, così da avere un primo approccio con la paziente.
- Opuscolo
Come supporto decisionale, l’opuscolo ha rappresentato un modo efficace per avere un primo impatto sulla patologia e suscitare interesse nelle donne. Lo scopo dell’opuscolo era anche quello di lasciare alle pazienti in modo schematico, informazioni di prevenzione. Nella prima parte dell’opuscolo è stato definito il concetto di osteoporosi, il suo legame con la menopausa e le complicanze che può provocare quali, oltre alle fratture, crolli vertebrali e alterazioni morfologiche. Sono stati indicati successivamente gli interventi su come prevenire l’osteoporosi quali: adeguata dieta, attività fisica, disponibilità di vitamina d, eliminazione di alcool, fumo di sigaretta ed eccesso di caffeina. Infine, sull’opuscolo era presente il test DeFra per la valutazione del rischio di frattura da fragilità, al quale, come precedentemente definito, sono state sottoposte le donne con un’età maggiore di 50 anni.
- Intervento educativo
L’intervento educativo è stato basato su un colloquio con la paziente finalizzato a supportare le decisioni da prendere e spiegale i dell’opuscolo. Attraverso l’utilizzo di sistemi cartacei è stato possibili iniziare un’educazione relativa alle corrette abitudini per la salute delle ossa. In particolare il ruolo del calcio e della vitamina D.
Sono state fornite informazioni circa l’importanza della dieta, della riduzione del sale e delle proteine, in quanto determinano una riduzione del calcio e del suo assorbimento. Inoltre è stato presentato un test di autovalutazione di calcio, per determinare, in maniera approssimativa se la dieta è adeguata. Nella parte finale del foglio educativo, è presente la sezione “A tavola con il calcio” in cui vengono elencanti alcuni cibi ricchi di calcio e la quantità di fabbisogno giornaliero per ogni età. Per le donne con un’età inferiore ai 50 anni sono indicati circa 800 mg di calcio, mentre per le donne in post-menopausa o con un’età superiore ai 50, si consiglia un apporto di calcio da 1200 a 1500 mg in assenza di terapia sostitutiva con estrogeni. Nel caso di terapia sostitutiva con estrogeni, il fabbisogno è uguale a quello degli anziani maschi (1000 mg).
Un altro foglio educativo è stato realizzato per la vitamina D. Anche qui vengono definite le proprietà della vitamina D per la salute delle ossa. Questo ormone infatti permette l’assorbimento di calcio e fosforo per prevenire e risolvere l’osteopenia e l’osteoporosi. Specie in menopausa la vitamina D è un’alleata delle ossa e della linea. Il corpo produce vitamina D a seguito dell’esposizione al sole. Alle pazienti di questo studio, come per il calcio, è stato somministrato un breve test di autovalutazione della vitamina D derivante dall’esposizione a sole. E’ stata chiesta la durata dell’esposizione al sole giornaliera che, per avere una sufficiente produzione di vitamina D, deve superare i 40 minuti. Nelle persone sopra i 65 anni è frequente una condizione di carenza di vitamina D, specie nei mesi invernali, a causa della riduzione della capacità della pelle di produrre vitamina D.
- Valutazione intervento educativo
La valutazione dell’intervento è stata effettuata attraverso la somministrazione di un questionario, in cui le pazienti dovevano indicare le loro opinioni. Il test “ Acceptability’ (of a decision aid) “ è riconosciuto dall’Ottawa Hospital utilizzato per Patient decision aid.Prima sono state esaminate diverse sezioni quali: l’impatto sull’osteoporosi, i fattori di rischio, l’informazione sull’autocura e gli interventi per la prevenzione. Ad ognuna è stato associato un valore indicato con “Mediocre”, “Sufficiente”, “Buono” o “Eccellente”. Sono state valutate anche le caratteristiche del lavoro, la quantità delle informazioni, la lunghezza della presentazione, i pareri riguardo ai test di autovalutazione e se il supporto decisionale si è ritenuto utile.
Risultati
Il campione dello studio è costituito da 242 pazienti in fase perimenopausale. Le donne partecipanti hanno un’età media di 52.5 anni con un range compreso tra i 42 ai 68 anni. Nella seguente tabella sono riportate le caratteristiche generali del campione. (Tabella 1)

Nella prima parte del questionario sono presenti informazioni anagrafiche come l’età e il livello di istruzione. I risultati della Tabella 1 mostrano che, una buona parte delle partecipanti ha un diploma di scuola media inferiore (il 45,5%), 65 pazienti hanno conseguito un diploma di scuola media superiore con il 26,9%, mentre 52 donne, con una percentuale minore di 21,5% ha una licenza elementare. Soltanto 15 pazienti che corrispondono al 6,2% del campione totale ha conseguito una laurea. Il livello di istruzione può essere utile per valutare eventuali differenze di conoscenze tra le differenti pazienti.
Nella Tabella 2 sono presenti tutti i risultati corretti di ogni singola domanda.

Dai risultati in Tabella 2 si evince come le donne siano più preparate riguardo determinati quesiti e meno rispetto ad altri. Per esempio 227 donne, con un totale di 93,8% sa che per la salute delle ossa è importante praticare regolarmente attività fisica. Anche riguardo ai principali fattori di rischio per l’osteoporosi, le donne risultano piuttosto informate. Difatti, il 78,9% conosce l’importanza di evitare lunghi periodi in posizione seduta e come l’attività sportiva aiuti a formare le ossa più forti. Sono a conoscenza del fatto che il fumo e l’alcool danneggino la salute delle ossa, rispondendo in maniera corretta, rispettivamente con una percentuale dell’86,8% con 210 pazienti e del 78,5 % con 190 pazienti. L’81% sa del calcio nella dieta e su come un ridotto apporto di calcio può aumentare il rischio di osteoporosi; una percentuale minore del 63,3% sa che si dovrebbero includere più porzioni di calcio nella dieta. solo il 47.9% conosce l’influenza del sale nel ridurre l’assorbimento del calcio.
In merito ai sintomi che si possono avere nell’osteoporosi, il 64,4% ha specificato come le persone possano sentire le loro ossa più deboli. Il 61,6% sa che per l’osteoporosi post-menopausale la causa principale è la riduzione di estrogeni e il 72,7% è al corrente che l’osteoporosi colpisce anche gli uomini, seppur con frequenza minore. Per quanto riguarda le conseguenze dell’osteoporosi, sul quesito “l’osteoporosi può provocare solo fratture”, meno della metà del campione ha risposto correttamente con una percentuale del 42,1%. Infine, le pazienti presentano una scarsa conoscenza sull’importanza della vitamina D. Il 39.7% afferma che il corpo ha bisogno di vitamina D per l’assorbimento del calcio e solo il 39,3% sa che il cibo non è principale fonte di vitamina D.
La seconda sezione del questionario riguarda le informazioni. Si è ritenuto opportuno conoscere le fonti delle informazioni prima di ricevere l’intervento educativo.
Nella Tabella 3 si evince che il 28,1% è stato informato dal medico di medicina generale, il 16,1% ha acquisito informazioni tramite internet, solo il 14% ha ricevuto prima dello studio informazioni da un infermiere e il restante 8,7% da altre fonti quali colleghi o riviste. Ma, il 33,1% non ha mai ricevuto informazioni a riguardo. In questo spazio dedicato alle informazioni, un dato rilevante è il bisogno di ricevere ulteriori informazioni; l’88% ha bisogno di ulteriori informazioni rispetto al 12% del campione (Grafico 1).


Inoltre il 96,5% ha trovato le informazioni dell’opuscolo utili e solo per il 2,5% non è stato così. Il 59,7% del campione totale è stato sottoposto al DeFRA test per la valutazione del rischio di frattura da fragilità ossea.
Come si evince dalla tabella 4, le donne con un’età inferiore ai 50 anni e che non hanno ricevuto la valutazione del rischio sono 97 e rappresentano il 40,3% del totale. Rispetto al campione totale, le donne con un rischio basso sono il 16,2%, quelle con rischio intermedio sono il 34,4% e il 9,1% ha un rischio elevato. Le percentuali calcolate rispetto al campione selezionato per il DeFRA sono riportate nel Grafico 2. (15% con un rischio elevato, il 27% con un rischio basso e 58% ha un rischio intermedio).


In ultima analisi, sono stati calcolati i risultati della valutazione dell’intervento educativo eseguita in 54 donne. Nella Tabella 5 sono espressi i risultati per ogni singola sezione dell’intervento. L’impatto dell’intervento sull’osteoporosi è stato mediocre solo nel 5,6%, eccellente nell’11%, sufficiente nel 27,8 e il 55,7% lo ha ritenuto buono. Nel caso dei fattori di rischio, nessuna paziente ha ritenuto mediocre questa sezione, per il 16,7% è stata sufficiente, per il 48,1% buona e il 35,2% ha detto che era eccellente.

Circa le informazioni sull’autocura, soltanto una persona le ha definite mediocri con l’1,8%, il 16,8% le ha definite eccellenti e il 40,7% le ha ritenute sia sufficienti e sia buone.Gli interventi di prevenzione sono risultati eccellenti nel 40,7%, buoni nel 53,8%, sufficienti solo in 3 persone con il 5,6% e nessuno li ha ritenuti mediocri. (Grafico 3)

Nella seconda parte della valutazione dell’intervento educativo sono state indicate le opinioni in merito alla formazione ricevuta, i cui risultati sono presenti nella Tabella 6.

La presentazione è stata definita troppo lunga per il 25,9% dei partecipanti, nel 74,1% dei casi è stata giudicata giusta e in nessun caso è stata ritenuta troppo corta. Le informazioni ricevute per 6 persone sono state poche (11,1%), per 10 troppe (18,5%) e 38 persone hanno ritenuto giusta la quantità di informazioni (70,4%).
Per quanto riguarda i test di autovalutazione, il DeFRA è stato considerato facile nel 75,9% e difficile nel 24,1%, invece quelli del calcio e vitamina D e il resto del documento educativo è risultato molto difficile solo nel 3,7% e facile nel 96,3%. Il 94,44% del campione ha ritenuto le informazioni acquisite sufficienti per supportare la scelta decisionale circa le strategie di prevenzione dell’osteoporosi, mentre per il 5,56% non sono state sufficienti.
In merito al personale supporto decisionale fornito per la prevenzione dell’osteoporosi, il 94% del campione lo ritiene utile (Grafico 4).

Discussione
Dall’analisi dei dati effettuata, riguardo le conoscenze dell’osteoporosi e delle sue strategie di prevenzione è risultato che le pazienti presentavano alcune lacune in merito. La maggioranza riconosce il fumo di sigaretta come fattore di rischio.
L’uso di prodotti del tabacco è dannoso per lo scheletro e per la salute generale, bisogna consigliare ai pazienti di smettere di fumare16. Una parte minore delle partecipanti, identifica l’alcool, tra i principali fattori di rischio di danneggiamento osseo. L’assunzione di alcool di più di due bevande al giorno per le donne o tre bevande al giorno per gli uomini è dannosa per la salute delle ossa, aumenta il rischio di caduta17.
L’assistenza sanitaria femminile incentrata sui rischi di frattura legati allo stile di vita come dieta, esercizio fisico e alcol appare necessaria per prevenire la frattura ossea nell’osteoporosi post-menopausale18. I risultati di questo studio riportano deficit di conoscenze sull’importanza del calcio, particolarmente per la vitamina D e non se ne conosce la fonte principale. Per prevenire l’osteoporosi in età avanzata, un’adeguata assunzione di calcio e più frequente di cibi come latticini, fagioli, pesce e frutta, che aiutano l’assorbimento del calcio dovrebbe essere indicata per le donne in post menopausa19. Anche la vitamina D svolge un ruolo fondamentale nell’assorbimento del calcio, nella salute delle ossa, nelle prestazioni muscolari, nell’equilibrio e nel rischio di caduta20. La maggior parte dei partecipanti allo studio ha individuato l’attività sedentaria come fattore di rischio per l’osteoporosi e ha identificato l’attività fisica come un metodo efficace di prevenzione.
Tra i molti benefici per la salute, l’esercizio fisico, con pesi e potenziamento muscolare può migliorare l’agilità, la forza, la postura e l’equilibrio, il che può ridurre il rischio di cadute21.
La NOF (National Osteoporosis Foundation) sostiene fermamente l’attività fisica per tutta la vita a tutte le età, sia per la prevenzione dell’osteoporosi che per la salute generale. Per quanto concerne la dieta, poche sono le pazienti che comprendono il ruolo del sale e non sanno che un uso eccessivo riduce l’assorbimento del calcio.
Inoltre, una percentuale ancora minore conosce le conseguenze dell’osteoporosi, identificandone come unica le fratture.
Questa mancanza di conoscenza si evince anche da altri studi effettuati sul territorio nazionale. Difatti, da un’indagine condotta dall’Osservatorio Nazionale sulla salute della Donna (O.N.Da), esplorando la consapevolezza delle donne italiane rispetto al tema dell’osteoporosi e alla possibilità di prevenirla attraverso stili di vita e alimentazione, emerge che l’osteoporosi è un tema su cui solo il 29% delle intervistate si sente abbastanza informata22.
Le donne di età maggiore ai 55 anni hanno mostrato la mancanza di percepire il rischio di frattura. Interventi di prevenzione dovrebbero essere rivolti alle donne che hanno già questa età ma anche alle donne che presto la raggiungeranno23. Uno dei punti di forza di questo studio è che la nostra sessione di informazioni e il questionario sono stati sviluppati in modo da riflettere le linee guida e le evidenze sulla prevenzione dell’osteoporosi.
In merito alle conoscenze già acquisite, una cospicua parte delle pazienti afferma di non aver ricevuto da alcuni informazioni e, l’88% del campione ha indicato di aver bisogno di ulteriori indicazioni. Questo è un risultato fondamentale che evidenzia l’importanza di iniziare un supporto decisionale e conseguente intervento educativo.
Pertanto, nell’intervento educativo si è ritenuto opportuno spiegare sia nozioni generali della malattia, le eventuali complicanze e sistemi di prevenzione. Grazie all’opuscolo, utilizzato come strumento di supporto decisionale, è stato possibile trasmettere messaggi in maniera semplice ed immediata e, il 96,5% ha ritenuto utili tutte le informazioni presenti.
Dai risultati della valutazione del supporto decisionale, si evince la soddisfazione dell’intervento che mostra gli effetti positivi della formazione nelle donne. Questo studio si configura come un supporto decisionale, poiché c’è una presentazione delle informazioni e tutti gli strumenti utilizzati, come l’opuscolo, il rischio di frattura da fragilità, i fogli educativi si possono definire veri e propri supporti, validi per aiutare i pazienti a prendere decisioni. Si tratta di un singolo intervento educativo e ciò ne rappresenta un limite, si necessita di interventi più continuativi per un’efficace educazione. Oltre a ciò, non è stato possibile rivalutare le conoscenze del campione a cui è stato effettuato l’intervento e per tale motivo non siamo in grado di valutare un effettivo miglioramento.
Il campione, costituito da sole donne in fase perimenopausale ne rappresenta un limite. Anche se l’osteoporosi è un problema frequentemente femminile, può essere utile effettuare un intervento esteso anche al sesso maschile e all’intera popolazione ed indagare così con un’analisi statistica più approfondita.
Lo studio effettuato conferma l’importanza del ruolo infermieristico che ha avuto l’opportunità di contribuire nel migliorare il livello di conoscenze delle donne in fase perimenopausale per l’adozione di stili di vita sani, e misure di prevenzione per l’osteoporosi; avendo così un ruolo attivo nella promozione della salute.
Conclusioni
La promozione della salute si pone come un complesso organizzato di conoscenze diffuse rispetto non solo agli aspetti fisico-biologici umani, ma anche ai rapporti uomo-uomo e uomo-ambiente, e le reciproche influenze; si tratta di un insieme di conoscenze che coinvolgono trasversalmente discipline attinenti il lavoro degli operatori, degli amministratori, degli educatori e di tutti i cittadini, nelle diverse condizioni di “sani” e di “malati”. Ciò significa che, affinché gli interventi mirati al mantenimento e alla promozione della salute della popolazione possano essere efficaci, occorre creare condizioni tali per cui essi possano divenire realizzabili per i gruppi cui sono rivolti.
A causa del progressivo aumento della malattia osteoporotica, risulta importante impostare un’educazione finalizzata alla prevenzione dell’osteoporosi e alla sua gestione.
La letteratura indica il bisogno di interventi educativi e preventivi soprattutto nelle comunità, al fine di informare, in modo particolare, le donne in fase perimenopausale e gli uomini di mezza età, circa i rischi dell’osteoporosi e come prevenirla. In base a ciò, abbiamo sperimentato l’importanza di supporti decisionali volti a determinare una migliore conoscenza e sollecitare i pazienti ad usare strategie di prevenzione. A riguardo, l’infermiere assume un ruolo centrale come promotore di Salute Pubblica.
L’intervento educativo da parte del personale infermieristico fornisce informazioni che aiutano a migliorare le conoscenze generali dell’osteoporosi, le metodiche di prevenzione e la sua gestione, migliorando la qualità di vita di ogni singola persona. L’informazione sull’osteoporosi può essere correttamente realizzata singolarmente attraverso riunioni a piccoli gruppi o attraverso l’utilizzo di supporti come opuscoli, fogli illustrativi. Anche la tecnologia web è di estrema utilità per la messa a punto di siti dedicati all’argomento e rivolti alla popolazione.
L’educazione rappresenta un momento in cui l’infermiere assume anche un ruolo tecnico per chiarire dubbi e incertezze della persona fornendo validi supporti per le decisioni da prendere. Gli operatori sanitari devono incoraggiare le persone a migliorare i comportamenti di self-care che sono necessari per promuovere e mantenere stili di vita sani, come smettere di fumare, svolgere attività fisica, seguire diete adeguate, assumere regolarmente farmaci in base alla prescrizione e trascorrere almeno 10-15 minuti all’aria aperta per un’esposizione ai raggi solari. In questo contesto, gli infermieri sono particolarmente importanti.
Provvedere a progetti educativi in questo senso e offrire progetti di formazione per la popolazione da parte degli infermieri o altro personale sanitario, è un efficace metodo per iniziare a ridurre il fenomeno.
È essenziale lavorare alla costruzione di una strategia globale per la prevenzione dell’osteoporosi, perché la popolazione non comprende con chiarezza come l’osteoporosi possa essere prevenuta. Dunque, la sfida più grande per prevenire l’insorgenza di osteoporosi è quella della conoscenza.
Possiamo quindi affermare che la funzione educazionale dell’infermiere ha assunto una valenza complementare della funzione assistenziale e di cura; questi aspetti sono sempre più interdipendenti e sinergici.
Bibliografia
- SIOMMS (Società Italiana dell’Osteoporosi, del Metabolismo Minerale e delle Malattie dello Scheletro) “Linee Guida per la Diagnosi, Prevenzione e Terapia dell’Osteoporosi” -2012
- Gualano MR, Sferrazza A, Cadeddu C, De Waure C, La Torre G, Ricciardi G. Epidemiologia dell’osteoporosi post-menopausale nel mondo e in Italia. Italian Journal of Public Health, 2011; (8(2) Supplemento 2): 3-22
- Looker AC, Borrud LG, Dawson-Hughes B, Shepherd JA, Wright NC. Osteoporosis or low bone mass at the femur neck or lumbar spine in older adults: United States, 2005-2008. NCHS Data Brief. 2012 Apr;(93):1-8.
- Hernlund E, Svedbom A, Ivergård M, Compston J, Cooper C, Stenmark J, et al. Osteoporosis in the European Union: medical management, epidemiology and economic burden. A report prepared in collaboration with the International Osteoporosis Foundation (IOF) and the European Federation of Pharmaceutical Industry Associations (EFPIA). Arch Osteoporos. 2013;8:136.
- IOF.Who’s at Risk? International Osteoporosis Foundation
- Stacey D, Jull J, Beach S, Dumas A, Strychar I, Adamo K, et al. Middle-aged women’s decisions about body weight management: needs assessment and testing of a knowledge translation tool. Menopause. 2015 Apr; 22(4):414-22.
- Zhu K, Prince RL. Lifestyle and osteoporosis. Curr Osteoporos Rep. 2015 Feb;13(1):52-9.
- Julián-Almárcegui C, Gómez-Cabello A, Huybrechts I, González-Agüero A, Kaufman JM, CasajúsJA, et al. Combined effects of interaction between physical activity and nutrition on bone health in children and adolescents: a systematic review. Nutr Rev. 2015 Mar; 73(3):127-39.
- Cosman F, de Beur SJ, LeBoff MS, Lewiecki EM, Tanner B, Randall S. National Osteoporosis Foundation. Clinician’s Guide to Prevention and Treatment of Osteoporosis. Osteoporosis International. 2014; 25(10):2359-2381.
- Alvaro R, Pennini A, Zannetti EB, Cittadini N, Feola M, Rao C, et al. Bone care nurses and the evolution of the nurse’s educational function: the Guardian Angel(®) research project. Clin Cases Miner Bone Metab. 2015 Jan-Apr;12(1):43-6.
- Khani Jeihooni A, Hidarnia A, Kaveh MH, Hajizadeh E. The effect of a prevention program based on health belief model on osteoporosis. J Res Health Sci. 2015 Winter;15(1):47-53.
- Carranza-Lira S, Lanuza-López MC, Sandoval-Barragán MP. Comparison fracture risk calculated by FRAX tool. Ginecol Obstet Mex. 2014 Sep;82(9):591-4.
- Rossini M, Adami S, Bertoldo F, Diacinti D, Gatti D, Giannini S, et al. Guidelines for the diagnosis, prevention and management of osteoporosis. Reumatismo. 2016 Jun 23;68(1):1-39.
- O’ Connor AM & Cranney A. User Manual Acceptability© Osteoporosis. update 2002.
- Ebeling PR, Daly RM, Kerr DA, Kimlin MG. Building healthy bones throughout life: an evidence-informed strategy to prevent osteoporosis in Australia Med J Aust. 2013 Oct 7;199(7 Suppl):S1.
- Ayo-Yusuf OA, Olutola BG. Epidemiological association between osteoporosis and combined smoking and use of snuff among South African women. Niger J ClinPract. 2014 Mar-Apr;17(2):174-7
- Maurel DB, Boisseau N, Benhamou CL, Jaffre C. Alcohol and bone: review of dose effects and mechanisms. Osteoporos Int. 2012 Jan;23(1):1-16. Epub 2011 Sep 17
- Tatsuno I, Terano T, Nakamura M, Suzuki K, Kubota K, Yamaguchi J, et al. Lifestyle and osteoporosis in middle-aged and elderly women: Chiba bone survey. Endocr J. 2013;60(5):643-50. Epub 2013 Jan 18.
- Lim YS, Lee SW, Tserendejid Z1, Jeong SY, Go G, Park HR. Prevalence of osteoporosis according to nutrient and food group intake levels in Korean postmenopausal women: using the 2010 Korea National Health and Nutrition Examination Survey Data. Nutr Res Pract. 2015 Oct;9(5):539-46..
- IOM (Institute of Medicine). Dietary Reference Intakes for Calcium and Vitamin D. Washington, DC: The National Academies Press. 2011.
- Granacher U, Gollhofer A, Hortobágyi T, Kressig RW, Muehlbauer T. The importance of trunk muscle strength for balance, functional performance, and fall prevention in seniors: a systematic review. Sports Med. 2013 Jul;43(7):627-41
- O.N.Da. (Osservatorio Nazionale Sulla Salute della Donna) Indagine “Donne, Osteoporosi e Vitamina D”. Maggio 2014.
- Ceausu I. Education and information: important tools in assessing the risks and prevention of osteoporosis fractures. Climacteric. 2010 Dec;13(6):530-3.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Editoriale di Ciro Carbone, Napolisana 3/2017
Lavoro, Lea e territorio. Le prossime cose da fare
Sono passati solo pochi mesi da quando il presidente della Giunta regionale della Campania, Vincenzo De Luca ha indossato anche i panni di commissario ad acta per la sanità, detenendo insieme anche l’interim come assessore al ramo. Quanto potere nelle mani di un solo uomo. Pur concentrando in se tanta responsabilità, l'eredità toccata, ma anche fermamente voluta, da De Luca è molto pesante. In Campania siamo ultimi quasi su tutto. Lo abbiamo denunciato tante volte e con dovizia di numeri sulle colonne di questo giornale e non è il caso di ripetere il lungo elenco delle dolenti note. La strada da fare è tantissima. Ciononostante, De Luca si dice sicuro che entro un anno e mezzo la Campania nel suo complesso sarà indicata come una delle eccellenze italiane. In questi pochi mesi da commissario, non mi sembra si sia fatto molto per azzardare una cosi ottimistica previsione. Anzi, l’estate appena archiviata ci ha mostrato quanto siamo fragili su tanti fronti: quello dell’emergenza, del 118, dell’igiene, degli organici. E anche sul fronte della sicurezza nei luoghi di cura, a tutto danno di infermieri e cittadini. E quanto pagano, sempre cittadini e infermieri, l’assenza di un reale governo della sanità campana.
Purtuttavia, il Commissario/Governatore/Assessore mostra di essere sicuro e di riuscire. Lui s’impegna non solo a portarci fuori dal pantano. Io ci metterei la firma. Ma a diventare addirittura i primi della classe. Come si dice, mai dire mai. Ma io sarei più realista e mi accontenterei di realizzare alcune cose per centrare almeno due o tre obiettivi capaci di ridarci una sanità che funzioni, un’assistenza ospedaliera e territoriale adeguata, che non faccia scappare i cittadini per andare a curarsi al nord, restituendo alla professione d’infermiere i tanti posti persi in dieci anni di blocco del turn over e dando lavoro a tanti giovani disoccupati. Due di questi li ha ricordati di recente anche il ministro della Salute: la Campania deve aumentare i livelli essenziali di assistenza e migliorare il rapporto tra territorio e ospedali, ha detto di recente la Lorenzin. E come non darle ragione. Ospedali e pronto soccorso sono talmente ingolfati, al punto da generare quell’odioso e incivile fenomeno dei malati adagiati sulle barelle, se non a terra. Ma se non si mette mano all’assistenza territoriale e domiciliare, se non si attrezza il territorio per continuità assistenziale, per curare cronici e anziani, come si pensa di arginare il flusso negli ospedali? Ora si è scoperto che per queste ed altre attività in Regione c’è anche un tesoretto da 350 milioni di euro. Fondi finora rimasti al palo in attesa della programmazione del Piano regionale territoriale varato un anno fa, ma rimasto sulla carta. Sono questi i primi gradini dell'assistenza sanitaria deputata a fare da filtro agli accessi fiume nei pronto soccorso. Una barriera che, grazie ai tagli in atto negli ultimi anni, si sta sempre più assottigliando. Personale al lumicino, strutture fatiscenti, tecnologie obsolete che in otto anni di riduzioni di spesa hanno rimaneggiato distretti e ambulatori azzoppando la seconda gamba (oltre quella ospedaliera) su cui cammina l'assistenza sanitaria pubblica. Ed ecco allora l’altro punto su cui lavorare se veramente si vuole riportare la sanità campana a livello di quelle del nord. Le buone intenzioni professate dal commissario/governatore e dallo stesso ministro della Salute sul monitoraggio dei Lea e, quindi, sulla possibilità della Campania di raggiungere standard accettabili per uscire dal commissariamento continueranno a restare tali senza nuove assunzioni. I buchi nelle piante organiche sono sotto gli occhi di tutti, arruolare personale, infermieri, medici, oss soprattutto, è indispensabile anche per quel riequilibrio tra ospedale e territorio che il ministro auspica, per il decongestionamento dei pronto soccorso, ma soprattutto per ridurre le liste di attesa e garantire terapie in tempi ragionevoli per tutti. Al Commissario/Presidente/assessore va dato il tempo e la possibilità di tentare. Del resto, la dichiarazione dalla quale siamo partiti (in diciotto mesi porteremo la Campania al top) rappresenta per lui e per noi una sorta di conto alla rovescia: scaduti i diciotto mesi tireremo le somme.
Studio fenomenologico sul vissuto esperienziale dei genitori di bambini ricoverati in una Terapia Intensiva di cardiochirurgia: comprendere per aiutare.
Simeone Silvio1, Guillari Assunta1, Perrone Marco1, Pucciarelli Gianluca2, Dell’Angelo Grazia1, Gargiulo Gianpaolo1, Comentale Giuseppe3, Palma Gaetano4, Rea Teresa1
1) Infermiere AOU Policlinico Federico II
2) Assegnista di ricerca in Scienze Infermieristiche Università Tor Vergata, Roma
3) Medico in formazione, cardiochirurgia, AOU Policlinico Federico II
4) Ricercatore cardiochirurgia AOU Policlinico Federico II
DOI: 10.32549/OPI-NSC-13
Cita questo articolo
Abstract
Introduzione: I difetti cardiaci sono molto comuni nell’età pediatrica; spesso i genitori scoprono, dopo la nascita, queste patologie ed apprendono che l’intervento di cardiochirurgia è l’unica soluzione. Il ricovero del proprio bambino in una Terapia Intensiva comporta elevati livelli di stress, ansia, depressione. Gli infermieri assumono un ruolo attivo nell’assistenza del piccolo degente ma anche nella presa in carico dell’intero nucleo familiare.
Obiettivo: scopo dello studio è stato descrivere l’esperienza dei genitori dei bambini ricoverati in una unità di Terapia Intensiva cardiochirurgica.
Metodo: disegno ermeneutico fenomenologico secondo Cohen.
Risultati: dall’analisi di 16 interviste sono emersi 3 temi principali: la paura per la possibile perdita del proprio bambino; la sensazione di aver perso il ruolo di genitore e la bisogno di ricevere maggiori informazioni per poter essere parte attiva nel processo di cure.
Conclusioni: Il ricovero di un bambino in una Terapia Intensiva e, nello specifico, di cardiochirurgia, impone al personale assistenziale la presa in carico dell’intero nucleo familiare. Gli Infermieri sono i primi professionisti dai quali i genitori si attendono tale coinvolgimento. Questo studio offre uno sguardo sull’esperienza vissuta dai genitori che hanno il proprio figlio ricoverato in una Terapia Intensiva di cardiochirurgia; inoltre può rappresentare lo spunto per ulteriori ricerche finalizzate alla olistica armonizzazione tra la diade (famiglia e bambino) spesso ingiustamente scisse durante il ricovero in Terapia Intensiva.
Keyword: CHD, family, heart defects, infants, experience, cardiac surgery
Phenomenological study on the experiences of parents of children hospitalised in a Cardiac Surgery Intensive Care unit: understanding in order to help.
Abstract
Introduction: heart defects are very common in the paediatric age group; parents often discover these pathologies after birth and learn that heart surgery is the only solution. The hospitalisation of your child in an intensive care system involves high levels of stress, anxiety, depression. Nurses take an active role in assisting the young patient but also in taking care of the entire family unit.
Objective: the aim of the study was to describe the experience of the parents of children admitted to a cardiac surgery unit.
Method: phenomenological hermeneutic plan according to Cohen.
Results: from the analysis of 16 interviews 3 main themes emerged: fear for the possible loss of one's child; the feeling of having lost the role of parent and the need to receive more information in order to be an active part in the treatment process.
Conclusions: The hospitalisation of a child in an Intensive Care unit and, specifically, a cardiac surgery intensive care unit, requires care staff to take charge of the entire family unit. Nurses are the first professionals from whom parents expect this involvement. This study offers a glimpse into the experience of parents who have their child admitted to an intensive cardiac surgery; furthermore, it can be the starting point for further research aimed at the holistic harmonisation between the dyad (family and child) often unjustly split during intensive care hospitalisation.
Keyword: CHD, family, heart defects, infants, experience, cardiac surgery
Introduzione
I difetti cardiaci congeniti (congenital heart defect or disease-CHD) sono piuttosto comuni nella popolazione pediatrica1. Nonostante i progressi della diagnostica neonatale però molti genitori apprendono la patologia del loro figlio dopo la nascita e, con essa, la consapevolezza che spesso l’intervento cardiochirurgico sia l’unico trattamento possibile. Successivamente all’intervento il percorso del piccolo paziente solitamente prevede la degenza in Terapia Intensiva di Cardiochirurgia (TI cardiochirurgica), seguito dalla degenza in un reparto specialistico e poi la dimissione. Il ricovero di un proprio caro in una TI evoca sentimenti di incertezza all’interno del nucleo familiare 2-5. Quando il ricoverato è un bambino, è di vitale importanza assistere anche la famiglia del piccolo degente6; questo è forse uno dei compiti più gravosi del personale infermieristico operante nelle TI7 . Dalla letteratura internazionale emerge che quando il ricoverato è un bambino, il proprio figlio, i genitori sperimentano sentimenti di stress, ansia, depressione, separazione, disperazione, perdita di controllo8,9. Il continuo miglioramento delle cure erogate in cardiochirurgia, con il conseguente aumento dei tassi di sopravvivenza dei piccoli pazienti, sta portando sempre più interesse verso i risvolti psicologici dei genitori di bambini sottoposti ad interventi di cardiochirurgia; sia da un punto di vista di ricerca quantitativa10,11 sia per ciò che concerne la ricerca qualitativa1,12,13.
I comuni servizi ospedalieri resi ai genitori dei piccoli degenti, quali ad esempio fornire un pasto, un servizio di lavanderia, un posto letto sono molto apprezzati dai genitori, ma non sembrano essere essenziali nell’esperienza vissuta9. Da un punto di vista qualitativo, varie fasi, dalla diagnosi alla dimissione, ed oltre, sono state indagate14-16, ma il vissuto esperienziale all’interno della specifica TI di cardiochirurgia sembra aver raccolto poca attenzione sino ad oggi 1.
Scopo
Lo scopo di questo studio è descrivere l’esperienza dei genitori durante il ricovero del loro figlio in TI di cardiochirurgia, al fine di individuare le aree di intervento per migliorare l’assistenza olistica erogata.
Materiali e metodi
Per questo studio è stata utilizzata una metodologia fenomenologica17. Questo metodo combina caratteristiche descrittive (husserliana) e la fenomenologia interpretativa (gadameriana). E’ stato utilizzato un campionamento di tipo propositivo. I criteri di inclusione sono stati: essere maggiorenni per la legge italiana; essere i genitori di un bambino ricoverato nei precedenti 12 mesi nell’ dell’U.O. Terapia Intensiva Post Operatoria di Cardiochirurgia; sopravvivenza attuale del bambino; parlare la lingua italiana. Il “bracketing” da parte di tutti i ricercatori è stato il primo passo. In accordo con il metodo fenomenologico di Cohen17, questa tecnica di “riflessione critica” consiste nel mettere “tra parentesi” le proprie idee sul fenomeno in studio, i propri preconcetti. In questo modo si riduce la possibilità di influenzare la corretta estrapolazione dei temi. Dopo aver firmato il consenso informato i soggetti sono stati intervistati con una domanda aperta; questo per dare ai partecipanti piena libertà di espressione18. Al soggetto partecipante allo studio è stato chiesto di descrivere la propria esperienza quando il proprio figlio/a era ricoverato/a in TI di cardiochirurgia. L’intervistatore ha avuto un atteggiamento di accoglienza19-21 durante l’intervista al fine di agevolare la raccolta delle interviste.
Sul diario del ricercatore l’intervistatore annotava delle fieldnotes riguardanti l’ambiente, l’impostazione del colloquio, il linguaggio del corpo ed eventualmente le proprie riflessioni. Ogni intervista è stata audioregistrata. Tutte le interviste hanno avuto una durata che va dai 20 ai 60 minuti. Al fine di consentire al ricercatore di prendere confidenza con il metodo, l’intervista è stata testata su due partecipanti non inclusi nello studio. Successiva fase è la trascrizione fedele di ogni singola intervista raccolta. Poi i ricercatori si sono “immersi nei dati”, rileggendo accuratamente le interviste e le filenotes. Si è ottenuta la saturazione dei dati, ovvero la ridondanza dei temi18, all’archiviazione della undicesima intervista. È seguita l’estrapolazione dei temi; i singoli ricercatori si sono confrontati sui vari temi estrapolati. Non ci sono state discordanze in questa fase. Chiedendo conferma ai partecipanti dei temi estratti si è garantita la validità finale dei risultati. Questo approccio è stato utilizzato con successo anche in studi precedenti 19-21. È stato richiesto il consenso alla partecipazione allo studio a tutti i partecipanti ed è stato garantito il rispetto del trattamento dei dati ai sensi del D.Lgs 196/2003.
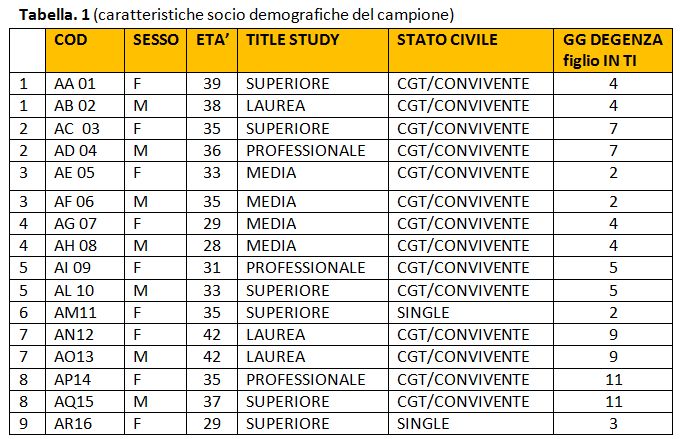
Risultati
Il campione (tabella 1) risulta composto da sedici soggetti, nove di sesso femminile e sette di sesso maschile. L’età media è di 34,8 anni, con un livello di educazione medio. Tutti i soggetti sono genitori di un bambino ricoverato nei precedenti 12 mesi in TI cardiochirurgia; sono tutti sposati o conviventi tra loro eccetto due. In media i piccoli degenti sono stati ricoverati all’interno della TI di cardiochirurgia circa 5,2 giorni (DS 2,97), successivamente sono stati trasferiti nel reparto di degenza dell’U.O.C. di Cardiochirurgia per poi, in seguito, fare ritorno alla propria casa. Dall’analisi delle interviste sono emersi 3 temi principali:
1) la paura per la possibile perdita del proprio bambino;
2) la sensazione di aver perso il ruolo di genitore
3) la voglia di ricevere maggiori informazioni per poter essere parte attiva nel processo di cure.



Discussioni
Scopo del nostro studio è stato quello di descrivere l’esperienza vissuta dai genitori di bambini cardiopatici, sottoposti ad intervento chirurgico, durante la degenza del bambino in TI. La prima essenza che è emersa con forza è stata quella della “paura per la possibile perdita del proprio bambino”. Tema comune in tutte le interviste, i genitori ricordano bene questa sensazione, presente con maggiore forza e costanza, a loro dire, dall’immediato periodo post operatorio. Questo sentimento è ben descritto in letteratura dove spesso si fonde col senso di colpa per la patologia del bambino 13,22. I partecipanti al nostro studio sembrano invece essere riusciti a scindere questi due sentimenti; in loro è forte e chiaro il ricordo dell’attimo in cui tale sentimento si rafforza in loro. Hanno tutti indicato come l’intervento e l’immediato passaggio nella TI sia il fattore scatenante. Probabilmente, come descritto più avanti, il fatto di non essere presenti col bambino rende maggiormente fragili i genitori. Inoltre è comune associare la degenza in una TI con uno stato di salute gravissimo. Crediamo che anche tale fattore culturale influisca su tale sentimento di paura della morte. Altro tema emerso è “la sensazione di aver perso il ruolo di genitore”. Il fatto di non poter essere costantemente accanto al proprio bambino [nella terapia intensiva cardiochirurgica dove i bambini dei partecipanti sono sati ricoverati vi era un rigido orario di visita, consistente in 30-60 minuti giornalieri, con ingresso fisso alla stessa ora] sembra aver generato questa spersonalizzazione del ruolo genitoriale. Inoltre, le apparecchiature presenti in tali unità di cura non favoriscono certo il contatto umano. I genitori dei bambini sottoposti ad intervento cardiochirurgico sembrano ricordare bene la paura della degenza in TI, causa le apparecchiature. La letteratura internazionale associa proprio a tali apparecchiature una sensazione di terrore12, , inoltre, ci descrive come difficile il contatto con la persona cara mentre la si vede ricoperta di fili, a volte incosciente, collegata a macchinari per mangiare o respirare9. La letteratura suggerisce infatti che occorre un incoraggiamento da parte del personale sanitario verso la famiglia del ricoverato per ricreare in TI tale rapporto, tale contatto23. Ultimo tema emerso è stato è stato “la voglia di ricevere maggiori informazione per poter essere parte attiva nel processo di cure”. I genitori intervistati hanno lamentato le poche informazioni ricevute; molte delle quali, inoltre, ritenute troppo tecniche. Probabilmente in loro, in risposta al tema precedente, è forte la voglia di “recuperare”, di aiutare il proprio bambino. Lamentavano proprio la carenza di queste specifiche informazioni, volevano insomma prendersi loro cura del bimbo, ma non sapevano cosa e come fare. Dalla letteratura emerge tale voglia di essere parte integrante del processo di cura24, ed è stata associata alla riduzione stress ed altri sentimenti “negativi” presenti nei genitori25,26. I nostri partecipanti allo studio hanno compreso come il ricevere informazioni specifiche possa agevolarli a sentirsi meglio. Ad esempio nello studio di Andersson et al.27 in merito alla somministrazione di un analgesico al loro bambino, i genitori descrivono come una buona informazione sia fondamentale per la gestione, la comprensione e la preparazione per un eventuale cambiamento nella situazione del bambino. Il ricevere informazioni chiare aiuta le famiglie nella comprensione e gestione della degenza in TI del proprio bambino28. Dalle interviste non è emerso alcun riferimento esplicito al rapporto tra genitori e operatori sanitari, ma logiche deduzioni indicano un rapporto basato non sulla massima fiducia. Tutto ciò dovuto alle poche informazioni ricevute in maniera spontanea. Il ricevere informazioni, rendere i genitori partecipi del processo di cura, sembra alleviare i sentimenti di stress, e sembra far porre maggiore fiducia nel lavoro degli operatori sanitari 29-31. Alla luce di quanto detto è chiaro come sia fondamentale integrare la famiglia nel processo di cura. Gli Infermieri sono i primi professionisti dai quali i familiari si aspettano il suddetto coinvolgimento. È suggerito in letteratura30 un’integrazione faccia a faccia tra personale sanitario e genitori, con l’obiettivo di offrire supporto, educazione e partecipazione al processo di cura. Lo studio ha come limite un campionamento di dimensioni ridotte, durante il reclutamento, infatti, sono emerse non poche criticità. I genitori sembrano trarre vantaggio nel raccontare la loro esperienza, ma il ricordare tali momenti evoca la paura di tornare ad essere vulnerabili. Inoltre, non si è tenuto conto della singola complessità assistenziale, ma al fine di ottenere un quadro completo circa tale esperienza, nel campionamento sono stati inclusi tutti i genitori disponibili a partecipare allo studio, indipendentemente dal tipo di intervento cardiochirurgico effettuato sul bambino.
Conclusioni
Il ricovero di un bambino in una TI e, nello specifico, in una TI cardiochirurgica impone al personale assistenziale la cura anche del nucleo familiare. L’esperienza raccolta in questo studio può fungere da stimolo per ulteriori ricerche, al fine di favorire il processo di olistica armonizzazione nella diade (famiglia e bambino), spesso ingiustamente scisse durante il ricovero in Terapia Intensiva.
BIBLIOGRAFIA
- Harvey KA, Kovalesky A, Woods Rk, Loan Experiences of mothers of infants with congenital heart disease before, during, and after complex cardiac surgery. Heart Lung. 2013 Nov-Dec;42(6):399-406;
- Eggenberger, S.K.. Being family: the family experience when an adult member is hospitalized with a critical illness. J Clin Nurs. 2007 Sep;16(9):1618-28.
- Engström, Å., & Söderberg, S. The experiences of partners of critically ill persons in an intensive care unit. Intensive Crit Care Nurs. 2004 Oct;20(5):299-308;
- Johansson I., Fridlund B., Hildingh C. What is supportive when an adult next-of-kin is in critical care? Nurs Crit Care. 2005 Nov-Dec;10(6):289-98.
- Keenan A, Joseph L. The needs of family members of severe traumatic brain injured patients during critical and acute care: a qualitative study. Can J Neurosci Nurs. 2010;32(3):25-35
- Larsson A, Rubertsson S. Intensivvård [Intensive Care].2012, Stockholm: Liber;
- Fegran L, Helseth S. The parent-nurse relationship in the neonatal intensive care unit context – closeness and emotional involvement. Scandinavian Journal of Caring Sciences 2009; 23: 667–673;
- Obeidat H, Bond E, Callister L. The parental experience of having an infant in the newborn intensive care unit. Journal of Perinatal Education 2009; 18: 23–2;
- Engström , Dicksson , Contreras . The desire of parents to be involved and present. Nurs Crit Care. 2014 Oct 1. doi: 10.1111/nicc.12103;
- Landolt MA, Buechel EV, Latal B. Predictors of parental quality of life after child open heart surgery: a 6-month prospective study. J Peds 2011;158:37–;
- Fuller S, Nord AS, Gerdes M, Wernovsky G, Jarvik GP, Bernbaum J, et al. Predictors of impaired neurodevelopmental outcomes at one year of age after infant cardiac surgery. Eur J Cardiothorac Surg 2009;36:40–8;
- Re J,Dean S, Menahem S. Infant cardiac surgery: mothers tell their story: a therapeutic experience. World J Pediatr Congenit Heart Surg 2013 Jul;4(3):278-85;
- Salgado CL, Lamy ZC, Nina RV, de Melo LA, Lamy Filho F, Nina VJ. Pediatric cardiac surgery under the parents sight: a qualitative study. Rev Bras Cir Cardiovasc. 2011 Jan-Mar;26(1):36-42.;
- Wray J, Sensky T. Psychological functioning in parents of children undergoing elective cardiac surgery. Cardiol Young 2004;14:131e139;
- Heuer L. Parental stressors in a pediatric intensive care unit. Pediatr Nurs 1993;19(2):128e131;
- Franck LS, Mcquillan A, Wray J, Grocott MPW, Goldman A. Parent stress levels during children’s hospital recovery after congenital heart surgery. Pediatr Cardiol 2010;31:961e968;
- Cohen MZ, Kahn DL, Steever R Hermeneutic Phenomenological Research: A Practical Guide for Nurse Researchers. 2000, Sage Publications (CA);
- Polit DF and Beck CT. Essentials of nursing research. 8th ed. 2014, Philadelphia: Lippincott Williams & Wilkins;
- Simeone S, Savini S, Cohen MZ, Alvaro R, Vellone E. The experience of stroke survivors three months after being discharged home: A phenomenological investigation. Eur J Cardiovasc Nurs 2014; [Epub ahead of print].;
- Vellone E, Piras G, Venturini G, Alvaro R, Cohen MZ. The experience of quality of life for caregivers of people with Alzheimer’s disease living in Sardinia, Italy. J Transcult Nurs 2012; 23(1):46-55;
- Vellone E, Piras G, Talucci C, Cohen MZ. Quality of life for caregivers of people with Alzheimer’s disease. J Adv Nurs 2008;61(2):222-31;
- Lima A, Santa Rosa D. O sentido de vida do familiar do paciente crítico. Rev Esc Enferm USP. 2008;42(3):547-53;
- Engström Å, Söderberg S. Close relatives in intensive care from the perspective of critical care nurses. Journal of Clinical Nursing 2007; 16: 1651–1659;
- Engström B, Uusitalo A, Engström Å. Relatives’ involvement in nursing care: a qualitative study describing critical care nurses’ experiences. Intensive and Critical Care Nursing 2011; 27: 1–9;
- Trajkovski S, Schmied V, Vickers M, Jackson D. Neonatal nurses’ perspectives of family-centered care: a qualitative study. Journal of Clinical Nursing 2012; 21: 2477–2487;
- Mattsson J, Forsner M, Castrén M, Arman M. Caring for children in pediatric intensive care unit: an observation study focusing on nurses’ concerns. Nurse Ethics 2013; 17: 1–11;
- Andersson L, Johansson I, Almerud ÖS. Parents’ experiences of their child’s first anaesthetic in day surgery. British Journal of Nursing 2012; 21: 1204–1210;
- Knafl KA, Deatrick JA. Family management style and the challenge of moving from conceptualization to measurement. J Pediatr Oncol Nurs 2006;23(1):12-8;
- Aldridge M. Decreasing parental stress in the pediatric intensive care unit: one unit’s experience. Critical Care Nurse 2005; 25: 40–50;
- Meert K, Eggly S, Pollack M, Anand KJS, Zimmerman J, Carcillo J, Newth C, Dean M, Willson D, Nicholson C. Parents’ perspectives on physician–parent communication near the time of a child’s death in the pediatric intensive care unit. Pediatric Critical Care Medicine 2007; 9: 2–7;
- Meert KL, Briller SH, Schim S, Thurston C, Kabel A. Examining the needs of bereaved parents in the pediatric intensive care unit: a qualitative study. Death Studies 2009; 33: 712–740;
- Wechsler Doron M, Trenti-Paroli E, Wechsler LD. Supporting parents in the NICU: a new app from the US, ‘MyPreemie’: a tool to provide parents of premature babies with support, empowerment, education, and participation in their infant’s care. Journal of Neonatal Nursing 2013; 19: 303–307.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Facilitatori e Barriere dell’aderenza al trattamento con CPAP nei pazienti affetti da Sindrome da Apnee Ostruttive del Sonno: revisione della letteratura.
Guillari Assunta1, Lupigno Angela2, Lubrano Gianluca2, Gargiulo Giampaolo1, Esposito Maria Rosaria3, Mormile Mauro5, Niola Massimo4, Rea Teresa1, Simeone Silvio1
1 Azienda Ospedaliera Universitaria “Federico II” di Napoli
2 Libero Professionista
3 Istituto Nazionale Tumori Fondazione “G. Pascale” di Napoli
4 Università degli Studi di Napoli “Federico II”
5 Università degli Studi di Napoli “Federico II”
DOI: 10.32549/OPI-NSC-12
Cita questo articolo
ABSTRACT
Introduzione: Il trattamento efficace della sindrome da apnee ostruttive nel sonno (OSAS) con pressione continua positiva per via aerea (CPAP) può ridurre la morbilità e la mortalità, ma i tassi di aderenza sono bassi senza un chiaro consenso delle cause.
Obiettivo: Lo scopo della revisione della letteratura è stato quello di identificare i fattori cognitivi, barriere e facilitatori correlati all’aderenza terapeutica al trattamento con CPAP nei pazienti affetti da OSAS.
Risultati: Dagli studi selezionati emerge che i fattori che incidono maggiormente sull’aderenza sono: socio economici, terapie associate, patologia e servizi sanitari. Uno status socio economico svantaggiato, effetti collaterali legati all’interfaccia, la presenza di co-morbilità, scarse conoscenze del paziente e la limitata capacità di garantire percorsi educativi validi sono considerati le maggiori barriere per una scarsa adesione alle cure.
Conclusioni: Comprendere i fattori predittivi e quelli che ostacolano l’aderenza terapeutica nei pazienti con OSAS in trattamento con la CPAP, può aiutare i professionisti sanitari nella scelta di interventi assistenziali efficaci. Agire sui fattori che influenzano le scelte dei pazienti, come le conoscenze, le capacità, il locus of control ed i valori personali, migliora il livello di self-efficacy e ne sostiene l’aderenza al trattamento.
Parole Chiave: OSAS, CPAP, aderenza, barriere, self-efficacy
Facilitators and barriers of adherence to treatment with CPAP in patients with Obstructive sleep apnoea syndrome: review of the literature.
Introduction: Effective treatment of obstructive sleep apnoea syndrome (OSAS) with continuous positive air pressure (CPAP) may reduce morbidity and mortality, but adherence rates are low without a clear consensus of the causes.
Objective: The aim of the literature review was to identify the cognitive factors, barriers and facilitators related to therapeutic adherence to treatment with CPAP in patients with OSAS.
Results: Selected studies show that the factors that most affect adherence are: socio-economic, associated therapies, pathology and health services. A disadvantaged socio-economic status, side-effects related to the interface, the presence of co-morbidities, poor patient knowledge and the limited ability to guarantee valid educational pathways are considered the greatest barriers to a lack of access to treatment.
Conclusions: Understanding the predictive factors and those that impede therapeutic adherence in patients with OSAS under treatment with CPAP, can help healthcare professionals to choose effective care interventions. Acting on the factors influencing patient choices, such as knowledge, skills, locus of control and personal values, improves the level of self-efficacy and supports adherence to treatment.
Keywords: OSAS, CPAP, adherence, barriers, self-efficacy
INTRODUZIONE
La Sindrome da Apnee Ostruttive nel Sonno, OSAS (Obstructive Sleep Apnea Syndrome), è un disturbo respiratorio che si manifesta esclusivamente durante il sonno (AASM)1. È caratterizzata da episodi di parziale o completa occlusione delle vie aeree superiori, con conseguente riduzione o cessazione del flusso di aria che raggiunge i polmoni, e persistenza di movimenti toraco-diaframmatici che determinano eventi respiratori vari e importanti2. L’OSAS è associata alla riduzione della saturazione ossiemoglobinica, disturbi del sonno, russamento intenso e sonnolenza diurna, a cui possono seguire conseguenze cardiovascolari e neurocomportamentali. Le conseguenze di un “cattivo sonno”, determinano disturbi diurni che hanno importanti effetti negativi non solo sulla salute del paziente ma anche sulla qualità di vita in generale3. In particolare, la sonnolenza diurna, determina un maggior rischio di incidenti alla guida di veicoli a motore e infortuni sul lavoro e domestici e pertanto rappresenta un problema di salute pubblica4. Tale sindrome ha un impatto sanitario e sociale importante, poiché ha un’elevata frequenza nella popolazione mondiale5; si stima che interessi il 24% della popolazione di sesso maschile ed il 9% della popolazione di sesso femminile al di sopra dei 50 anni di età. L’OSAS è stata definita una malattia cronica dall’Organizzazione Mondiale 6. In Italia si stima che i pazienti affetti da OSAS necessitanti di terapia siano circa un milione e seicentomila7. E’ dimostrato che la diagnosi ed il trattamento tempestivo dell’OSAS riducono i costi per le spese mediche del 33% per paziente e le giornate di ospedalizzazione da 1,27 giorni/paziente/ anno a 0,54 giorni/ paziente/ anno8. Sulla base dei dati di prevalenza l’OSAS non trattata può causare un costo medico annuo fino a 3,4 miliardi di dollari9. La terapia con ventilazione a pressione positiva continua (Continuous Positive Airway Pressure, CPAP) durante il sonno, è indicata nella maggior parte dei casi ed è considerato l’approccio terapeutico preferenziale per le apnee ostruttive nel sonno. La CPAP permette di migliorare il disturbo apneico ostruttivo come dimostrato dalla diminuzione della sintomatologia diurna (minor sonnolenza, migliore performance cognitiva e capacità di concentrazione e di guida), dei parametri polisonnografici (Apnea Hyponea Index, desaturazione di ossigeno), ma anche delle patologie e complicazioni ad esso correlate10. La CPAP è una terapia che necessita di una accettazione da parte del paziente e di una buona aderenza al percorso terapeutico. Tale trattamento può causare una scarsa compliance del paziente, soprattutto se è a lungo termine, come nel caso dei pazienti con OSAS11. Risulta fondamentale pertanto, al fine di migliorare l’aderenza del paziente alla CPAP, individuare i fattori cognitivi, barriere e facilitatori correlati all’adesione al trattamento.
OBIETTIVO
Lo scopo di questa revisione integrativa è stato quello di individuare, descrivere e sintetizzare gli studi precedenti che hanno indagato i fattori cognitivi e le barriere influenzanti l’adesione al trattamento con CPAP nei pazienti affetti da OSAS. La revisione mira a rispondere a due quesiti: quali sono le barriere ed i facilitatori per migliorare l’aderenza dei pazienti al trattamento con CPAP? Quali strategie possono favorire l’aderenza dei pazienti al trattamento con CPAP?
MATERIALI E METODI
Il processo di revisione è stato condotto seguendo le seguenti cinque fasi: identificazione del problema di ricerca, ricerche bibliografiche, la valutazione dei dati, l’analisi dei dati e la presentazione della sintesi dei risultati. Individuato il problema di ricerca, la seconda fase è stata la ricerca della letteratura. La ricerca è stata condotta utilizzando i database CINAHL, PubMed e Scopus. I termini MeSH di ricerca inclusi, come OSAS, aderenza al trattamento, CPAP, OSA, self-efficacy, patologia ostruttiva del sonno, terapia a pressione continua positiva, sono stati combinati tra di loro con l’utilizzo di operatori booleani. La formulazione dei termini/keywords della ricerca e la ricerca sui database elettronici sono state effettuate in collaborazione per garantire una maggiore validità e ridurre i bias nella conduzione delle ricerche. I limiti per la ricerca elettronica erano che gli articoli dovevano essere pubblicati in lingua inglese tra gennaio 2006 e dicembre 2016. Sono stati considerati gli studi che rispondono alle ipotesi di ricerca bibliografica. Sono stati inclusi studi primari, revisioni sistematiche e Linee Guida. Gli abstracts sono stati valutati in base ai criteri di inclusione e di esclusione sotto descritti al fine di determinare se proseguire o meno nella ricerca e recupero dei full text. Tutti i full text sono stati a loro volta valutati in base ai criteri generali e specifici di inclusione/esclusione sotto indicati per identificare quelli eleggibili per la revisione. La ricerca bibliografica è stata condotta dal giorno 3 maggio 2017 al giorno 31 luglio 2017. La ricerca degli articoli e la loro analisi è stata condotta in maniera indipendente da due ricercatori.
Limiti utilizzati
I limiti utilizzati sono stati riferiti alla popolazione umana, maschi e femmine, pubblicazioni in lingua inglese, abstract disponibile, Free full text disponibili, pubblicazioni degli ultimi 10 anni, articoli scientifici.
Criteri di esclusione
Pazienti di età pediatrica, neonatale.
Criteri di inclusione
Articoli di letteratura scientifica nazionale e internazionale il cui titolo e contenuto contenevano almeno una delle keywords o un collegamento alle stesse. La selezione è stata effettuata dopo l’accurata lettura dell’abstract e dell’articolo integrale (Figura 1).
I 770 articoli iniziali sono stati selezionati in cinque fasi, in base al titolo (n = 562), agli abstract (n = 96), ai full-text (n = 66), eliminazione dei duplicati (n = 30) e utilizzo inclusione e criteri di esclusione. Ciò ha portato alla selezione di 16 articoli (Figura 2).
RISULTATI
L’aderenza del paziente rispetto l’utilizzo della CPAP risulta essere un problema clinico importante per favorire l’efficacia nel trattamento delle Apnee Ostruttive del Sonno. La valutazione precoce del rischio di fallimento nel trattamento con CPAP, connesso ad uno scarso utilizzo, deve essere un imperativo strategico nella gestione della patologia al fine di promuovere l’aderenza e di scoraggiarne l’utilizzo scostante, causa frequente di fallimenti nel trattamento. Precedenti studi hanno identificato come fattori cognitivi, percezioni del rischio connesso alla patologia, aspettative rispetto agli outcome e la self-efficacy influenzino le decisioni dei pazienti rispetto all’utilizzo della CPAP. La compliance dei pazienti con OSAS in trattamento CPAP può dipendere da fattori definiti barriere, come ad esempio discomfort legati all’interfaccia, rumorosità del dispositivo, presenza di comorbilità, status socio-economico svantaggiato, ansia del paziente; e dipendere anche da fattori definiti facilitatori, come l’assunzione di una posizione confortevole durante il sonno, l’umidificazione del circuito dell’apparecchio, l’uso costante del dispositivo, il supporto del coniuge, una corretta educazione terapeutica e follow-up programmati dall’équipe sanitaria. Negli studi selezionati è stato osservato che le variabili che maggiormente influenzano la compliance sono quelle fisiologiche (Body Mass Index, Apnea Hypopnea Index, pressione della CPAP misurata in cm di H2O) e psicologiche (grado di sonnolenza soggettiva, salute, tolleranza, influenze esterne, livello socio-culturale). Una maggior compliance è stata associata ad un evidente miglioramento dei parametri respiratori12. Dagli studi, abrasioni o eruzioni cutanee, perdite di aria da scarsa tenuta dell’interfaccia, congiuntiviti da perdite d’aria, aerofagia, sinusiti e riniti, difficoltà all’espirazione, senso di costrizione toracica, secchezza di naso e fauci ed epistassi, emergono quali fattori barriera dell’aderenza (Tabella 1). Dallo studio di Salepciet al13, condotto su 648 pazienti con OSAS diagnosticata attraverso Polisonnografia, è emerso che i fattori che maggiormente ostacolano l’aderenza alla terapia sono la difficoltà ad addormentarsi, i disturbi sonno-correlati, i costi della macchina, discomfort derivanti dall’interfaccia di utilizzo come abrasioni cutanee e ulcerazioni, bocca secca; inoltre ansia, cefalea ed il rumore legato alla macchina completano i risultati di tale studio definibili come fattori barriera. Questi problemi possono essere risolti con provvedimenti quali la scelta di un diverso tipo di maschera, l’umidificazione dell’aria tramite specifici device, l’impiego di prodotti a uso topico per i disturbi cutanei o di spray oro-nasali per la secchezza delle mucose. Inversamente gli studi condotti da Kreivi prima nel 201014, poi nel 201615, e lo studio Lojande del 199916 enfatizzano come la CPAP non determini un peggioramento dei sintomi presenti all’atto dell’inizio della terapia. Lo studio Kreivi et al. su 536 soggetti con OSAS in trattamento con CPAP, evidenzia che la gravità dei sintomi legati alle vie aeree superiori presenti all’inizio del trattamento non mostrano correlazione con l’adesione alla CPAP dopo un follow-up a 1 anno. Risultati simili si confermano in un successivo studio di Kreivi et al. condotto su 385 pazienti. I limiti dello studio riguardano uno mancata differenziazione dei sintomi in base al tipo di maschera utilizzata dai pazienti. A supporto di tali risultati si aggiunge lo studio retrospettivo di Lojande et al, condotto su 194 pazienti. Gli autori dichiarano che i disturbi nasofaringei non aumentano durante il trattamento con CPAP. Altre barriere all’aderenza terapeutica sono state rilevate dallo studio Shapiro et al17, condotto su 1217 pazienti di sesso maschile. Tale studio dimostra che la correlazione tra ansia e OSAS è molto comune e ciò si ripercuote sulle attività di vita quotidiana e sulla qualità di vita dei pazienti. I limiti dello studio sono riconducibili al tipo di disegno utilizzato. I risultati dello studio di Sampaio et al.18, su 111 pazienti all’University Hospital in Portogallo, indicano come le donne presentino una più alta percezione della malattia con maggiore stress psicologico legata all’OSAS. Elementi considerati predittivi di aderenza terapeutica sono lo stato civile e lo stato occupazionale19, l’umidificazione dell’aria20, la posizione assunta di notte21. Invero lo studio prospettivo di coorte multicentrico di Gagnadoux19 effettuato su 1141 pazienti con OSAS seguiti da 7 centri dell’est della Francia afferma che lo stato civile e lo stato occupazionale sono fattori indipendenti di aderenza terapeutica al trattamento CPAP in pazienti con OSAS. Lo studio dimostra che l’aderenza al trattamento è maggiore nei pazienti coniugati. Il supporto del partner può essere determinante per l’accettazione della malattia e del dispositivo.
La CPAP sembra avere in tali pazienti anche un ruolo nel migliorare la vita coniugale. Margel et al.22, in uno studio su 60 pazienti di sesso maschile con OSAS, dimostra che il trattamento con CPAP determina un effetto positivo sulla funzione erettile. A dimostrazione dell’importanza del corretto utilizzo dell’apparecchio CPAP lo studio di Chuleekorn et al.20 condotto su 104 pazienti presso la clinica del sonno King Chulalong-korn Memorial Hospital in Bangkok, dimostra che l’adesione alla terapia e la qualità di vita sembrano migliorare con l’umidificazione riscaldata della CPAP. Lo studio di Avlonitou23, pubblicato nel 2011, sottolinea che la terapia con CPAP nei pazienti con OSAS determina un miglioramento della qualità di vita e della sonnolenza diurna. Il ruolo del partner o della partner del soggetto con OSAS è spesso fondamentale per facilitare non solo la diagnosi, ma anche il trattamento del disturbo respiratorio. Supporti educazionali, tecnologici e psicologici possono apportare un miglioramento del grado di accettazione della terapia e della compliance. Lo studio Basoglu24, lo studio Galetke25 e lo studio Falcone26, infatti, hanno dimostrato che l’adesione al trattamento CPAP potrebbe essere migliorato attraverso interventi di educazione terapeutica. Dallo studio di Basoglu et al, condotto su 113 pazienti con diagnosi di OSAS, si evince l’importanza di un corretto intervento di educazione terapeutica. Tale studio difatti afferma che l’adesione al trattamento CPAP potrebbe essere migliorato attraverso l’educazione visiva. A supporto di tali risultati vi è anche lo studio Galetke et al., nel quale gli autori hanno dimostrato che un valido percorso educativo e un follow-up periodico sono possibili strategie di miglioramento di adesione alle cure. Stessi risultati sono stati raggiunti dallo studio prospettico randomizzato di Falcone et al. Tale studio effettuato in Italia presso il reparto di pneumologia del Policlinico di Bari su 206 pazienti con OSAS, dimostra che la visualizzazione dei grafici polisonnografici da parte dei pazienti con apnea ostruttiva può aumentare l’adesione alla CPAP.
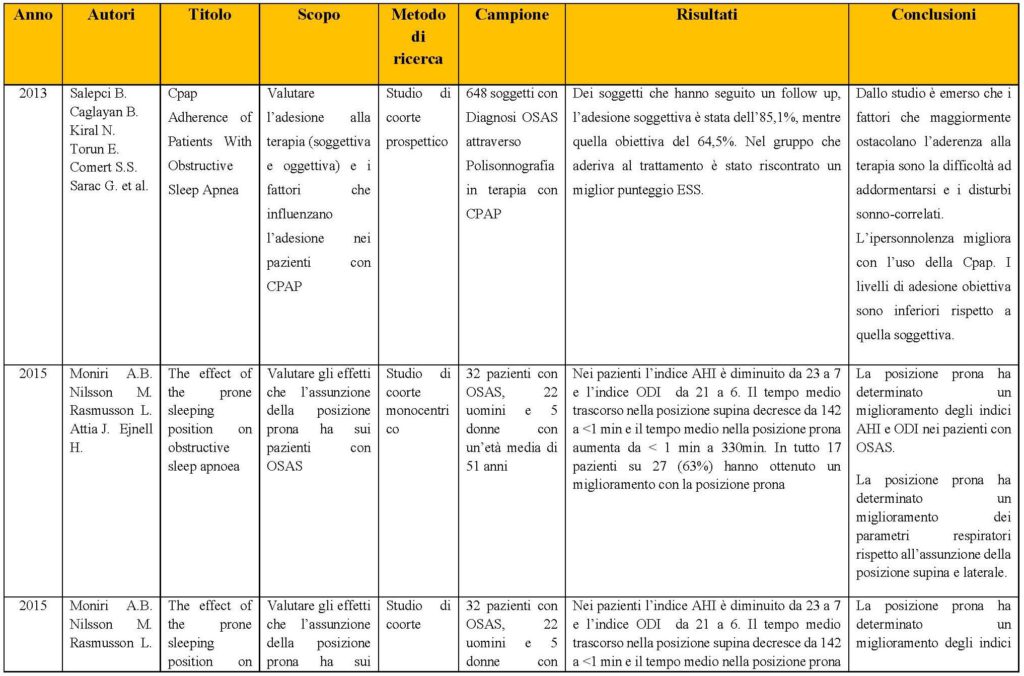
DISCUSSIONE
Lo scopo della revisione è stato quello di individuare i fattori predittivi e le barriere dell’aderenza terapeutica nei pazienti con OSAS in trattamento CPAP. La compliance dei pazienti con OSAS in trattamento CPAP può essere scarsa a causa di vari problemi. Dalla revisione è emerso che i fattori che incidono sull’aderenza terapeutica dei pazienti con sindrome da apnee ostruttive nel sonno in trattamento CPAP si articolano su 5 dimensioni: fattori legati al paziente, terapia, patologia, servizi sanitari e fattori socio-economici. Uno status socio economico svantaggiato19, effetti collaterali legati all’interfaccia, la presenza di comorbilità15, scarse conoscenze del paziente18 e la limitata capacità dell’équipe sanitaria di garantire percorsi educativi validi sono considerati le maggiori barriere per una scarsa adesione alle cure. Il comfort della persona in trattamento CPAP può essere pesantemente influenzato da fattori quali il fissaggio della maschera, l’umidificazione e il rumore del dispositivo25. Il problema più difficile da risolvere è quello dell’accettazione del dispositivo da parte del paziente. L’idea di dover essere dipendenti da un apparecchio in modo cronico non è irrilevante per almeno due motivi. Il primo è che alcuni pazienti percepiscono tale situazione come segno di disabilità e questo, unito al fatto che spesso la percezione della gravità della malattia da parte del paziente è sottostimata, può portare a un rifiuto del trattamento18. Il secondo motivo è che affinché la terapia con CPAP sia efficace, i pazienti devono partecipare attivamente al trattamento e impegnarsi a usare il dispositivo ogni notte, oltre che a essere attenti e disponibili a segnalare e correggere eventuali problemi27. Per quanto riguarda il comportamento dei professionisti sanitari, il modo in cui essi comunicano con le persone assistite è un determinante chiave dell’aderenza ai trattamenti e impatta sui risultati clinici. E’ stato dimostrato che esiste una relazione positiva tra l’aderenza ai trattamenti da parte dei pazienti e lo stile comunicativo degli operatori sanitari in particolare: i pazienti dovrebbero sentirsi attivi nei processi terapeutici e coinvolti nell’assistenza; i professionisti sanitari dovrebbero trasmettere empatia e dovrebbero condividere con i pazienti le informazioni e fornire loro un adeguato supporto emotivo28. Certamente la motivazione, che porta il paziente ad aderire ai trattamenti prescritti, è influenzata dal valore che egli conferisce al fatto di seguire correttamente le cure prescritte, soprattutto in fatto di costi/benefici, e a quanto si sente effettivamente in grado di farlo. L’educazione del paziente risulta essere una componente essenziale nella capacità del paziente stesso di formulare le proprie percezioni rispetto la patologia ed il trattamento. Come suggerito da Bandura29, la conoscenza dei rischi e benefici sulla salute risulta essenziale al fine di stabilire i parametri di miglioramento. Ma le sole nozioni non sono sufficienti a motivare il paziente a cambiare o introdurre nuove abitudini o ad intraprendere un percorso terapeutico con la CPAP per il trattamento dell’OSAS; motivo per il quale risulta fondamentale l’implementazione nella pratica clinica di strumenti che siano in grado di valutare i rischi della non-aderenza, oltre che un educazione specifica, per i pazienti che necessitano di essere sottoposti a CPAP. Altro determinante è dato dalla soddisfazione percepita dai pazienti. I pazienti possono sentirsi frustrati se nessuno si preoccupa di chiedere il loro parere, questo può comportare una scarsa aderenza al trattamento30. L’identificazione precoce, tramite l’impiego di strumenti di valutazione oggettiva e soggettiva, di dei fattori predittivi l’aderenza alla CPAP risulta essere fondamentale al fine di limitare le conseguenze negative correlate ad un quadro patologico non trattato. È fondamentale, pertanto, richiamare l’attenzione sull’aderenza alla terapia mediante un rinnovamento delle prestazioni, che tengano conto anche di un’efficiente educazione terapeutica. Soltanto il raggiungimento di un’alleanza terapeutica tra gli operatori sanitari e una maggiore consapevolezza del paziente potrà portare l’assistenza sanitaria ad ottenere una maggiore aderenza alla CPAP nei pazienti con OSAS.
BIBLIOGRAFIA
- Epstein L.J. Chair M.D. Kristo D. Strollo P.J. Friedman N. Malhotra A. et al. Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults; Journal of clinical sleep medicine; 2009.
- Park J.G., Ramar K., Olson E.J. Updates on definition, consequences, and management of obstructive sleep apnea. Mayo Clin Proc. 2011 Jun;86(6):549-54.
- Samani F. Dossier disturbi del sonno-progetto ASCO. Rivista della Società Italiana di Medicina Generale; 2009.
- Insalaco G. Sanna A. Fanfulla F. Patruno V. Braghiroli A. Marrone O. Documento dell’Associazione Italiana Pneumologi Ospedalieri (AIPO); 2010.
- Global surveillance, prevention and control of chronic respiratory diseases: a comprehensive approach; World health organization; 2007.
- Linee guida nazionali per la prevenzione ed il trattamento odontoiatrico della sindrome delle apnee ostruttive nel sonno; Ministero della Salute; 2014.
- Donner C.F. Giornata mondiale del sonno/ Apnee: 1,6 mln di persone avrebbero bisogno di terapia; Sole 24 ore, 2017. In URL: <http://www.sanita24.ilsole24ore.com/art/medicina-e-ricerca/2017-03-17/giornata-mondiale-sonno-apnee-16-mln-persone-avrebbero-bisogno-terapia-123042.php?uuid=AEbipOo&refresh_ce=1> Consultato il 18/04/2017..
- Bahammam A et al. Health care utilization in males with obstructive sleep apnea syndrome two years after diagnosis and treatment; Sleep 1999;22; 740-747.
- Kapur V. et al. The medical cost of undiagnosed sleep apnea. Sleep 1999; 22;749-755.
- Kato J Isono S Takana A Watanabi T Araki D et al. Dose-dependent effects of mandibular advancement on pharyngeal mechanism and nocturnal oxygenation in patient with sleep-disordered breathing. Chest 2000;117:1065-72.
- Dal Farra F. Capano P. La sindrome da apnee ostruttive nel sonno; Nuovi orizzonti: il sonno e le patologie; 2007.
- Basoglu O.K. Midilli M. Midilli R. Bilgen C. Adherence to continuous positive airway pressure therapy in obstructive sleep apnea syndrome: effect of visual education; Sleep Breath; 2011.
- Salepci B. Caglayan B. Kiral N. Torun E. Comert S.S. Sarac G. et al. Cpap Adherence of Patients With Obstructive Sleep Apnea; Respiratoru Care; 2013.
- Kreivi H.R. Virkkula P. Lehto J. Brander P. Frequency of Upper Airway Symptoms before and during Continuous Positive Airway Pressure Treatment in Patients with Obstructive Sleep Apnea Syndrome; Respiration; 2010.
- Kreivi H.R. Maasilta P. Bachour A. Persistence of Upper-Airway Symptoms During Cpap Compromises Adherence at 1 Year; Respiratory Care;
- Lojander J. Brander P.E. Ammala K. Nasopharyngeal symptoms and nasal continuous positive airway pressure therapy in obstructive sleep apnoea syndrome; Acta Otolaryngol; 1999.
- Shapiro A.L. Culp S. Chertok I.A Osa Symptoms Associated With and Predictive of Anxiety in Middle-Aged Men: Secondary Analysis of NHANES Data; Archives of Psychiatric Nursing; 2014.
- Sampaioa R. M. Pereiraa M.G. Winckb J.C. Psychological morbidity, illness representations, and quality of life in female and male patients with obstructive sleep apnea syndrome; Psychology, Health & Medicine; 2012.
- Gagnadoux F. Le Vaillant M. Goupil F. Pigeanne T. Chollet S. Masson P. et al. Influence of Marital Status and Employment Status on Long-Term Adherence with Continuous Positive Airway Pressure in Sleep Apnea Patients; Plos One; 2010.
- Chuleekorn S. Dittapol M. Sirimon R. Naricha C. Effect of Heated Humidification on Cpap Therapy Adherence in Subjects With Obstructive Sleep Apnea With Nasopharyngeal Symptoms; Respiratory Care; 2016.
- Moniri A.B. Nilsson M. Rasmusson L. Attia J. Ejnell H. The effect of the prone sleeping position on obstructive sleep apnoea; Acta Oto-Laryngo logica-Informa Health Care; 2015.
- Margel D. Tal R. Livne P.M. Pillar G. Predictors of erectile function improvement in obstructive sleep apnea patients with long-term CPAP treatment; International Journal of Impotence Research; 2005.
- Avlonitou Kapsimalis F. Varouchakis G. Vardavas C.I. Behrakis P. Adherence to CPAP therapy improves quality of lifeand reduces symptoms among obstructive sleep apnea syndrome patients; Sleep Breath; 2011.
- Basoglu O.K. Midilli M. Midilli R. Bilgen C. Adherence to continuous positive airway pressure therapy in obstructive sleep apnea syndrome: effect of visual education; Sleep Breath; 2011.
- Galetke W. Puzzo L. Priegnitz C. Anduleit Randerath W. Long-Term Therapy with Continuous Positive Airway Pressure in Obstructive Sleep Apnea: Adherence, Side Effects and Predictors of Withdrawal . A ‘Real-Life’ Study; Respiration; 2001.
- Falcone V. Damiani M.F Quaranta V.N Capozzolo A. Resta O. Polysomnograph Chart View by Patients: A New Educational Strategy to Improve Cpap Adherence in Sleep Apnea Therapy; Respiratory Care;
- Sabaté E. Adherence to Long-Term Therapies: Evidence for Action. Geneva: World Health Organization, 2003.
- Vervloet D. Dalla compliance del paziente all’aderenza terapeutica. Expressions, 2006; 24: 4-6.
- Bandura A. Perceived Self-Efficacy in Cognitive Development and Functioning. Educational Psychologist 1993;28(2):117-48.
- Bartolini F. Caputi A.P. Cianfarani S. Corti F. Loche S. Messina R. et al. Manifesto per l’aderenza alla terapia farmacologica nel territorio italiano, 2013.
- Yetkin O, Kunter E, Gunen H. CPAP compliance in patients with obstructive; Sleep Breath, 2008 2008 Nov;12(4):365-7.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Puntura arteriosa e dolore: l’efficacia delle tecniche analgesiche. Una revisione della letteratura
F. Barresi1 & M. Ferrari2
DOI: 10.32549/OPI-NSC-11
Cita questo articolo
ABSTRACT
Introduzione: La puntura arteriosa è una procedura che permette di valutare lo stato di ventilazione del paziente, il suo equilibrio metabolico ed i suoi livelli glicemici. Una spiacevole caratteristica di questa tecnica è che provoca spesso dolore; la parete arteriosa infatti a differenza di quella venosa, è particolarmente ricca di recettori del dolore. Nonostante numerosi studi invitino a un uso di tecniche analgesiche, questa procedura viene riconosciuta dal paziente come una delle principali fonti di preoccupazione e come una delle più spiacevoli esperienze del ricovero. I vantaggi offerti dalle tecniche analgesiche comprendono sia la riduzione del dolore percepito dell’assistito che l’evitare frequenti situazioni quali trattenere il respiro o iperventilare che potrebbero essere causa di una alterazione dei valori emogasanalitici. Lo scopo del seguente elaborato è quello di valutare, attraverso una revisione della letteratura, l’efficacia delle tecniche analgesiche per la gestione del dolore associato alla puntura arteriosa, eseguita su pazienti adulti.
Materiali: È stata effettuata una ricerca bibliografica che ha previsto la consultazione delle banche dati Cinahl, Embase e Pubmed, utilizzando un quesito di ricerca formulato attraverso la metodologia PIO.
Risultati: Le tecniche analgesiche emerse dalla presente revisione della letteratura riguardano la riduzione del calibro dell’ago, la crioanalgesia e l’analgesia farmacologica. I risultati hanno mostrato che la riduzione del calibro dell’ago può essere una valida tecnica analgesica per i pazienti che non richiedono valutazione elettrolitica. La crioanalgesia è risultata efficace nella riduzione del dolore, mentre sono emersi risultati discordanti per quanto riguarda la somministrazione di analgesici farmacologici prima della puntura arteriosa.
Conclusioni: Le tecniche analgesiche individuate hanno avuto un ottimo riscontro, tuttavia sono ancora poco utilizzate. Ulteriori studi sarebbero necessari per chiarirne la reale efficacia e definire in modo adeguato le modalità di utilizzo.
Parole chiave: puntura arteriosa, gestione del dolore, dolore al sito di iniezione, prevenzione e controllo del dolore, livello di dolore.
Arterial puncture and pain: the effectiveness of analgesic techniques. A review of the literature
ABSTRACT
Introduction: Arterial puncture is a procedure that allows to assess the patient's state of ventilation, their metabolic balance and their glycemic levels. An unfortunate feature of this technique is that it often causes pain, in fact the arterial wall, unlike the venous wall, is particularly rich in pain receptors. Although numerous studies invite us to use analgesic techniques, this procedure is recognised by the patient as one of the main sources of concern and one of the most unpleasant experiences of hospitalisation. The advantages offered by analgesic techniques include both the reduction of the perceived pain of the patient and the prevention of common situations such as the patient holding their breath or hyperventilating which could cause an alteration of blood gas flow values. The purpose of the following study is to evaluate, through a review of the literature, the effectiveness of analgesic techniques for the management of pain associated with arterial puncture, performed in adult patients.
Materials: Bibliographic research has been carried out which has provided for consultation of the Cinahl, Embase and Pubmed databases, using a research question formulated using PIO methodology.
Results: The analgesic techniques that emerged from the present literature review concern the reduction of needle size, cryoanalgesia and pharmacological analgesia. The results showed that the reduction of the needle gauge can be a valid analgesic technique for patients who do not require electrolyte evaluation. Cryoanalgesia was effective in reducing pain, while discordant results emerged regarding the administration of pharmacological analgesics prior to arterial puncture.
Conclusions: The analgesic techniques identified were well received, however they are still infrequently used. Further studies would be needed to clarify their real effectiveness and to adequately define how to use them.
Keywords: arterial puncture, pain management, injection site pain, pain prevention and control, pain level.
BACKGROUND
Il dolore è un’esperienza sensoriale ed emotiva sgradevole che deriva da un danno tissutale reale o potenziale1. McCaffery M and Pasero C. (1999)4, affermano che il dolore esiste quando la persona che lo sperimenta dice che esiste2. Già dalla lettura di tali definizioni è evidente la componente multidimensionale del dolore e la sua natura estremamente soggettiva. Il dolore è una delle più frequenti cause di richiesta di assistenza sanitaria e si può manifestare come conseguenza di patologie, di esami diagnostici o trattamenti.3 La gestione del dolore è considerata un aspetto molto importante dell’assistenza infermieristica, tanto che l’American Pain Society ha definito il dolore come il quinto parametro vitale.3 Ciò sottolinea l’importanza della sua valutazione. Per gestire in modo efficace il dolore, esso deve essere accuratamente accertato, trattato e costantemente rivalutato. La natura soggettiva del dolore rende il suo accertamento una sfida per tutti i clinici, e richiede un rapporto di fiducia con la persona assistita. Per una valutazione completa del dolore, è necessario accertarne l’intensità, la qualità, il tempo, la localizzazione, i fattori che lo alleviano o lo aggravano.4Per questo, sono disponibili opportune scale di accertamento del dolore, utili a documentare il bisogno di interventi analgesici o a valutare l’efficacia di essi.
La puntura arteriosa è una procedura piuttosto invasiva che viene eseguita con lo scopo di raccogliere campioni di sangue per eseguire l’emogasanalisi o per valutare i livelli glicemici in soggetti con ipoglicemia grave5. Questa tecnica, spesso richiesta nelle terapie intensive e nei reparti generali, è essenziale ad accertare lo stato di ventilazione e quello metabolico del paziente. La sede preferibile per l’esecuzione della procedura è l’arteria radiale, in quanto facilmente reperibile e con un circolo collaterale che può essere valutato attraverso il test di Allen.1,2 L’accuratezza di questo test, tuttavia è stata recentemente messa in discussione in quanto i criteri per definire la sua anormalità non sono univoci, non è riproducibile, ha alto rischio di falsi positivi e non è facilmente applicabile su pazienti non coscienti6.Altre sedi di puntura, non frequentemente utilizzate, sono la sede femorale, la brachiale e la dorsale del piede.
Per una corretta esecuzione della puntura radiale di particolare importanza risulta il posizionamento del paziente, esso deve essere in posizione seduta o in semi-fowler, con il polso iperesteso a 60 C°. Questo permette di stabilizzare l’arto ed aiuta ad immobilizzare il vaso. Eseguire la tecnica in modo corretto riduce il rischio di possibili complicanze, quali lo sviluppo di ematoma, l’infezione, l’occlusione o la lacerazione del vaso, episodi di natura vaso vagale o lesioni delle terminazioni nervose prossimali al vaso5. Da un’indagine italiana condotta nel 2000 dall’Associazione Nazionale degli Infermieri in Area Critica con l’obiettivo di stimare la prevalenza delle manovre che provocano dolore nei pazienti ricoverati in terapia intensiva, e la percezione degli infermieri sulla necessità di analgesia, è emerso che tra le pratiche considerate più dolorose dagli infermieri, è stata identificata la puntura arteriosa.7 Ciò è stato confermato anche da uno studio condotto da Valero M. con l’obiettivo di esaminare le conoscenze e attitudini degli infermieri riguardo l’uso della anestesia locale nella puntura arteriosa, i risultati affermano che il 63% degli infermieri vorrebbe ricevere un’analgesia se dovesse essere sottoposto a questa procedura.8 In effetti il dolore è provocato dalla penetrazione dell’ago attraverso il tessuto della parete arteriosa che, a differenza di quella venosa è molto ricca di recettori del dolore.8La percezione del dolore provocato dalle procedure cliniche quali le punture dei vasi è influenzata da fattori individuali e tecnici, per quanto riguarda i primi il dolore percepito è diverso in relazione al sesso, all’etnia, alla lateralità. Per quanto riguarda i secondi alcune caratteristiche dell’ago, il piccolo calibro, l’essere corto e il tipo di punta hanno dimostrato il potere di mitigare il dolore percepito.9
In uno studio del 2006, condotto su pazienti che necessitavano di puntura arteriosa è emerso che questa procedura è tra quelle che maggiormente causano profonda preoccupazione e che gli assistiti riconoscono come una delle esperienze più spiacevoli del ricovero. È dunque evidente che, nonostante la puntura arteriosa sia una procedura utile a valutare alcune funzioni vitali del paziente, una sua spiacevole caratteristica sia il dolore ad essa associato a tal punto che i pazienti definiscono questa procedura più dolorosa di altre manovre invasive, quali l’aspirazione tracheale.10Molti studi non ne raccomandano l’analgesia essendo essa di breve durata, altri sostengono che, l’uso di analgesia prima di questa procedura non solo riduce il dolore dell’assistito, ma aiuta anche ad evitare frequenti situazioni quali trattenere il respiro o iperventilare, che potrebbero a loro volta contribuire a alterare i valori dei gas.5 Emerge comunque un uso ancora limitato dell’anestesia locale durante questa manovra.8 La mancanza di opportune tecniche analgesiche, o l’inadeguata applicazione di esse, può produrre ansia e può far sì che la puntura arteriosa sia più difficile da completare con successo.11
L’ago standard per l’esecuzione della puntura radiale è di 22 Gauge ed è sufficiente a permettere che la siringa ad esso collegato si riempia una volta raggiunto il lume arterioso.10 Numerosi studi sono stati eseguiti per valutare l’efficacia della puntura arteriosa con ago di calibro minore, in quanto ciò permetterebbe di creare meno traumi alla parete del vaso e di conseguenza minor dolore e minor rischio di complicanze post-procedurali, ma i risultati sono stati contrastanti.12
La crioanalgesia è considerata da tempo una tecnica non invasiva e non farmacologica, utile nella gestione del dolore. L’applicazione del freddo è comune nei disturbi muscoloscheletrici, nel dolore post-operatorio, nella prevenzione dell’edema e per ridurre il disconfort da infiltrazione locale di anestetico.13L’uso del ghiaccio sul sito di puntura prima dell’esecuzione della puntura stessa, produce un processo caratterizzato da diversi meccanismi, riduzione della conduzione nervosa, inattivazione dei nervi sensoriali, inibizione del dolore, effetto analgesico e controirritante, rilascio di endorfine.Alcunistudi12-13hanno dimostrato che per raffreddare i tessuti a fine analgesico l’applicazione del ghiaccio dovrebbe essere mantenuta per almeno 10 minuti ma per quanto riguarda la puntura radiale visto il rischio di spasmo dell’arteria, il tempo di applicazione deve essere ridotto. In letteratura sono presenti inoltrestudi10,19 che analizzano diversi tipi di terapie analgesiche farmacologiche. Le pomate anestetiche sono indicate quando la puntura arteriosa è pianificata, in quanto richiedono circa 45 minuti di contatto con la cute per realizzare una efficace analgesia. L’infiltrazione di lidocaina agisce invece modo più rapido ma presenta lo svantaggio di provocare dolore per cui è importante identificare le situazioni in cui essa può essere utilizzata in modo efficace. Il cloruro di etile agisce invece raffreddando la cute, portandola ad una temperatura di circa -20 C°, ma la sua durata d’azione è limitata e la sua efficacia ancora da dimostrare5.
OBIETTIVO
Reperire e sintetizzare la letteratura sull’efficacia delle tecniche analgesiche nella riduzione del dolore nel paziente adulto sottoposto a puntura arteriosa radiale. A tal fine è stato elaborato un quesito di ricerca utilizzando la metodologia PIO, specificando paziente (P), intervento (I) e risultati (O).
Tabella 1
| Quesito secondo metodologia PIO | |
| P (Paziente) | Paziente adulto sottoposto a puntura arteriosa |
| I (Intervento) | Utilizzo di tecniche analgesiche |
| O (Risultati) | Riduzione del dolore |
MATERIALI E METODI
È stata condotta una revisione della letteratura nel mese di aprile 2016, attraverso la consultazione delle banche dati Cinahl, Embase e Pubmed. Le parole chiave sono state ricercate come termini Mesh o Major o come termini liberi, e sono poi state combinate tra di loro utilizzando gli operatori booleani “AND” e “OR”. La strategia di ricerca è riassunta in Tabella 2. Sono stati inclusi gli studi sperimentali in lingua inglese, spagnola e italiana pubblicati negli ultimi dieci anni ed effettuati su popolazione adulta (età maggiore di 16 anni) sottoposta a puntura arteriosa radiale. Sono stati esclusi gli studi secondari, quelli eseguiti su popolazione pediatrica e quelli inerenti all’accesso arterioso. È stato inoltre posto un limite temporale di dieci anni, escludendo gli articoli precedenti il 1° Gennaio 2006.
Il titolo e gli abstracts individuati dalla ricerca bibliografica sono stati valutati indipendentemente da due revisori, al fine di identificare i report pertinenti al quesito posto. Successivamente sono stati reperiti i full-text ritenuti idonei allo studio, anch’essi sottoposti a valutazione con le stesse modalità al fine di decidere quali includere e quali escludere dall’analisi, non sono emerse discrepanze tra i valutatori.
Tabella 2
| Banca dati | Strategia di ricerca | Data e ora |
|
CINAHL |
(“Pain” [Mesh] OR “PainMeasurement” [Mesh] OR “Treatment RelatedPain” [Mesh] OR “Wong-Baker FACES Pain Rating Scale [Mesh] OR “BreakthroughPain” [Mesh] OR “Pain Control (Saba CCC)” [Mesh] OR “Pain (NANDA)” [Mesh] OR “Pain Management (lowa NIC)” [Mesh] OR “Pain Level (lowa NOC)” [Mesh] OR “Reduction painArterialPuncture” [Mesh]) |
29/04/2016 10:15 |
|
EMBASE |
(“BreakthroughPain” [Major] OR “Pain” [Major] OR “Reduction Pain[Major] OR “FacesPain Scale” [Major] OR “InjectionPain” [Major] OR “Injection Site Pain” [Major] OR “PainMeasurement” [Major] OR “PainAssessment” [Major] OR “Nociception”[Major]) AND (“ArteryPuncture” [Major]) |
29/04/2016 10:46 |
|
PUBMED |
(“ArterialPuncture” OR (“Arteries” [Mesh] AND “Punctures” [Mesh])) AND (“Pain” [Mesh] OR “Pain Management” [Mesh] OR “BreakthroughPain” [Mesh] OR “PainMeasurement” [Mesh]) |
29/04/2016 11:20 |

RISULTATI
La Figura 1 presenta il disegno di studio. In sintesi sono stati quindi considerati 8 report per l’analisi descrittiva, i risultati sono stati raggruppati in base al tipo di analgesia, il loro contenuto è sintetizzato nelle tabelle 3.
Relativamente agli studi inclusi si riconosce un certo grado di eterogenicità, l’analisi degli articoli fa emergere tre diverse aree sulle quali è possibile realizzare interventi finalizzati alla riduzione della sensazione dolorosa legata alla puntura arteriosa, calibro dell’ago, crioanalgesia, farmaci anestetici.

Calibro dell’ago
Nello studio RCT di Ibrahim I. avente come obiettivo la valutazione del dolore nella puntura radiale eseguita con due tipologie di aghi, sono stati inclusi 50 volontari con anamnesi negativa per vasculopatia periferica e condizioni cliniche dolorose. I soggetti sono stati sottoposti a due punture radiali bilaterali, per l’intervento è stata utilizzata una siringa da insulina da 1 ml con ago da 29 Gauche e 13 mm di lunghezza, per il controllo è stata utilizzata una siringa da 3 ml con ago ipodermico, 23 Gauche e 25 mm di lunghezza. I volontari sono stati randomizzati all’ago standard o all’ago da insulina come prima puntura. Le due punture sono state eseguite dallo stesso operatore con cinque minuti di intervallo tra l’una e l’altra. Il dolore è stato valutato con scala VAS immediatamente dopo l’iniezione, ulteriori outcomes indagati sono stati i valori medi di potassio, il tasso di emolisi e le complicanze immediate e a 24 ore dalla procedura. Dallo studio emerge che la puntura radiale eseguita con ago da insulina risulta meno dolorosa rispetto a quella effettuata con ago standard, anche le complicanze si sono presentate con un livello più basso nella puntura eseguita con ago da insulina. Inoltre il controllo crossover presente nel disegno dello studio ha compensato fattori che avrebbero potuto influenzare il dolore percepito quali la performance nella procedura e l’ordine di inserzione degli aghi, le conclusioni sono rafforzato dal fatto che l’indagine è stata eseguita su soggetti sani sottoposti volontariamente allo studio e non influenzati dunque da condizioni cliniche che potessero alterarne la percezione del dolore.14In accordo con queste conclusioni anche lo studio di Guevara Sanz J, condotto su un campione di pazienti adulti con prescrizione di ega arterioso non urgente e con almeno una puntura arteriosa precedente, i soggetti sono stati randomizzati per il prelievo con ago calibro 25 oppure 22 Gauche. Ogni puntura è stata eseguita dallo stesso infermiere. Alle persone è stato chiesto di valutare il dolore con scala numerica e di compararlo a quello percepito nelle punture precedenti, è stata valutata inoltre la difficoltà tecnica del prelievo.12
In disaccordo con gli studi precedenti la ricerca di Patout M. condotta su un campione di 200 pazienti adulti con necessità di EGA non urgente, in un gruppo la procedura è stata eseguita con ago calibro 25 all’altro con ago calibro 23 Gauche, lo studio, condotto in doppio cieco, ha coinvolto infermieri con almeno tre anni di esperienza in pneumologia. Gli outcomes valutati sono stati il dolore con scala VAS-P e l’ansietà con scala VAS-A. Gli autori concludono che l’uso di un ago 23 G riduce il tempo di riempimento della siringa allungando l’intera procedura e non si associa a un incremento del dolore.15
Crioanalgesia
Alcuni studi13,16 hanno valutato la crioanalgesia quale tecnica anestetica precedente la puntura arteriosa emogasanalitica. La crioanalgesia è stata realizzata tramite l’utilizzo di 12 cubetti di ghiaccio posti in un sacchetto di plastica posizionato sulla sede di puntura senza compressione o massaggio. Il trial randomizzato e controllato di HaynesJ. analizza un campione di soggetti con prescrizione di emogasanalisi ambulatoriale, stratificato in pazienti alla prima esperienza di puntura e no. La crioterapia è stata mantenuta per tre minuti e al gruppo di controllo non è stato praticato nessun trattamento. Il dolore è stato misurato con scala 100-mm VAS. Dallo studio emerge che i pazienti pre-trattati con ghiaccio hanno riferito dolore di minore intensità rispetto ai soggetti appartenenti al gruppo di controllo, l’analisi stratificata mostra che il dolore è minore anche tra i soggetti alla loro prima puntura radiale, non emergono inoltre differenze sui successi al primo tentativo.16 In accordo con queste conclusioni anche lo studio di Bastami M,che ha valutato il dolore percepito post puntura su un campione di 66 soggetti ammessi al dipartimento di emergenza. I soggetti sono stati randomizzati in due gruppi. Al gruppo di intervento la crioterapia è stata effettuata applicando un ice-pack a livello dell’arteria radiale e mantenuto per 5 minuti con un bendaggio molle, al gruppo di controllo non è stato effettuato alcun intervento. Il dolore, riportato immediatamente al termine della procedura e 5 minuti dopo, risulta significativamente più basso nel gruppo di intervento, inoltre non si sono evidenziati effetti collaterali né difficoltà nella localizzazione dell’arteria.13 Degli studi precedenti è bene tenere in considerazione che entrambi presentano un campione esiguo e che sono stati condotti in setting molto specifici.
Farmaci anestetici
Lo studio di Micu E. analizza l’effetto delle pomate analgesiche sulla percezione del dolore. Gli autori di tale studio hanno indagato un campione di 103 soggetti indirizzati al laboratorio di funzionalità polmonare, il campione è stato suddiviso in tre gruppi: impacco di pomata lidocaina-prilocaina, gruppo placebo (pomata fredda), nessun trattamento, gli outcomes valutati sono stati il dolore e l’ansia. Dalla ricerca non emerge una riduzione del dolore nel gruppo di intervento.17 Per quanto riguarda l’uso dell’analgesia sottocutanea, nello studio di France J. i soggetti sono stati randomizzati in tre gruppi: lidocaina 2% 0,5 ml, cloruro di etile spray, nessuna analgesia. Sono stati valutati il dolore relativo alla puntura arteriosa e all’infiltrazione, il numero di tentativi e il tempo necessari a terminare la procedura con successo. Gli autori concludono che l’infiltrazione di lidocaina ha potere analgesico ma il dolore legato all’infiltrazione è simile a quello provocato dalla puntura arteriosa senza analgesia, si afferma inoltre che l’uso del cloruro di etile non è stato efficace nella riduzione del dolore.18 Lo studio randomizzato di Matheson L. confronta tre diversi trattamenti anestetici, infiltrazione con lidocaina 1%, lidocaina 1% in soluzione tampone, soluzione fisiologica, tutte le infiltrazioni hanno rispettato la stessa procedura con anestetico a temperatura ambiente. Al gruppo di controllo non è stata praticata alcuna analgesia. Il campione è composto da 40 pazienti con prescrizione di EGA non urgente. Il dolore è stato valutato dopo l’iniezione di anestetico e dopo la puntura radiale, gli autori concludono che la lidocaina 1% garantisce la maggior efficacia analgesica.19E’ bene tenere presente che entrambi gli studi sono stati condotti su campioni limitati.
CONCLUSIONI
Analizzando gli 8 articoli presi in considerazione, risulta evidente che la puntura arteriosa è una tecnica dolorosa, che può creare ansia al paziente e anche all’operatore sanitario che la esegue, per questo motivo, risulta importante stabilire l’efficacia di tecniche analgesiche per la gestione del dolore provocato da questa procedura.
Rispetto alle indagini valutate, è emersa una certa eterogeneità sia per quanto riguarda le tecniche analgesiche somministrate, sia per il contesto clinico in cui i pazienti sono stati sottoposti allo studio.
Dagli studi che hanno indagato la riduzione del calibro dell’ago come tecnica antidolorifica, si può concludere che ad un ago di calibro minore corrisponde anche minor dolore associato alla puntura, tuttavia, poiché il calibro minore può provocare emolisi del campione sanguigno, questo tipo di puntura non può essere raccomandato in pazienti che richiedono valutazione elettrolitica poiché il valore del potassio sierico può essere sfalsato, mentre può risultare utile in caso di punture ripetute o in caso di sola valutazione di pO2 e pCO2.
Per quanto riguarda l’utilizzo della crioanalgesia, i due studi analizzati concordano sull’efficacia di questa tecnica. Essa ha vari aspetti positivi, non è invasiva, non è farmacologica, ha brevi tempi d’azione ed è poco costosa. Ulteriori studi condotti su campioni più ampi potrebbero determinare il tempo necessario a ottenere l’effetto analgesico tenendo in considerazione la profondità in cui l’arteria radiale è posta e il rischio di provocare vasocostrizione rendendo più difficile la procedura. Le modalità di utilizzo dunque dovrebbero essere approfondite in relazione a queste variabili al fine di definirne la reale efficacia. Un ulteriore studio condotto da Garcia V.20 non incluso in questa revisione perché non sperimentale, ha valutato l’efficacia del cloruro di etile nella riduzione del dolore associato alle punture vascolari. Seppur con i limiti di uno studio osservazionale sembrerebbe che il cloruro di etile sia una buona terapia analgesica grazie alla sua rapidità d’azione, alla facilità di somministrazione e al suo basso costo. Queste conclusioni sono però discordanti da quelle dell’indagine di France J. E.18 che ne evidenzia la scarsa efficacia analgesica.
Le indagini relative alle terapie anestetiche farmacologiche hanno raggiunto risultati discordanti. L’iniezione sottocutanea di lidocaina riduce il dolore associato alla puntura arteriosa, ma il dolore dovuto all’infiltrazione risulta essere simile a quella della puntura arteriosa senza anestesia. È possibile concludere dunque che il beneficio apportato da questa terapia deve essere ancora dimostrato tuttavia, considerando che l’effetto anestetico non svanisce immediatamente, questo tipo di analgesia può essere utile nel caso si necessiti di eseguire più punture consecutive.
Ulteriori ricerche andrebbero condotte in questa direzione anche alla luce dei risultati di una revisione condotta da Hudson T. L.10 nella quale sono stati analizzati studi e raccomandazioni inerenti l’utilizzo delle infiltrazioni di lidocaina nella puntura arteriosa. Da questa ricerca è emerso che la somministrazione di lidocaina sottocutanea diminuisce significativamente il dolore associato a questa procedura e non interferisce con il successo di essa.
Per quanto riguarda l’applicazione di pomate anestetiche, ulteriori studi sarebbero necessari per valutare in modo più preciso il tempo di applicazione necessario ad anestetizzare l’arteria radiale, posta più in profondità rispetto al circolo venoso. I limiti principali degli studi condotti finora sono stati la grandezza limitata del campione e la mancanza di confronti con tecniche analgesiche non farmacologiche.
È possibile concludere dunque sottolineando l’importanza di una attenta valutazione della situazione clinica nella quale si trova l’assistito, solo una reale contestualizzazione permette all’infermiere di scegliere la tecnica analgesica più opportuna.
Non provocare dolore, se non necessario, è un dovere di ogni infermiere che rispetta i diritti dell’individuo e aumenta la compliance del paziente. La necessità di somministrare anestesia locale prima della puntura arteriosa è rafforzata da alcune linee guida, quali quella della British Thoracic Society and the Association of Respiratory Technicians and Physiologists21. Risulta quindi importante approfondire la ricerca e la conoscenza infermieristica su questo tema, facendo emergere le migliori tecniche per la riduzione del dolore associato alla puntura arteriosa e ampliandone l’utilizzo nella pratica clinica.
BIBLIOGRAFIA
- L, Brugnolli A. Trattato di cure infermieristiche. 2ndaedizione.Idelson Gnocchi Napoli 2104.
- Lynn P, Manuale di tecniche e procedure infermieristiche di Taylor. Seconda edizione. Piccin Padova 2013.
- Merskey H, Bogduk N. Classification of chronic pain. 2nd edition. International association for the study of pain (IASP), 1994
- McCaffery M and Pasero C. Pain: Clinical manual. 2nd edition. 1999
- American Pain Society. Principles of analgesic use in the treatment of acute pain and chronic cancer pain. 5th edition. 2003
- Puntillo K, Neighbor M, O’Neil N, Nixon R. Accuracy of emergency nurses in assessment of patients’ pain. Pain management nursing. 2004; 171-175
- Di Giulio P. Puntura arteriosa. Evidence Based Nursing. 2012; 56–61.
- Kohonen M, Teerenhovi O. Is the Allen test reliable enough? European Journal of Cardio-thoracicSurgery. 2007; 902-905
- Sebastiani S, Di Giulio P. L’analgesia per le pratiche dolorose nelle terapie intensive. Atti XIX. Congresso Nazionale Aniarti. 2000
- Valero Marco A V, Martinez Castillo C, Marcià Soler L. Anestesia local en la punciòn arterial: actitudes y conocimientos de enfermerìa. Archivos de Bronconeumologia.2008; 360-363
- Riley JL, Robinson ME, Wise EA, Myers CD, Fillingim RB. Sex differences in the perception of noxious experimental stimuli: a meta-analysis. Pain 1998; 74: 181-7
- Hudson T L, Dukes S F, Reilly K. Use of local anesthesia for arterial punctures. American Journal of Critical Care. 2006; 595-599
- Mc Swain S D. Is there an easy, effective, efficient, and inexpensive technique to reduce pain of arterial punctures? Respiratory Care. 2015; 141-142
- Guevara Sanz J, Requena Castillo D. Effectiveness of arterial puncture with fine needle. Revista Rol. De enfermerìa. 2011; 838-842
- Bastami M, Azadi A, Mayel M. The use of ice pack for pain associated with arterial punctures. Journal of Clinical and Diagnostic Research. 2015; 7-9
- Ibrahim I, Yau Y W, Ong L, Chan Y H, Kuan W S. Arterial puncture using insulin needle is less painful than with standard needle; a randomized crossover study. Academic Emergency Medicine. 2015; 315-320
- Patout M, Lamia B, Lhuiler E, Molano L-C, Viacroze C, Benhamou D, Muir J-F, Cuvelier A. A randomized controlled trial on the effect of needle gauge on the pain and anxiety experienced during radial arterial puncture. 2015; 1-10
- Haynes J M. Randomized controlled trial of Cryoanalgesia (icebag) to reduce pain associated with arterial puncture. Respiratory Care. 2015; 1-5
- Micu E, Guillot C, Badier M, Delpierre S, Règis J-M, Roussel P. Pain induced by radial artery puncture is not reduced by lidocaine-prilocaine patch. Respiratory Medicine Extra. 2006; 52-53
- France J E, Beech F J M, Jakeman N, Benger J R. Anaesthesia for arterial puncture in the emergency department: a randomized trial of subcutaneous lidocaine, ethylchloride or nothing. European Journal of Emergency Medicine. 2008; 218-220
- Matheson L, Stephenson M, Huber B. Reducing pain associated with arterial punctures for blood gas analysis. Pain management nursing. 2014; 619-624
- Garcìa-Velasco Sànchez S. Ethyl Chloride. Revista Rol. De enfermerìa. 2010; 664-668
- Guidelines for the measurement of respiratory function: recommendations of the British Thoracic Society and the Association of Respiratory Technicians and Physiologists. Respiratory Medicine. 1994; 165-194
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Indagine osservazionale prospettica per la rilevazione del nursing workload in una unità di cure intensive pediatriche
A. D’Auria1, G. Gargiulo1, M. Perrone1, A. Lanzuise2, T. Rea3, C. Carbone4
1.AOU Federico II, Napoli
2.P.O.S. Maria della Pietà
3.Università degli Studi di Napoli Federico II, Napoli
4.A.O.R.N. Santobono Pausilipon, Napoli
DOI: 10.32549/OPI-NSC-9
Cita questo articolo
Abstract
Introduzione: La determinazione dello staffing infermieristico rappresenta un problema per i manager in tutti i setting assistenziali. In più, è ampiamente dimostrata l’associazione tra uno staffing infermieristico ridotto ed incremento della frequenza di outcomes negativi sui pazienti. Una corretta valutazione del carico e della complessità assistenziale consentirebbe una giusta collocazione delle risorse ed erogazione di cure più efficienti. In area critica pediatrica, la notevole instabilità dei pazienti ricoverati, rappresenta la principale sfida alla corretta razionalizzazione delle risorse. Lo scopo dell’indagine è stato di descrivere il nursing workload in una Unità Operativa di Rianimazione Pediatrica utilizzando il Nursing Activity Score adattato.
Metodo: Studio osservazionale prospettico monocentrico con campionamento di convenienza non probabilistico condotto dall’1° settembre al 31 ottobre 2015. Per la rilevazione delle informazioni è stato utilizzato il “Nursing Activities Score” (NAS). Per ogni giorno di osservazione è stata calcolata la media del NAS dei pazienti ricoverati e per ciascuna media è stato calcolato il numero di unità infermieristiche necessarie in turno utilizzando la formula: (NAS/100) * N (numero dei posti letto occupati quotidianamente).
Risultati: sono stati calcolati indicatori di efficacia ed efficienza quali la degenza media, il tasso di occupazione, l’indice di rotazione dei posti letto e l’intervallo di turn-over, rispettivamente pari a 8.09, 56.42%, 0.23 e 6.25. Lo score ha permesso di valutare la variazione del nursing workload in relazione alla diagnosi di ingresso. Circa il 25% dei pazienti ha determinato un carico assistenziale “alto”, un quinto dei pazienti una “bassa” complessità assistenziale mentre il 4% – che ha incluso anche i decessi – è riconducibile alla categoria di complessità “molto alta”.
Conclusioni: Un’assistenza sanitaria di qualità non può prescindere da una corretta allocazione del personale. La corretta determinazione dello staffing infermieristico permette l’erogazione di cure efficaci ed efficienti. L’area pediatrica è tutt’oggi priva di strumenti specifici validati. Individuare ed implementare l’utilizzo di strumenti in grado di determinare correttamente ilo staffing può influenzare scelte economiche senza mettere a rischio la qualità delle cure.
Keywords: paziente pediatrico acuto, nursing workload, complessità assistenziale
Perspective observational survey for the detection of nursing workload in a paediatric intensive care unit
Abstract
Introduction: Determination of nursing staffing is a problem for managers in all care settings. In addition, the association between reduced nursing staffing and increased frequency of negative patient outcomes is widely demonstrated. A correct assessment of the load and the complexity of the assistance would allow a proper allocation of resources and provision of more efficient treatments. In the paediatric critical area, the remarkable instability of hospitalised patients represents the main challenge to the correct rationalisation of resources. The purpose of the survey was to describe the nursing workload in a Pediatric Resuscitation Unit using the adapted Nursing Activity Score.
Method: Monocentric prospective observational study with non-probability convenience sampling conducted from 1 September to 31 October 2015. For the detection of information, the "Nursing Activities Score" (NAS) was used. For each observation day, the median of the hospitalised patients was calculated and for each average the number of nursing units needed in turn was calculated using the formula: (NAS/100) * N (number of beds occupied daily).
Results: indicators of effectiveness and efficiency were calculated, such as the average hospitalisation, the employment rate, the bed rotation index and the turn-over interval, respectively equal to 8.09, 56.42%, 0.23 and 6.25. The score allowed to evaluate the variation of the nursing workload in relation to the entry diagnosis. Approximately 25% of the patients determined a "high" care load, a fifth of the patients a "low" care complexity while 4% - which also included the deaths - is attributable to the "very high" complexity category.
Conclusions: Quality health care cannot be separated from correct allocation of personnel. The correct determination of nursing staffing allows the provision of effective and efficient treatments. The paediatric area is still without specific validation tools. Identifying and implementing the use of tools that can correctly determine staffing can influence economic choices without compromising quality of care.
Key words: acute paediatric patient, nursing workload, care complexity
Introduzione
La carenza del personale infermieristico rappresenta una notevole sfida per i sistemi sanitari nel mondo; numerosi sono gli sforzi in atto a contrastare questa grave e rischiosa condizione1. Da un lato vi è l’aumento dei costi dei servizi sanitari, dall’altro, la ricerca costante di un’efficienza che possa consentire il miglioramento dei servizi offerti. Lo staffing infermieristico è da sempre sotto i riflettori dei manager; è dimostrata, inoltre, l’associazione tra uno staffing infermieristico ridotto ed un aumento di outcomes negativi sui pazienti quali aumento delle infezioni correlate alle pratiche assistenziali 2,3, maggiori complicanze post operatorie, un aumento dei giorni di degenza con relativo aumento dei costi4,5 ed un netto aumento della mortalità 6,7. In particolare da uno studio retrospettivo condotto in Europa in 9 dei 12 paesi coinvolti, RN4CAST, è emerso che per ogni paziente in più gestito da un infermiere, il rischio di mortalità a 30 giorni dalla dimissione, aumenta del 7% 8. Tuttavia uno staffing infermieristico sovrastimato determina un aumento ingiustificato dei costi che non si correla necessariamente con un miglioramento degli esiti positivi delle cure. La complessità assistenziale ed il carico di lavoro infermieristico sono ormai alla base della corretta pianificazione ed erogazione delle cure, in particolar modo nelle Terapie Intensive Pediatriche9. Il carico di lavoro infermieristico (nursing workload) è costituito dal tempo impiegato dagli infermieri nello svolgimento delle attività delle quali sono responsabili, direttamente ed indirettamente, connesse alla cura dei pazienti. Intuibile come tali attività dipendano oltre che dalle condizioni dei degenti, anche dalla struttura, dai processi assistenziali adottati, dalla natura della stessa équipe assistenziale10. Una corretta valutazione di tale carico permetterebbe una giusta collocazione delle risorse umane, e certezza di cure più efficienti11. In tali setting, la notevole instabilità dei pazienti ricoverati, rappresenta la principale sfida alla corretta razionalizzazione delle risorse infermieristiche12. Pertanto è sembrato interessante valutare il nursing workload nell’Unità Operativa di Rianimazione Pediatrica dell’A.O.R.N. Santobono Pausilipon di Napoli.
Materiale e Metodi
Studio osservazionale prospettico monocentrico con campionamento di convenienza non probabilistico. Sono stati inclusi tutti i pazienti ricoverati dall’1° settembre al 31 ottobre 2015. Per la rilevazione delle informazioni è stato individuato dalla letteratura il “Nursing Activities Score” (NAS) 13 quale strumento più appropriato rispetto allo scopo ed allo specifico setting assistenziale dell’indagine14,15,16. Per la valutazione del carico di lavoro è stato considerato il peso assistenziale di ogni unità-letto occupata per ciascun paziente che fosse stato in reparto per almeno 8 ore.
La raccolta dei dati è stata effettuata alle ore 9:00 del mattino rilevando le attività assistenziali infermieristiche erogate in modo retrospettivo nelle 24 ore precedenti, così come indicato nelle istruzioni di utilizzo del NAS 13. Per una maggiore precisione nell’identificazione della tipologia delle prestazioni infermieristiche erogate, alcuni item sono stati adattati 17, dopo incontri con il coordinatore infermieristico ed i membri dell’équipe infermieristica al fine di assicurare che il contenuto di ogni item fosse chiaro, fornisse una descrizione univoca e riducesse al minimo errori di interpretazione. Al fine di consentire una maggiore familiarità con l’utilizzo del NAS, lo stesso è stato pretestato su 8 pazienti, poi esclusi dall’indagine. Per ogni giorno di osservazione è stata calcolata la media del NAS dei pazienti ricoverati e per ciascuna media è stato calcolato il numero di unità infermieristiche necessarie in turno utilizzando la formula: (NAS/100) * N (numero dei posti letto occupati quotidianamente)18. Tale dato è stato poi confrontato con il numero degli infermieri presenti in media per ogni turno nell’arco delle 24 ore. Il valore ottenuto indica di quanti pazienti, cui offrire assistenza diretta, è responsabile l’operatore. Inoltre, considerando ciascun punto dello score corrisponde a 14.4 minuti, è stato possibile calcolare i minuti di assistenza partendo dal punteggio medio giornaliero. Lo score NAS e quello adattato all’U.O. di Rianimazione Pediatrica sono di seguito riportati per permettere un confronto e una facile individuazione delle modifiche apportate (NAS-RIA) (tabella 1). È stata richiesta e ottenuta l’autorizzazione alla conduzione dell’indagine dalla Direzione Generale ed Infermieristica. Il questionario è stato fornito in formato cartaceo ed elettronico, tramite l’elaborazione sulla piattaforma Google Drive di Google Inc.©. I dati sono stati raccolti sulla suddetta piattaforma e analizzati tramite Microsoft Excel©.
Risultati
L’indagine è stata condotta per 61 giorni consecutivi, 1° settembre-31 ottobre 2015. Sono state registrate 415 rilevazioni su 51 pazienti ricoverati nell’U.O. durante tale periodo. La maggioranza del campione è di sesso maschile, con un’età maggiormente compresa al di sotto dei 7 anni. Le principali diagnosi di ingresso all’U.O. di Terapia Intensiva riguardano insufficienza respiratoria e degenza post operatoria di chirurgia specialistica (tabella 2).
Per la totalità del periodo di osservazione sono stati calcolati alcuni indicatori di efficacia ed efficienza quali la degenza media, il tasso di occupazione, l’indice di rotazione dei posti letto e l’intervallo di turn-over, rispettivamente pari a 8.09, 56.42%, 0.23 e 6.25. Lo score del NAS ottenuto è stato utilizzato per il calcolo del carico di lavoro. Quest’ultimo risulta lievemente differente nei due mesi osservati: la complessità assistenziale presentata dai pazienti ricoverati nel mese di settembre è minore rispetto a quella del mese di ottobre, anche in ragione del numero di ricoveri maggiore (27 vs 20) (tabella 3).
I risultati del carico di lavoro quotidiano secondo NAS-RIA (media giornaliera), gli infermieri in turno nelle 24 ore, gli infermieri necessari secondo lo score, i minuti di assistenza calcolati e il rapporto infermieri/pazienti, sia reale che necessario, sono sintetizzati in tabelle per i due mesi di osservazione (tabella 5; tabella 6).
Lo score ottenuto da ciascun paziente ha permesso di valutare la variazione del nursing workload in relazione alla diagnosi di ingresso. In particolare, suddividendo il campione in percorsi di area medica e chirurgica (inclusi post-operatori e politrauma), è stata stimata la relazione esistente tra complessità assistenziale e giorni di degenza. I risultati circa il peso assistenziale di ciascun paziente sono stati analizzati e suddivisi per classi di complessità per rendere più comprensibili le rilevazioni, come già effettuato in precedenti studi19. La classificazione della complessità cui si è deciso far riferimento è la seguente:
- punteggio NAS tra 0-50: bassa
- punteggio NAS tra 51-75: media
- punteggio NAS tra 76-100: alta
- punteggio NAS >100: molto alta
I risultati dell’indagine (figura.1) mostrano che poco più della metà dei pazienti ha richiesto prestazioni infermieristiche mediamente complesse; circa il 25% ha determinato un carico assistenziale “alto” rispetto ad un quinto dei pazienti che ha, invece, presentato una “bassa” complessità assistenziale; il restante 4% – che ha incluso anche i decessi – è riconducibile alla categoria di complessità “molto alta”.






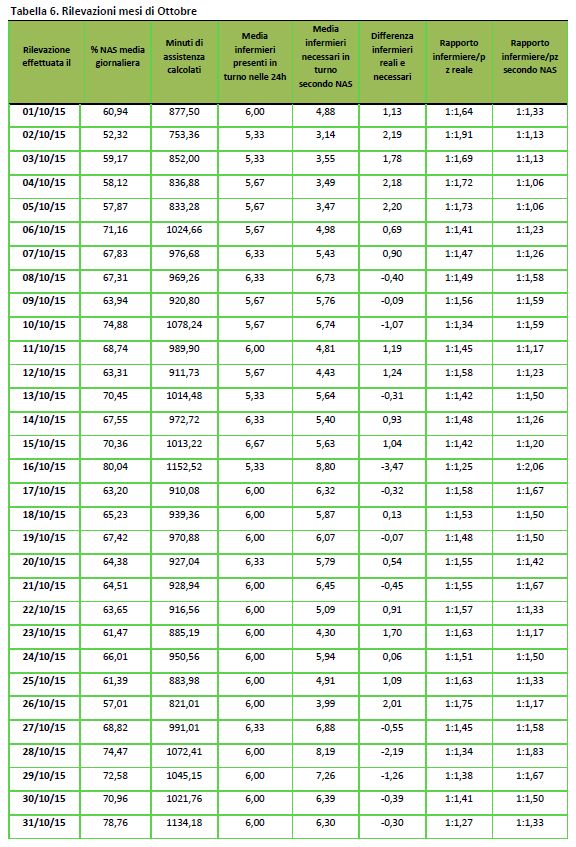


Discussione
In ambito intensivo pediatrico non sono numerosi gli studi condotti sulla quantificazione del carico di lavoro infermieristico, soprattutto per l’assenza di score appropriati ad indagare tale ambito. Pertanto, oltre lo scopo principale di misurare il nursing workload, si è considerato anche la valutazione della fattibilità applicativa dello score adattato all’U.O. di Rianimazione Pediatrica. I valori medi mensili (65.93 e 66.91), sebbene facciano riferimento a un limitato numero di rilevazioni, sono lievemente più alti rispetto ad altri studi condotti in ambito intensivo pediatrico dove i valori si attestano tra il 55.6715 e il 57.017; mentre risultano eguali o lievemente più bassi se confrontati con unità intensive dell’adulto18. Questo dato è da collegare probabilmente alla presenza, durante il periodo di osservazione, di pazienti (tra cui 4 deceduti) con alta instabilità clinica-assistenziale e condizioni di salute precarie.
L’utilizzo dello score ha permesso di evidenziare, nonostante tutti i limiti attribuibili alla limitatezza del periodo di osservazione, che il personale infermieristico è sufficiente a ricoprire le necessità assistenziali dei pazienti ricoverati, al netto delle oscillazioni nei due mesi esaminati. Nello specifico il mese di settembre, in cui sono stati compilati 157 questionari (a dimostrazione dello scarso numero di pazienti presenti nell’U.O.), non ha registrato un carico di lavoro elevato e gli infermieri sono riusciti a gestire efficacemente i pazienti loro affidati, risultando anche in sovrannumero rispetto alle reali necessità. Durante il mese di ottobre sono stati raccolti 258 rilevazioni in parte riconducibili a pazienti altamente critici e che hanno espresso un elevato bisogno assistenziale, pertanto gli infermieri in turno non sono stati sempre sufficienti. È stato così possibile stimare la differenza tra numero di unità infermieristiche reali e necessarie, tenendo presente che tale discriminante ha ripercussioni importanti sull’outcome dei pazienti ricoverati: un organico infermieristico sottodimensionato contribuisce, infatti, all’aumento delle infezioni nel paziente critico, all’aumento del rischio di sviluppo di lesioni da pressione, all’aumento di eventi avversi, degli stati di shock e degli arresti cardiaci20. La differenza tra il numero di unità infermieristiche presenti e quelle necessarie è in media +0.37 nel mese di settembre e +0.04 in ottobre: tale dato evidenzia, pertanto, che lo staffing infermieristico è adeguato al carico di lavoro e che le unità infermieristiche in turno riescono a fronteggiare le necessità assistenziali dei propri pazienti. Per analizzare il rapporto infermiere/paziente si sono utilizzati valori di riferimento noti al personale infermieristico: mentre alcuni suggerimenti riportano un rapporto 1:1 in terapia intensiva e 1:2 in sub-intensiva21, altri propongono un rapporto che varia in base alla complessità presentata – da 2:1 a 1.5:1, da 1:1 a 1:2 – in ambito intensivo pediatrico22. La differenza sembrerebbe giustificata dalle differenti caratteristiche presentate da ciascun paziente. Il calcolo di tale rapporto, pertanto, non può ridursi esclusivamente a un’operazione numerica, ma deve tener conto di ulteriori criteri quali la formazione e le skills infermieristiche e, ovviamente, la complessità assistenziale del paziente.
Nello specifico, nell’U.O. osservata il rapporto infermiere/paziente reale è in media 1:1 per il mese di settembre e di 1:1.4 per ottobre, laddove il rapporto stimato secondo il punteggio NAS è di 1:1.5 per entrambi i mesi: questo risultato dimostra che il centro di Rianimazione Pediatrica non solo risponde adeguatamente alle necessità di cura secondo NAS, ma è in linea anche con i valori presenti in letteratura. Lo score relativo alla complessità è correlato alla diagnosi d’ingresso del paziente e ad eventi acuti quali shock anafilattico, sindrome da annegamento, chetoacidosi diabetica – con punteggio NAS rispettivamente del 152.75, 92.5 e 90.0 -, che hanno comportato un aumento quantitativo e qualitativo delle prestazioni da erogare. I punteggi medi ottenuti sono in parte distorti dal periodo di degenza ridotto nel caso dei pazienti post-operatori che, ricoverati dopo l’intervento e dimessi il giorno seguente in assenza di complicanze, presentavano bisogni assistenziali maggiori in prima giornata per monitoraggi intensivi. Lo score dei pazienti le cui condizioni cliniche erano gravemente compromesse e che, pertanto, necessitavano di un costante monitoraggio e interventi più mirati ed aggressivi, è risultato più elevato. Dai risultati dell’indagine emerge come la classificazione dei pazienti per complessità assistenziale permetterebbe di ridistribuire le unità infermieristiche in base all’intensità di cura necessarie in camere di bassa, media e alta intensità: è indubbio che tale riorganizzazione garantirebbe una più razionale allocazione del personale, al quale si consentirebbe di gestire in maniera più efficiente le proprie risorse e, conseguentemente, le richieste da assolvere.
I limiti dell’indagine sono rappresentati dalla ristretta casistica, cui si è fatto riferimento, pertanto si rendono necessarie ulteriori indagini ed una campione di Unità Operative incluse più numeroso. Le modifiche apportate allo strumento, affinché si adattasse meglio al contesto, potrebbero non rispondere alle esigenze di un’altra realtà operativa. Un ulteriore limite è rappresentato dalla difficoltà della tipologia di rilevazione, retrospettiva di 24 ore, rispetto ad una più conveniente rilevazione a fine turno.
Conclusioni
Nelle unità di terapia intensiva l’adeguata allocazione del personale infermieristico è essenziale per garantire un’assistenza sanitaria di qualità per rispondere alle richieste dei pazienti, aumentandone la sicurezza e, allo stesso tempo, riducendone i rischi dovuti a cure inadeguate. A tal fine l’utilizzo di strumenti di valutazione dei carichi assistenziali si propone quale approccio fondamentale per stimare lo staffing infermieristico di un’unità di cure intensive: se in passato questi strumenti prevedevano la valutazione delle prestazioni infermieristiche in rapporto alla gravità clinica, ad oggi considerano un più ampio numero di variabili maggiormente nursing-specifiche, attribuendovi un peso in relazione al tempo impiegato per effettuare le preposte attività. La quantificazione dei minuti assistenziali permette, infatti, di riorganizzare l’attività infermieristica, modulando le risorse umane per turno in relazione al case-mix dei pazienti, che siano adulti o pediatrici. L’indagine ha mostrato che strumenti come il NAS – ideati per la rilevazione del carico assistenziale dei pazienti adulti in terapie intensive – possono essere applicati anche ad unità intensive pediatriche – una volta apportatevi le necessarie modifiche per gli specifici servizi forniti da ciascuna realtà – per ricavare una più completa, eppure sintetica, documentazione infermieristica. Il monitoraggio quotidiano della complessità assistenziale dei piccoli pazienti non solo permetterebbe uno scrupoloso controllo del livello di performance del personale in relazione alla gravità delle persone assistite (stimolando inevitabilmente lo sviluppo di una più consapevole identità professionale e promuovendo un confronto solidale e formativo), ma rappresenterebbe anche una valida guida per i responsabili infermieristici per il governo delle risorse umane. Rilevata, tuttavia, la scarsità di studi effettuati in unità intensive pediatriche, si auspica un maggiore e più coordinato interesse della comunità scientifica, anche con il coinvolgimento di un numero maggiore di organizzazioni coinvolte in studi multicentrici, che permetta di validare le metodiche in esame (proponendone una più ampia verifica delle criticità) al fine di estenderle diffusamente in un nuovo contesto sanitario attento al valore della complessità.
Bibliografia
- Oulton JA (2006) The global nursing shortage: an overview of issues and actions. Policy PoliticsNursPract 7:34S–39S;
- Hugonnet S, Harbarth S, Sax H, Duncan RA, Pittet D (2004) Nursing resources: a major determinant of nosocomial infection? CurrOpinInfectDis 17:329–333;
- Halwani M, Solaymani-Dodaran M, Grundmann H, Coupland C, Slack R (2006) Cross-transmission of nosocomial pathogens in an adult intensive care unit: incidence and risk factors. J HospInfect 63:39–46;
- Amaravadi RK, Dimick JB, Pronovost PJ, Lipsett PA (2000) ICU nurse-topatient ratio is associated with complications and resource use after esophagectomy. Intensive Care Med 26:1857–1862;
- Dimick JB, Swoboda SM, Pronovost PJ, Lipsett PA (2001) Effect of nurseto- patient ratio in the intensive care unit on pulmonary complications and resource use after hepatectomy. Am J Crit Care 10:376–382;
- Cho SH, Yun SC (2009) Bed-to-nurse ratios, provision of basic nursing care, and in-hospital and 30-day mortality among acute stroke patients admitted to an intensive care unit: cross-sectional analysis of survey and administrative data. Int J NursStud 46:1092–1101;
- Tarnow-Mordi WO, Hau C, Warden A, Shearer AJ (2000) Hospital mortality in relation to staff workload: a 4-year study in an adult intensive-care unit. Lancet 356:185–189;
- Aiken LH, Sloane DM, Bruyneel L, Van den Heede K, Griffiths P, Busse R, for the RN4CAST consortium (2014) Nurse staffing and education and hospital mortality in nine European countries: a retrospective observational study. Lancet, 383(9931), 1824–1830;
- Padilha KG, de Sousa RM, Garcia PC, Bento ST, Finardi EM, Hatarashi RH (2010) Nursing workload and staff allocation in an intensive care unit: a pilot study according to Nursing Activities Score (NAS). Intensive Crit Care Nurs.;26(2):108-13;
- Queijo AF, Padilha KG(2009)Nursing Activities Score (NAS): adaptação transcultural e validação para a língua portuguesa. Rev Esc Enferm USP.; 43(Esp):1018-25;
- Altafin JA, Grion CM, Tanita MT, Festti J, Cardoso LT, Veiga CF, Kamiji D, Barbosa ÁR, Matsubara CC, Lara AB, Lopes CC, Blum D, Matsuo T (2014) Nursing Activities Score and workload in the intensive care unit of a university hospital. Rev Bras TerIntensiva.Jul-Sep;26(3):292-8;
- Trindade LL, Coelho A, Pires de Pires S, ED (2013) Revisão da produção teórica latino-americana sobrecargas de trabalho. EnfermGlobal.;29:373-82;
- Miranda DR, Nap A, De Rijk W, Schaufeli W, Iapichino G (2003) Nursing activities score. Crit Care Med; 31: 374-82;
- Nunes BK, Toma E. Assessment of a neonatal unit nursing staff: Application of the Nursing Activities Score. Latino-Am. Enfermagem 2013 Jan.-Feb.;21(1):348-55;
- Campagner AO, Garcia PC, Piva JP. Use of scores to calculate the nursing workload in a pediatric intensive care unit. RevBras Ter Intensiva. 2014;26(1):36-43;
- Freya B, Hossleb JP, Sigristb MS, Cannizzaro V. Measurement of resident workload in paediatric intensive care. 2013;143:w13844;
- Debergh DP, Myny D, Van Herzeele I, Van Maele G, Miranda DR, Colardyn F. Measuring the nursing workload per shift in the ICU. European Journal of Intensive Care Medicine. August 2012;
- Lucchini A, Chinello V, Lollo V et al. The implementation of NEMS and NAS systems to assess the nursing staffing levels in a polyvalent intensive care unit. Assistenza Infermieristica e Ricerca 2008; 27 (1): 18-26;
- Mattiussi E. studio osservazionale prospettico per la valutazione dei carichi assistenziali in terapia intensiva, attraverso l’utilizzo del “Nursing Activity Score”: dati preliminari. Relazione di fine Master in Evidence Based Practice e Metodologia della Ricerca Clinico Assistenziale. Bologna – 19 Ottobre 2011;
- InoueI KI, MatsudaII LM. Sizing the nursing staff in an Intensive Care Unit for adults. Acta Paulista de Enfermagem 2010; 23(3):379-84.117;
- William G. Nursing workforce standards and planning in Australian intensive care units. Connect 2004; 13(2): art 3;
- Società Italiana di Scienze Infermieristiche Pediatriche. Nuovi standard RCN sulle dotazioni organiche infermieristiche in pediatria. Gli Infermieri dei Bambini. Gennaio 2011, n°59
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
La qualita’ dell’assistenza infermieristica in cure palliative: uno studio osservazionale.
Miele Graziana1 & Pentella Giovanna1
- Ospedale Fatebenefratelli – Napoli
DOI: 10.32549/OPI-NSC-8
Cita questo articolo
Abstract
Introduzione: In ambito palliativo, la soddisfazione dei pazienti insieme al raggiungimento di una buona qualità di vita è considerato un importante indicatore di esito e di processo dell’assistenza. Infatti, il grado di soddisfazione dei servizi di Cure Palliative viene considerato un importante outcome da investigare soprattutto ad assistenza conclusa (3) in quanto è valutabile solo dopo il decesso del paziente attraverso la comprensione di quanto il familiare sia rimasto soddisfatto dell’assistenza prestata al suo caro. Lo studio osservazionale ha l’obiettivo di valutare la soddisfazione relativa all’assistenza ricevuta nel centro di Cure Palliative Antea attraverso la somministrazione del FAMCARE2, a un campione di familiari, a un mese dalla morte del proprio caro, in modo da poter avere un riscontro dell’assistenza fornita e cercare di capire quali aspetti dell’assistenza è possibile migliorare.
Materiali e metodi: È stata effettuata una revisione della letteratura utilizzando il quadro teorico dell’EBN al fine di individuare ed analizzare gli strumenti esistenti in letteratura finalizzati a valutare quanto il familiare sia rimasto soddisfatto dell’assistenza prestata al proprio congiunto, poiché in cure palliative sono proprio i familiari a vivere gli effetti della malattia dei loro cari. La revisione è stata effettuata utilizzando le banche dati Pubmed e Chinal con l’utilizzo delle seguenti parole chiave: Satisfaction, palliative care, caregiver, questionnaire, family e utilizzando gli operatori boleani “and” e “or”. Dalla revisione sono emersi una serie di strumenti validati con diverse caratteristiche psicometriche per valutare la soddisfazione in Cure Palliative. È emerso che la scala più utilizzata per valutare la soddisfazione dei familiari dei pazienti in Cure Palliative è il FamCare che, considerati i notevoli sviluppi degli ultimi anni delle Cure Palliative, ha subito diversi aggiustamenti scaturiti infine nella versione definitiva del FamCare2. Lo studio osservazionale retrospettivo è stato condotto da Settembre 2013 a Settembre 2014 prendendo in considerazione un campione di 390 familiari di pazienti assistiti e deceduti nel centro di cure palliative ANTEA ai quali è stato inviato il questionario modificato FAMCARE2.
Risultati: Dei 390 familiari contattati a cui è stato inviato il questionario, hanno risposto un totale di 150 persone. Il 76 % del campione preso in esame, considera positivo il modo in cui l’équipe di cure palliative ha rispettato la dignità del paziente e il 71% è rimasto soddisfatto per la disponibilità mostrata dall’equipe nei confronti della famiglia. Nonostante questi aspetti d’eccellenza, dal questionario è emerso che alcuni familiari non sono rimasti soddisfatti per il 46% riguardo le informazioni loro fornite circa gli effetti collaterali dei trattamenti e per il 56% circa l’assistenza quotidiana fornita al proprio caro.
Conclusioni: I risultati ottenuti sono conformi a quelli della letteratura, sottolineando che l’approccio multidisciplinare al malato terminale rappresenta la strategia più efficace per rispondere alle sue complesse esigenze e per garantirgli la migliore qualità di vita possibile.
Parole chiave: cancro, cure palliative, soddisfazione famiglia, qualità della vita, strumenti di validazione
The quality of nursing care in palliative care: an observational study.
Abstract
Introduction: In palliative care, patient satisfaction along with achieving a good quality of life is considered an important indicator of care outcome and process. In fact, the degree of satisfaction of Palliative Care services is considered an important outcome to be investigated above all after assistance (3) as it can only be assessed after the patient's death by an understanding of how much the family has been satisfied with the assistance given to their loved one.
The observational study aims to assess the satisfaction with the assistance received in the Antea Palliative Care centre through the administration of FAMCARE2, to a sample of family members, one month after the death of their loved one, in order to be able to receive feedback regarding the assistance provided and try to understand which aspects of assistance can be improved.
Materials and methods: A literature review was carried out using the theoretical framework of the EBN in order to identify and analyse the existing tools in the literature aimed at assessing to what extent the family has been satisfied with the assistance given to the relative, as in palliative care family members are the ones who have to experience the effects of their loved ones' illness.
The review was carried out using the Pubmed and Chinal databases using the following keywords: Satisfaction, palliative care, caregiver, questionnaire, family and using the "and" and "or" bolean operators. The review revealed a number of validation tools with different psychometric characteristics to assess satisfaction in Palliative Care.
It has emerged that the most often used scale to evaluate the satisfaction of the families of patients in Palliative Care is FamCare, which, considering the remarkable developments of the last years of Palliative Care, has undergone several adjustments that has finally resulted in the definitive version of FamCare2. The retrospective observational study was conducted from September 2013 to September 2014 taking into consideration a sample of 390 relatives of patients who were assisted and died in the ANTEA palliative care centre to which the modified FAMCARE2 questionnaire was sent.
Results: Of the 390 relatives contacted to whom the questionnaire was sent, a total of 150 people responded. 76% of the sample examined considered the way in which the palliative care team respected the dignity of the patient to be positive and 71% were satisfied about the availability shown by the team towards the family. Despite these aspects of excellence, the questionnaire showed that some family members were not satisfied, with 46% not satisfied with the information provided to them about treatment side effects and about 56% not satisfied with the daily assistance given to their loved one
Conclusions: The results obtained conform to those of the literature, underlining that the multidisciplinary approach to the terminally ill is the most effective strategy to respond to their complex needs and to guarantee the best possible quality of life.
Keywords: cancer, palliative care, family satisfaction, quality of life, validation tools
Introduzione
Le persone malate, ormai, non sono più estranee ai processi di assistenza e sono dunque in grado di giudicare cosa sta loro accadendo. (4) Per tale motivo il paziente è al centro del processo decisionale. Allo stesso modo, la soddisfazione del paziente viene sempre di più considerata come un elemento importante, utile per valutare la qualità delle cure offerte. (2)
Secondo Donabedian, medico e fondatore dello studio della qualità nella sanità, nonché noto come il creatore del “The Donabedian model of care”, la soddisfazione è di fondamentale importanza per misurare la qualità delle cure in quanto ci fornisce informazioni sulla capacità dell’operatore di rispondere alle aspettative e ai valori del malato. (1) Il modello di Donabedian è rappresentato da una catena di tre scatole rappresentanti struttura, processo e risultato collegati da frecce direzionali in questo ordine. “The Donabedian Model of Care”(Fig.1), in cui l’esito contiene tutti gli effetti dell’assistenza sanitaria sui pazienti o popolazioni comprese le modifiche allo stato di salute, i comportamenti, nonché la soddisfazione del paziente e la salute legati alla qualità della vita. Infatti, il grado di soddisfazione dei servizi di Cure Palliative viene considerato un importante outcome da investigare soprattutto ad assistenza conclusa in quanto è valutabile solo dopo il decesso del paziente attraverso la comprensione di quanto il familiare sia rimasto soddisfatto dell’assistenza prestata al suo caro. (5)
Obiettivo dello studio
L’obiettivo dello studio è stato quello di approfondire le dimensioni dell’assistenza che possono concorrere al raggiungimento di risultati assistenziali ottimali in setting di cure palliative descrivendo la qualità di un servizio attraverso la valutazione della soddisfazione riguardo l’assistenza ricevuta da parte dei familiari di pazienti deceduti in un servizio di cure palliative. (6)
Materiali e metodi
Lo studio osservazionale retrospettivo ha utilizzato la versione definitiva del FamCare2 (Fig.2) scaturito da diversi aggiustamenti dal FamCare selezionato dai 23 su 129 articoli reperiti attraverso i database CINAHL e PubMED in quanto risulta essere la scala più utilizzata per valutare la soddisfazione dei familiari dei pazienti in Cure Palliative. Attualmente esistono due principali scale: il FamCare composto da 20 item e il FamCare2 composto da 17 item suddivisi a loro volta nella versione per il paziente e nella versione per il familiare. Il questionario FamCare2 utilizzato è caratterizzato da una prima parte contenente 17 item a domande chiuse i quali prevedono risposte relative alla soddisfazione dell’assistenza quali: molto soddisfatto (MS), soddisfatto (S), non soddisfatto (NS), poco soddisfatto (PS), insoddisfatto (I) e una seconda parte in cui sono presenti i dati relativi alla persona che compila il questionario e i dati relativi al paziente. Tale strumento ha dimostrato ottime caratteristiche psicometriche ed è risultato pratico e maneggevole per un uso clinico routinario.

Lo studio è stato condotto da Settembre 2013 a Settembre 2014 prendendo in considerazione un campione di 390 familiari (31% maschi, 69% femmine con un’età compresa tra 41 e 65 anni) di pazienti assistiti e deceduti nel centro di cure palliative ANTEA di Roma ai quali è stato chiesto di compilare il questionario FAMCARE2. Sono stati inclusi nello studio i familiari dei pazienti deceduti nei servizi di Cure Palliative, da almeno un mese fino a un massimo di tre mesi a partire da Giugno 2013 fino a Dicembre 2013.
Per individuare i familiari sono stati elaborati diversi diagrammi che descrivono le caratteristiche dei familiari che hanno partecipato allo studio. In particolare i diversi diagrammi rappresentano: l’età del familiare, il sesso, il grado di parentela, il titolo di studio, il tipo di lavoro, lo stato civile.
Il campione è stato selezionato due momenti: i primi 100 sono stati familiari di pazienti deceduti tra Giugno e Luglio 2013; i restanti 290 sono stati familiari di pazienti deceduti tra Settembre e Dicembre 2013.
Il familiare di riferimento, è stato identificato dai servizi di Cure Palliative in cui il paziente era in cura e che aveva lasciato i propri recapiti
Dall’analisi dei dati socio-demografici risulta che i familiari corrispondono ai trend culturali e sociali della nostra società; essi infatti hanno un’età compresa tra i 41 e i 65 anni, sono per lo più impiegati, diplomati e sposati. Questo ci fa pensare che il carico assistenziale del caregiver è piuttosto impegnativo e ciò può creare delle problematiche per le quali l’équipe di cure palliative deve intervenire. I familiari sono per lo più figli dei pazienti deceduti e nel 23% dei casi sono mogli o mariti, appartenenti a nuclei familiari medi di massimo 5 persone. I pazienti deceduti sono in maggioranza donne con un’età media superiore ai 65 anni, colpiti soprattutto da neoplasie al torace o all’apparato digerente. Il questionario è stato inviato in duplice copia all’interno di una busta insieme con l’informativa allo studio e il consenso informato. Ai familiari è stato chiesto di compilare dapprima il questionario 01 e dopo circa sette giorni il questionario 02 e re-inviarli in Antea nelle apposite buste pre-affrancate, al fine di portare a termine lo studio di validazione del questionario e poter migliorare sempre più l’assistenza fornita ai pazienti assistiti. Nei mesi di Giugno e Luglio 2014, è stato effettuato un recall telefonico ai familiari dei quali non era ancora pervenuto il questionario. Lo studio è terminato a fine Settembre quando si è conclusa la raccolta dei questionari. I dati raccolti sono stati registrati in accordo con le misure di anonimato e di rispetto della privacy.
Criteri di inclusione ed esclusione
Sono stati inclusi nello studio i familiari dei pazienti deceduti nei servizi di Cure Palliative, da almeno un mese fino a un massimo di tre mesi a partire da Giugno 2013 fino a Dicembre 2013. Non sono stati inclusi nello studio i familiari dei pazienti deceduti, nei servizi di Cure Palliative, oltre i mesi indicati. Inoltre sono stati esclusi i familiari di pazienti non in grado di dare il proprio consenso informato.
Consenso Informato
Prima di somministrare il questionario è stata chiesta l’autorizzazione al familiare durante il primo contatto telefonico. In fase di somministrazione del questionario, ai familiari dei pazienti deceduti nei servizi di Cure Palliative, è stato chiesto il consenso scritto al trattamento dei dati personali ad un foglio informativo riguardante lo studio.
Aspetti etici
Lo studio è stato presentato al comitato di Bioetica del Centro di Cure Palliative Antea nel mese di Marzo 2014 ricevendo formale autorizzazione a procedere.
Analisi Statistica
I dati che sono stati ricavati, dalla compilazione dei questionari da parte dei familiari, sono stati analizzati utilizzando il metodo della statistica descrittiva con il software di calcolo Excel (versione 97/2003). Si è proceduto alla realizzazione di grafici pertinenti alle risposte dei familiari. L’analisi dei risultati è stata effettuata grazie alle risposte ricevute ai questionari inviati al campione preso in esame.
Risultati e discussione
Dei 390 familiari contattati e a cui è stato inviato il questionario, hanno risposto un totale di 150 familiari (31% maschi, 69% femmine con un’età compresa tra 41 e 65 anni). Dall’analisi dei dati socio-demografici risulta che i familiari corrispondono ai trend culturali e sociali della nostra società; essi infatti hanno un’età compresa tra i 41 e i 65 anni, sono per lo più impiegati, diplomati e sposati. Questo ci fa pensare che il carico assistenziale del caregiver è piuttosto impegnativo e ciò può creare delle problematiche per le quali l’équipe di cure palliative deve intervenire. I familiari sono per lo più figli dei pazienti deceduti e nel 23% dei casi sono mogli o mariti, appartenenti a nuclei familiari medi di massimo 5 persone. I pazienti deceduti sono in maggioranza donne con un’età media superiore ai 65 anni, colpiti soprattutto da neoplasie al torace o all’apparato digerente. I familiari hanno trovato le risposte di facile interpretazione e comprensione. Ne è risultato un buon adattamento del questionario dalla lingua e cultura anglosassone alla lingua e cultura italiana. Nel 27% dei casi il familiare alla domanda circa la diagnosi non ha specificato il tipo di tumore. Il setting di assistenza è stato nel 64% dei casi il domicilio del paziente, ma è possibile vedere come nel 20% dei casi i pazienti non siano deceduti nello stesso luogo in cui sono stati assistiti. In particolare il 17% dei pazienti assistiti a domicilio sono poi stati trasferiti in hospice dove sono deceduti; Il 3% dei casi sono stati assistiti in hospice e poi trasferiti a domicilio dove sono deceduti. Nel 62% dei casi i pazienti sono stati assistiti da 1 a 30 giorni in cure palliative, il 24% fino a 60 giorni, solo pochi fino ad un massimo di 4-5 mesi.
Per quanto riguardo in generale il livello di soddisfazione rilevato dai questionari è stato alto. Il 76 % del campione preso in esame, considera positivo il modo in cui l’équipe di cure palliative ha rispettato la dignità del paziente “ITEM 4” (Grafico I) e il 71% è rimasto soddisfatto per la disponibilità mostrata dall’equipe nei confronti della famiglia “ITEM 9” (Grafico II).
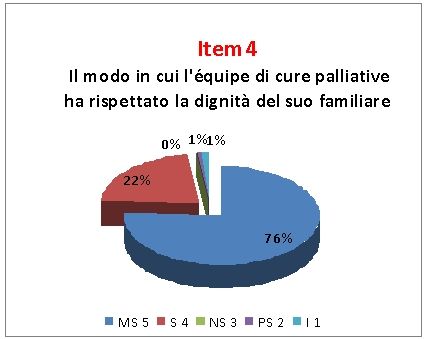
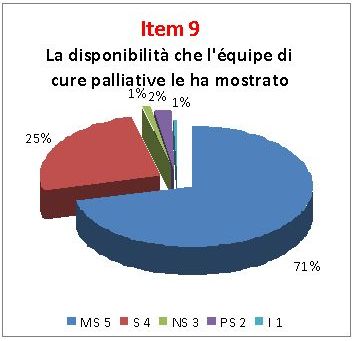
Nonostante questi aspetti d’eccellenza, dal questionario è emerso che alcuni familiari non sono rimasti soddisfatti per il 46% riguardo le informazioni loro fornite circa gli effetti collaterali dei trattamenti “ITEM 3” (Grafico III) e per il 56% circa l’assistenza quotidiana fornita al proprio caro “ITEM 11” (Grafico IV). Spesso in assistenza domiciliare le informazioni che vengono date al caregiver, il quale ha già un sovraccarico emotivo importante, sono tante e spesso non alla portata di tutti, soprattutto quando si tratta di informazioni di tipo tecnico come gli effetti collaterali dei trattamenti. Per andare incontro a questo aspetto emerso, l’équipe dovrebbe porre attenzione alla tipologia di familiare, al loro livello culturale e alla capacità di comprendere le informazioni. Potrebbe essere importante graduare le informazioni fornendo dapprima quelle prioritarie e più importanti e diluire le altre nel corso dell’assistenza. Un altro aspetto che ha presentato connotazioni negative sebbene minime, è quello relativo l’assistenza quotidiana. Anche in questo caso bisogna riflettere sul setting in cui tali pazienti sono stati assistiti. Probabilmente le aspettative dei familiari riguardo l’assistenza che l’équipe avrebbe prestato era maggiore di quanto in realtà l’équipe poteva garantire fisicamente.
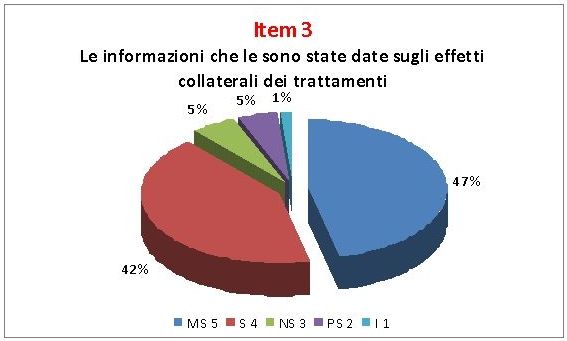
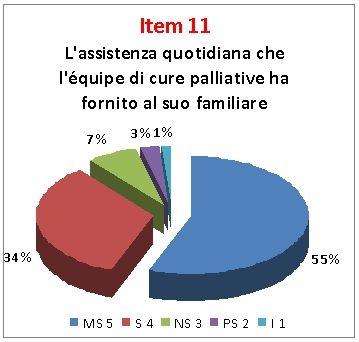
Tale tipologia di assistenza, non essendo ospedaliera, non coinvolge gli operatori sanitari 24 h su 24, bensì garantisce un accesso quotidiano e la reperibilità full-time. Per evitare di incorrere in aspettative disattese, risulta fondamentale chiarire molto bene questo punto e comprendere quanto il familiare sia disponibile ad assumersi l’onere di questa tipologia assistenziale. I risultati ottenuto dallo studio sono sovrapponibili a quelli riscontrati nei precedenti studi effettuati per valutare la qualità dell’assistenza in cure palliative.
Conclusioni
Nell’ambito delle cure palliative l’infermiere in equipe deve “stare accanto al paziente” per ridurre al minimo l’isolamento, la perdita di significato, l’inattività, la difficoltà nel soddisfare i più elementari bisogni di vita quotidiana. La relazione terapeutica si allarga verso la famiglia per far trovare loro un’interpretazione e una comprensione correlata alla difficoltà del lutto che stanno vivendo. (7) I dati derivati da tale studio caratterizzano in maniera molto positiva l’assistenza fornita dal centro di Cure Palliative “Antea” di Roma. Grande soddisfazione viene manifestata nei confronti della professionalità degli operatori sanitari che riescono a coinvolgere i familiari nelle decisioni cliniche. La risposta ai bisogni dei familiari si esplica in un sostegno morale, ma anche di sostituzione momentanea alle difficili mansioni che sono chiamati a svolgere ogni giorno, per avere dunque un po’ di svago e ricaricare le forze. (8) Fondamentale è il supporto di tipo burocratico, ovvero l’offerta di un unico punto di riferimento in cui la famiglia del paziente possa trovare tutti i servizi di cui ha bisogno senza indugiare in lungaggini burocratiche.
Nonostante le pochissime risposte negative al questionario, emerse dallo studio, per un centro di cure palliative come quello di Antea sarebbe opportuno mettere in discussione e analizzare caso per caso, familiare per familiare, per poter migliorare gli standard d’assistenza. Questi potranno essere da spunto per l’équipe Antea per poter effettuare degli audit interni e verificare cosa non è andato durante il processo assistenziale, per poter poi migliorarsi e offrire un’assistenza ottimale.
Bibliografia
- Saunders C. Foreword. In: Doyle D, Hanks WC, McDonald D. Oxford Textbook of Palliative Medicine. II Ed. Oxford, New York,Tokyo, 1998: v-ix.
- Linda J. Kristjanson, Validity and reliability testing of the FamCare Scale: measuring family satisfaction with advanced cancer care
- Beaumont, FamCare and FamCare-2 guidelines, 2012
- Aoun S. Bird S. Kristjanson L.J Currow D. Reliability testing of the FAMCARE-2 scale: measuring family carer satisfaction with palliative care Palliative Medicine 24(7) 674–681 2010
- Ringdal, Family satisfaction with End-of-Life care for cancer patients in a cluster randomized trial, 2002
- Dong Wook Shin, the development of a comprehensive needs assessment tool for cancer-caregivers in patient-caregiver dyads, 2011
- Linda J. Kristjanson, Family member’s care expectations, care perceptions, and satisfaction with advanced carcer care: results of a multi-site pilot study
- Linda J. Kristjanson, Reliability testing of the FamCare 2 scale: measuring family carer satisfaction with palliative care, 2010
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
L’infermiere di famiglia e di comunita’. Un’indagine conoscitiva condotta nelle regioni Basilicata, Campania e Molise.
Mariacristina Magnocavallo
Infermiere Coordinatore Azienda Sanitaria Regionale del Molise
Corrispondenza: cmagnocavallo@libero.it
DOI: 10.32549/OPI-NSC-7
Cita questo articolo
ABSTRACT
Introduzione. L’infermiere di famiglia e comunità rappresenta un nuovo modello organizzativo sul territorio, coniugando il bisogno di salute tra medico di medicina generale e paziente. L’obiettivo dello studio è valutare le conoscenze dei cittadini e dei medici di famiglia sul ruolo e le attività attribuiti a tale professionista.
Materiali e metodi. L’indagine conoscitiva, multicentrica, è stata realizzata nelle Regioni del Coordinamento Interregionale Basilicata, Campania, Molise da giugno a ottobre 2015. Il campione è costituito da assistiti e medici di medicina generale a cui è stato somministrato un questionario volto ad indagare la conoscenza del ruolo e delle attività dell’infermiere di famiglia e comunità.
Risultati. Sono stati somministrati e ritirati 556 questionari- in Basilicata, 2014 in Campania e 266 nel Molise (100% di adesione) per un totale di 2836 utenti e 368 questionari tra i medici di famiglia. Lo studio evidenzia la diversa e difforme considerazione nelle tre regioni dell’infermiere di famiglia e comunità da parte dell’utenza, che comunque lo percepisce protagonista nel risvolto pratico del concetto “Salute”. L’integrazione e la modalità di interazione con il medico di medicina generale, permetterebbe di avvalersi di specifiche competenze di tale figura per perseguire la “mission” curativa.
Conclusioni. L’infermiere di famiglia e comunità aiuta gli individui ad adattarsi alla malattia e alla disabilità cronica fornendo consulenza su stili di vita e fattori di rischio. Necessaria una maggiore conoscenza del ruolo e delle competenze di questa figura nelle regioni dove non è stata ancora implementata: la formazione con specifici master per infermieri di famiglia e di comunità e corsi di formazione per i medici di medicina generale potrebbe migliorare tali conoscenze.
Keywords: Infermiere di famiglia, Infermiere di comunità, conoscenze, utenti
Family and community nurses. A fact-finding survey conducted in the Basilicata, Campania and Molise regions.
ABSTRACT
Introduction The family and community nurse represents a new organisational model in the area, combining the need for health care between general practitioner and patient. The objective of the study is to evaluate the knowledge of citizens and family doctors on the role and activities attributed to this professional.
Materials and methods. The multi-centre cognitive survey was carried out by the Interregional Coordination for Basilicata, Campania, Molise from June to October 2015. The sample consists of assistants and general practitioners who had been given a questionnaire to investigate the knowledge of the role and activities of the family nurse and community.
Results 556 questionnaires were administered and returned in Basilicata, 2014 in Campania and 266 in Molise (100% adherence) for a total of 2836 users and 368 questionnaires among family doctors. The study highlights the various and different considerations in the three regions of the family nurse and community by the user, who however perceives them as the protagonist in the practical aspect of the "Health" concept. The integration and the modality of interaction with the general practitioner, would allow to make use of specific skills of this figure to pursue the healing "mission".
Conclusions Family and community nurses help individuals adapt to chronic illness and disability by providing advice on lifestyles and risk factors. More knowledge of the role and skills of this figure is needed in the regions where it has not yet been implemented: training with specific Masters for family and community nurses and training courses for general practitioners could improve this knowledge.
Keywords: Family nurses, community nurses, acquaintances, users
INTRODUZIONE
L’Infermiere di Famiglia e Comunità (IFeC) è un professionista sanitario che progetta, attua e valuta interventi di promozione, prevenzione, educazione e formazione sanitaria; si occupa dell’assistenza infermieristica sia dell’individuo che della comunità¹
Il ruolo dell’infermiere nella comunità è quello di prendersi cura delle persone², seguendole nel contesto familiare, ad affrontare la malattia o la disabilità cronica³.
Con una preparazione specifica, universitaria, post laurea, è in grado di agire sul territorio, di conoscere la mappa dei servizi sociali, di avere competenza per instaurare un rapporto diretto con il malato ma anche con la persona sana, occupandosi delle sue necessità⁴. L’ambito d’intervento è quello di fornire assistenza infermieristica a domicilio e di agire da tramite tra famiglia e Medico di Medicina Generale (MMG)⁵.
L’obiettivo di questo studio è stato quello di valutare la conoscenza degli utenti e MMG sul ruolo e attività dell’IFeC⁶’⁷.
MATERIALI E METODI
L’indagine conoscitiva, multicentrica, è stata realizzata nelle province delle Regioni del Coordinamento Interregionale di Avellino, Benevento, Campobasso-Isernia, Caserta, Matera, Napoli, Potenza, Salerno.
Per un corretto dimensionamento del campione si è preso in considerazione il numero di abitanti residenti nelle province per ogni singola Regione (tabella 1, 2, 3), in funzione dell’incertezza (5%) e del livello di confidenza (95%) per una popolazione tra centomila ed un milione di abitanti. Successivamente è stata stimata la numerosità del campione per quanto riguarda gli assistiti (tabella 4) e i MMG di ogni singola provincia.
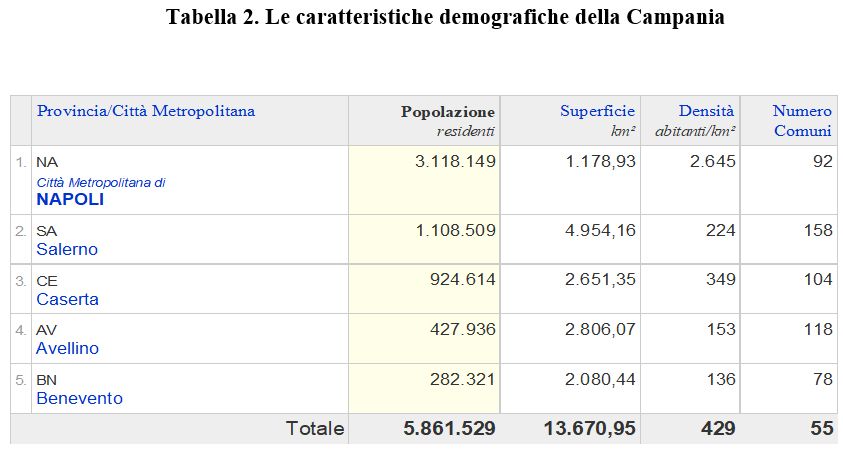

L’indagine è stata effettuata nella settimana da Giugno e Ottobre 2015 ed ha coinvolto assistiti e MMG, i risultati di quest’ultimi saranno presentati nel prossimo numero della rivista.
Per il reclutamento sono stati contattati i MMG, a cui è stata chiesta l’autorizzazione a somministrare dei questionari ai propri assistiti nelle sale d’attesa degli ambulatori.
A seguito dell’autorizzazione dello studio da parte della Federazione Nazionale Collegi Ipasvi, alcuni infermieri, iscritti ai collegi delle rispettive regioni e adeguatamente formati al protocollo dello studio, hanno consegnato agli assistiti il questionario, spiegandone la finalità e la modalità di compilazione, assicurando l’anonimato ed il rispetto della privacy. Vista la tipologia dei dati da rilevare, i questionari sono stati ritirati presso un unico punto di raccolta della sala d’attesa, dagli stessi infermieri coinvolti nello studio.
L’adesione del campione allo studio è stata totale. Il questionario, utilizzato per l’indagine, è stato strutturato “ad hoc” da alcuni componenti del coordinamento interregionale ed è stato somministrato preventivamente su di un campione di n° 20 assistiti e n° 5 MMG per ciascuna realtà territoriale, allo scopo di verificarne la comprensione: successivamente solo l’item n. 7 (l’IFeC garante di assistenza) è stato modificato.
Lo strumento è stato strutturato in una prima parte, volto a rilevare le caratteristiche socio anagrafiche (sesso, età, titolo di studio ed altro) ed una seconda parte costituita da 5 item a risposta chiusa, volta a valutare le conoscenze relative al ruolo e alle attività dell’IFeC (ambiti di attività e tipologia di interventi infermieristici, etc).
Sono stati inclusi nello studio gli assistiti che hanno raggiunto la maggiore età; sono stati esclusi dall’indagine coloro che non comprendevano la lingua italiana e quelli che presentavano disturbi cognitivi, valutati dai collaboratori dello studio.
Analisi statistica
I dati raccolti dal campione sono stati inseriti in un file Microsoft ® Excel, del pacchetto Office ed analizzati con calcolo di medie, percentuali, deviazioni standard, intervallo di confidenza al 95%. Ogni questionario è stato numerato e, accanto ad ogni numero, è stata posta una sigla corrispondente all’ambulatorio di appartenenza. I dati raccolti sono stati inseriti in un file Microsoft ® Excel, del pacchetto Office, mediante cui si è costruito un foglio di lavoro (data base), dove sono state inserite le singole variabili del questionario.
RISULTATI
Sono stati somministrati e ritirati 2836 questionari con un’adesione del 100% degli utenti: 556 unità per la Basilicata, 2014 unità per la Campania e 266 unità per il Molise.
L’età media degli assistiti del Molise è di 43.97 anni (DS 17), quella della Basilicata 54.04 anni (DS 16,5) e quella della Campania ~53.21 anni (DS 14), maggiormente di sesso femminile in tutte le tre regioni (53.2% nella Basilicata, 59.3% in Campania e 57.5% nel Molise) ed in possesso di un diploma di scuola superiore: 53% per la Basilicata, 59% per la Campania e il 57% per il Molise. La Basilicata ha il 23.4% dei laureati mentre, nel Molise, il campione intervistato presenta il 7.9% di scolarità elementare, la licenza di scuola media inferiore per il 5.6% ed il 29% sono laureati.
La Campania presenta un 23.2% con solo titolo di scuola elementare.
Dallo studio si rileva che l’85% degli utenti della Basilicata e Campania ritiene che il luogo di lavoro principale dell’infermiere sia l’ospedale, mentre il 56% del Molise non individua la sola attività in ambito ospedaliero.
Le persone, nel Molise, sanno della presenza dell’infermiere nell’ambulatorio del MMG (circa 50%) al pari quasi della sua presenza nelle altre realtà territoriali (cliniche, ecc. …).
Meno conosciuta nella regione Campania la presenza dell’infermiere nell’ambulatorio medico (fig. 1).
Entrando nello specifico dell’item relativo “all’opportunità” della presenza dell’infermiere nell’ambulatorio del MMG, nel Molise l’82.3% ha risposto di sì, la Basilicata risponde in maniera analoga; bassa invece la percentuale della regione Campania dove solo il 60.5% ne vede l’utilità.
All’item che chiedeva se l’IFeC potesse svolgere il compito di promozione, prevenzione, educazione alla salute (si è quindi ripreso l’articolo 2 del profilo dell’infermiere, in merito alle sue funzioni) il Molise con il 70.3 % ha confermato questa possibilità, mentre la restante percentuale non conosce tale ambito. In Basilicata il 78,4% ha risposto affermativamente, mentre la Campania con una bassa percentuale, di poco più il 60% (fig. 2).
Si è chiesto all’assistito del suo comportamento in caso di malessere ed i risultati hanno evidenziato il Molise come regione più virtuosa, rispetto alla Basilicata e Campania: il cittadino del Molise ricorre soprattutto al MMG (63.2%) e a seguire, seppur per una percentuale nettamente più bassa di risposta (33.5%), all’autocura; minimo il ricorso al Pronto Soccorso (PS). Mentre i cittadini della Basilicata e Campania tendono a far ricorso, molto spesso, al PS con percentuali rispettivamente del 18 e 22% rispetto ad appena il 4.5% del Molise (fig. 3).
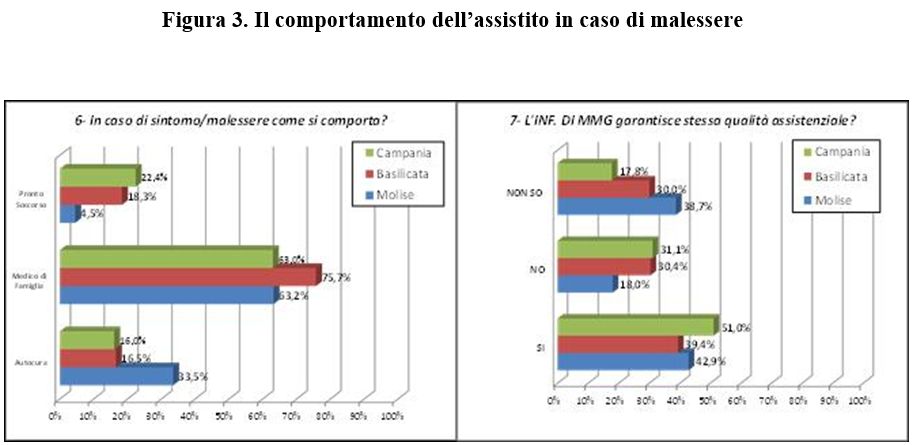
In Campania il 51% degli assistiti ritiene l’infermiere il professionista che può garantire la stessa qualità assistenziale in una visita di controllo dal MMG, a seguire il Molise con il 42.9 % e il 39.4% della Basilicata; una percentuale non trascurabile è incerta nella risposta: 30% per la Basilicata, 17.8% per la Campania e il 38.7% per il Molise (fig. 4).
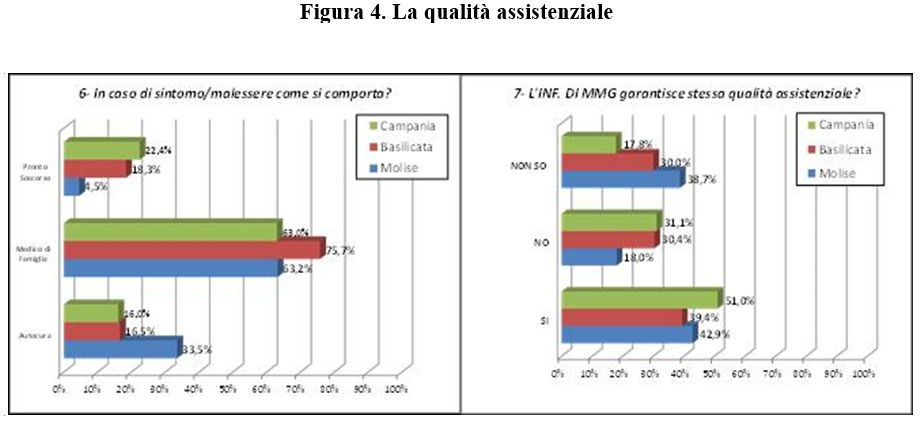
DISCUSSIONE
Il Molise risulta mediamente una regione più giovane rispetto le altre di circa dieci anni, forse dovuto ad una “migrazione” di giovani di queste ultime due regioni (Campania e Basilicata) verso altre regioni o in Europa. La motivazione potrebbe essere dettata da una scelta lavorativa che il territorio attuale non offre.
Colpisce abbastanza una percentuale del ben 23.2% con solo titolo elementare della Campania (ben tre volte il Molise, anche se la bassa numerazione del campione di quest’ultimo porta con sè una maggiore indeterminazione sul valore della popolazione) e con 18% di laureati (10% in meno del Molise). Queste percentuali del Molise rispecchiano abbastanza bene la popolazione: la percentuale con diploma è il segno di una popolazione prevalentemente adulta e ormai consolidata, si potrebbe dire con una propria stabilità di vita familiare e professionale.
Al di là delle aspettative, infatti, risulta che le persone, almeno nel Molise, sanno della presenza dell’infermiere nell’ambulatorio del MMG, al pari quasi della sua presenza nelle altre realtà territoriali (cliniche, etc…). Meno conosciuta la presenza dell’infermiere nell’ambulatorio medico nella Campania.
Sembrerebbe, quindi, che l’infermiere sia rivalutato nella sua professionalità e qualificazione come professionista della salute laddove si conosce il suo ruolo definito e marcato; meritevole di rispetto e di attenzione.
Colpisce invece la percentuale veramente bassa di più del 20% della Campania, dove solo il 60.5% ne vede l’utilità, questa evidenza non dovrebbe meravigliare più di tanto vista la disinformazione ed il livello di scolarizzazione della popolazione la quale, evidentemente, considera il medico figura insostituibile ed inaffiancabile, tanto meno da un infermiere, nel percorso assistenziale del paziente all’interno dell’ambulatorio.
Se si associano le persone con più basso livello di istruzione e l’età, si evince che sono tali utenti i maggiormente “papabili” ad un intervento a domicilio dell’infermiere: evidentemente, appunto, sono gli anziani, in autonomia o tramite caregiver, a richiedere tale assistenza. Il tutto con le dovute eccezioni. Non mancheranno casi di giovani e adulti malati, costretti a cure e assistenza domiciliare. L’anziano resta l’utente principale come, si ribadisce, si evince dall’anzianità della popolazione di riferimento.
CONCLUSIONI
L’IFeC è il soggetto di una rivalutazione del sistema sanitario perché ne ha le giuste competenze: la popolazione lo considera e lo vede tale nel quotidiano e nel risvolto pratico del concetto “SALUTE”. Uno sforzo maggiore andrebbe fatto nelle regioni dove questa figura non è ancora implementata, tramite appositi master universitari per infermieri e corsi di formazione per i MMG, per sancire ufficialmente questo prezioso aiuto e valido riconoscimento perché nei contenuti, andando al cuore dell’assistenza, l’infermiere si conferma autorevole, un intreccio perfetto tra sapere, saper essere e, appunto, saper fare e saper dare. Nuovi scenari, quindi, per l’assistenza infermieristica per una fitta rete con il ruolo medico.
Si è consapevoli, infine, che si necessita anche di costruire una maggiore visibilità dell’IFeC al fine di accrescere le conoscenze della popolazione e le potenzialità connesse al ruolo. Gli infermieri e i MMG sono gli operatori “in prima linea” che debbono intraprendere e stimolare specifiche azioni promotrici per l’implementazione di una continuità assistenziale, in un momento in cui la riorganizzazione del sistema di erogazione di cure primarie rappresenta la sfida più difficile e il contributo infermieristico appare decisivo e irrinunciabile.
LIMITI DELLO STUDIO
Il campione selezionato per l’indagine non è indicativo di tutte le realtà territoriali regionali e quindi non ha permesso di evidenziare meglio alcune criticità emerse nello studio.
Altro limite è rappresentato dallo strumento di indagine strutturato “ad hoc”, non essendo stato sottoposto all’analisi statistica di affidabilità, validità, fattoriale e proprietà degli item, per ciò che si intende realmente misurare. Tuttavia l’ampio campionamento arruolato consentirebbe una successiva analisi statistica sullo strumento; sarebbe, comunque, auspicabile estendere questo tipo di indagine in tutte le realtà territoriali delle regioni, al fine di ottenere un quadro più completo della situazione attuale, riguardo la figura dell’IFeC.
Working group
I presidenti dei collegi IPASVI della Basilicata – Campania – Molise
IPASVI Avellino: Mariconda Pellegrino, Maurizio Roca
IPASVI Benevento: Giovanna Annese, Patrizia Callaro, Antonella Mottola, Loredana Napoletano
IPASVI Campobasso: Cinzia Berchicci, Valeria Bernardo, Olimpia Lubrano
IPASVI Caserta: Giacinto Basilicata, Mario Falco, Concetta Galasso
IPASVI Matera: Nunziata Cotugno, Carmine Frangione, Vita Spagnuolo
IPASVI Napoli: Margherita Ascione, Concetta Pane, Chiara Sepe
IPASVI Potenza: Carmelina Bruno, Pierangelo Galasso, Vito Milione
IPASVI Salerno: Cosimo Cicia, Annamaria Del Corvo
L’ingegnere Donato Carbone per l’analisi statistica
BIBLIOGRAFIA
- Scalorbi, S. Infermieristica di famiglia. In: Scalorbi, S. Infermieristica preventiva e di comunità. Milano: McGraw-Hill; 2012; 151-201.
- Gant, A. Il modello Chronic Care nel territorio fiorentino. Lavoro presentato al IV Congresso Europeo “Home Care”, Milano, 8 Giugno 2012.
- Obbia, P., Menarello, G. e Maddalena, C. L’Infermiere di Famiglia e di Comunità: una proposta per lo sviluppo delle cure primarie. Tempo di Nursing, 66, 2014.
- Obbia, P., Tamburini, L., Giovannetti, G., Ongaro, M. e Calamassi, D. Infermieristica di famiglia e di comunità: una survey tra infermieri e medici di medicina generale. L’Infermiere, 1, 2015; 19-23.
- Petean, M. e Cerne, D. L’infermiere di famiglia: indagine conoscitiva sulle opinioni dei medici e dei loro assistiti. Agorà, 57, 2015; 16-20.
- Menarello, G. L’evoluzione del ruolo dell’infermiere di famiglia. Esperienze europee. Lavoro presentato al Convegno “Gli infermieri di famiglia e di comunità verso l’eccellenza nei percorsi di cura. Tutela della salute della persona e della comunità”, Torino, 12 giugno 2015.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
L'adesione alla vaccinazione antinfluenzale degli infermieri a contatto con pazienti immunocompressi
D’Auria A.1, Lopes S.4, Panico C.4, Sansone V.5, Gargiulo G1., Simeone S.2, Rea T3.
- Azienda Ospedaliera Universitaria “Federico II” di Napoli
- Dipartimento di Terapia Intensiva CardioChirurgica dell’Adulto e del bambino, A.O.U. Federico II di Napoli.
- Dipartimento di Sanità Pubblica, Università Federico II di Napoli
- Infermiere, libero professionista
- Studente, Scuola di Medicina e Chirurgia, Università Federico II di Napoli
DOI: 10.32549/OPI-NSC-6
Cita questo articolo
Abstract
Introduzione: la vaccinazione antinfluenzale (VA) rappresenta uno degli interventi raccomandati per proteggere non solo operatori sanitari e pazienti ad alto rischio, ma la popolazione tutta. Lo scopo dello studio è stato valutare l’adesione alla VA da parte del personale infermieristico dedicato all’assistenza dei pazienti immunocompromessi presso l’A.O.U. “Federico II” di Napoli negli ultimi cinque anni. Ulteriori obiettivi sono stati: rilevare il fabbisogno formativo e comprendere i motivi della mancata adesione alla VA.
Metodo: lo studio osservazionale è stato condotto da giugno a settembre 2015; è stato somministrato un questionario rivolto agli infermieri utilizzando un modulo di analisi on-line creato con la piattaforma G-Drive di Google.
Risultati: sono stati somministrati un totale di 227 questionari con un tasso di adesione del 67.8%. Il 61.3% del campione creda nelle vaccinazioni quali strumenti importanti per la riduzione/eliminazione delle malattie. Nell’anno 2014-15, l’89% del campione non ha praticato la vaccinazione antinfluenzale. Negli ultimi 5 anni il 20.8% dichiara di essersi vaccinato soltanto una volta, l’11% due o più volte, mentre il 68.2% non si è mai vaccinato. Un ulteriore bisogno di informazioni è emerso nell’80% del campione.
Conclusioni: l’assenza di un protocollo aziendale e le misconception sulla VA sembrano essere i principali elementi che hanno determinato i risultati. Vi è la necessità di attuare interventi capaci di stimolare gli operatori a comprendere l’importanza della VA, sviluppando una maggiore l’adesione.
Keywords: vaccinazione antinfluenzale, infermieri, attitudini, comportamenti, adesione.
Adherence to flu vaccination for nurses in contact with immunosuppressed patients
Introduction: Influenza vaccination (IV) is one of the recommended measures to protect not only health workers and high-risk patients, but the whole population. The aim of the study was to evaluate adherence to the IV by nursing staff dedicated to the assistance of immunocompromised patients at the Federico II University Hospital in the last five years. Further objectives included: to identify training needs and to understand the reasons for the lack of adherence to the IV.
Method: the observational study was conducted from June to September 2015; a questionnaire for nurses was administered using an online analysis module created with Google's G-Drive platform.
Results: a total of 227 questionnaires were administered with a participation rate of 67.8%. 61.3% of the sample believed in vaccinations as important tools for the reduction/elimination of diseases. In the year 2014-15, 89% of the sample did not have the flu vaccination. Over the last 5 years 20.8% said they have only been vaccinated once, 11% two or more times, while 68.2% had not been vaccinated. A need for further information was expressed by 80% of the sample.
Conclusions: the absence of a company protocol and misconceptions regarding the IV seem to be the main elements that determined the results. There is the need to implement actions that can motivate operators to understand the importance of the IV, developing greater adherence.
Keywords: flu vaccination, nurses, attitudes, behaviour, adherence.
Introduzione
Il rischio infettivo associato all’assistenza socio-sanitaria rappresenta una condizione rilevante in ragione della complessità dei determinanti e del trend epidemiologico in aumento delle infezioni correlate all’assistenza (ICA) [1]. In particolare, a seguito dei risultati di studi sul contagio in ambiente ospedaliero, i Centers for Disease Control and Prevention (CDC) e l’Advisory Committee on Immunization Practices (ACIP) raccomandano fortemente l’immunizzazione attiva del personale sanitario per la prevenzione di numerose patologie prevenibili, tra cui l’influenza stagionale [2]. Le epidemie di influenza, infatti, causano ogni anno un aumento della morbilità e della mortalità nelle strutture sanitarie, in particolare in gruppi ad alto rischio quali i bambini, le persone immunocompromesse o con patologie croniche. I CDC [3, 4] raccomandano che tutti gli operatori sanitari vengano sottoposti a vaccinazione antinfluenzale con tre obiettivi principali:1) ridurre il rischio per i pazienti di contrarre l’influenza dagli operatori, 2) proteggere gli operatori ed i loro familiari dall’influenza e 3) ridurre le assenze degli operatori durante il periodo influenzale, riducendo così i costi per il sistema sanitario. Una strategia vaccinale basata su questi presupposti presenta un favorevole rapporto costo-beneficio e costo-efficacia [5]. Nonostante la dimostrata efficacia delle vaccinazioni e le raccomandazioni nazionali ed internazionali – tra cui la direttiva comunitaria 2000/54/CE “Protezione dei lavoratori contro i rischi derivanti da un’esposizione ad agenti biologici durante il lavoro” [6]- la copertura vaccinale fra il personale sanitario, anche se varia da Paese a Paese (dal 90% negli USA al 24% in Portogallo) [7, 8], rimane bassa in tutto il mondo. Sebbene in Italia i dati di copertura vaccinale del personale sanitario non siano raccolti abitualmente, studi ad hoc mostrano tassi bassi sia durante le stagioni epidemiche sia in corso di pandemia [9]. Per rispondere alla necessità di promuovere la vaccinazione tra gli operatori sanitari, secondo quanto indicato dagli obiettivi di copertura del Piano Sanitario Nazionale (PSN) 2012-14 [10, 11], è stato realizzato un progetto europeo intitolato “HProImmune – Promozione dell’immunizzazione degli operatori sanitari in Europa”. Il progetto, della durata di tre anni, ha prodotto e testato uno strumento di comunicazione e informazione (toolkit) per promuovere la vaccinazione degli operatori sanitari. La scelta di indagare la copertura vaccinale degli infermieri a contatto con i pazienti immunocompromessi è giustificata dalle raccomandazioni di organizzazioni sanitarie e governative internazionali e da diversi studi, i quali affermano che la vaccinazione antinfluenzale degli operatori sanitari e dei pazienti ad alto rischio sia il metodo più efficace di prevenzione dell’influenza [5, 12, 13]. Nella fase progettuale dello studio è stato verificato che nell’A.O.U. “Federico II” non è presente alcun documento aziendale in merito a tale tematica, pertanto lo scopo principale di questo studio è stato quello di valutare la percentuale di infermieri, infermieri pediatrici e coordinatori infermieristici dedicati all’assistenza a pazienti immunocompromessi che si sono sottoposti a copertura vaccinale antinfluenzale nell’A.O.U. “Federico II” negli ultimi cinque anni e confrontare tali dati con quelli di studi condotti nelle altre regioni italiane, in Europa e negli USA. Ulteriori obiettivi sono stati: rilevare il fabbisogno formativo del personale intervistato, comprendere i motivi di non adesione alla vaccinazione e proporre possibili strategie di promozione della vaccinazione antiinfluenzale.
Materiali e Metodi
È stato condotto uno studio osservazionale da giugno a settembre 2015. Sono state incluse nell’indagine le seguenti UU.OO. caratterizzate dalla presenza di pazienti in condizioni di immunocompromissione: Anestesia e Rianimazione e Terapia Intensiva Chirurgica; Terapia Intensiva Neonatale; Neonatologia; Ematologia e Trapianti di Cellule Staminali Emopoietiche; Oncologia; Malattie Infettive; Cardiochirurgia e Cardiochirurgia Pediatrica; Chirurgia dei Trapianti; Geriatria e Fibrosi Cistica; Fibrosi Cistica Pediatrica; Allergologia e Immunologia Clinica. Per le finalità dello studio è stato elaborato uno specifico questionario, attraverso una revisione del questionario utilizzato per il progetto europeo HProImmune. Al fine di renderlo più agevole e per permettere ai ricercatori di acquisire confidenza con lo strumento, il questionario è stato somministrato ai membri del gruppo di studio (4) e ad altri studenti del secondo anno del Corso di Laurea Magistrale in Scienze Infermieristiche e Ostetriche dell’Università degli Studi di Napoli “Federico II”. Il questionario si compone di 20 item, a risposta aperta e con scale di Likert, ed è diviso in due parti: una prima parte, in forma anonima, che raccoglie dati socio anagrafici (età, sesso, titolo di studio, anni di esperienza, ecc.), e una seconda che esplora le conoscenze e i comportamenti circa la VA. Prima di procedere alla somministrazione dei questionari, è stata richiesta ed ottenuta autorizzazione scritta alla Direzione Sanitaria Aziendale. I dati raccolti, in forma anonima e aggregata, sono stati raccolti utilizzando un modulo di analisi on-line creato con la piattaforma G-Drive di Google.

Risultati
Dei 227 questionari somministrati, ne sono stati restituiti 154 compilati, mentre 73 non sono stati restituiti o non compilati, determinando una percentuale di adesione del 67.8 %. Gli infermieri in servizio presso le UU.OO. incluse, hanno aderito allo studio in misura diversa, determinando un eterogeneo tasso di adesione (Tabella 1). Il campione era così distribuito (Grafico 1). La seconda parte del questionario indagava inizialmente le convinzioni del personale infermieristico in relazione ai vaccini in generale. Dai risultati si evidenzia che il 61.3% dei soggetti intervistati crede nelle vaccinazioni quali strumenti importanti per la riduzione/eliminazione delle malattie. (Grafico 2)

110 infermieri (71.4%), 36 infermieri pediatrici (23.4%) e 8 coordinatori infermieristici (5.2%). I partecipanti allo studio hanno un’età media di 47 anni, la maggioranza è di sesso femminile.
Il livello culturale è medio-alto, con esperienza pluriventennale sia lavorativa che inerente lo specifico ambito lavorativo (Tabella 2).

Tuttavia, proseguendo con l’analisi dei dati si rileva che nell’anno 2014-15 solo l’11% degli operatori intervistati si è sottoposto alla vaccinazione antinfluenzale, mentre il restante 89% dichiara di non essersi vaccinato. Il personale vaccinato ha motivato tale scelta dichiarando la propria convinzione circa l’efficacia della vaccinazione e la volontà di voler evitare sia di contagiare che di essere contagiato (Grafico 3). Nei soggetti che non hanno aderito alla VA, nell’anno 2014-15, tra le principali ragioni è emersa l’assenza di direttive aziendali (Grafico 4).
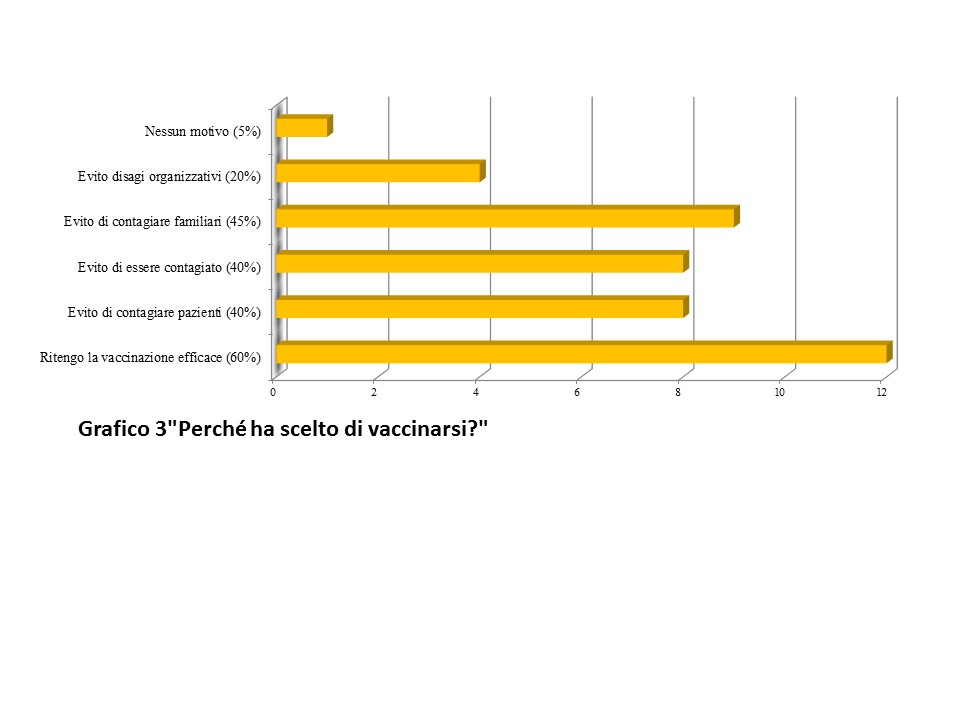
Negli ultimi 5 anni il 20.8% del personale infermieristico intervistato (n 32) si è vaccinato soltanto una volta, l’11% (n 17) due o più volte mentre il 68.2% (n 105) non si è mai vaccinato. Si è successivamente indagata la conoscenza degli infermieri circa la presenza di un registro del personale vaccinato e di documenti aziendali. Il 63.4% (n 97) non è informato in merito all’esistenza o meno di un registro; il 35.9% (n 55) sa che non esiste; lo 0.7% (n 1) invece ne riconosce l’esistenza. Il 25.3% (n 39) è al corrente dell’inesistenza di documenti aziendali relativi alla VA; il 63.6% (n 98) dichiara di non sapere se questi esistono o no. Una esigua minoranza dell’11,1% (n 17) invece ritiene che esistono documenti in merito, in particolare: una Linea Guida (6.5%), un Protocollo (0,6%) e una Circolare (4%). In linea con questi ultimi risultati, alla domanda riguardo la richiesta da parte dell’azienda di vaccinarsi contro l’influenza stagionale annuale, il 90.3% (n 139) dichiara che tale vaccinazione non è richiesta. Una minoranza del 9.7% (n 15) dichiara il contrario. È stato chiesto chi proponesse la VA e quale potrebbe essere, in futuro, la modalità di proposta più efficace. I risultati rilevati (Tabella 3) evidenziano che 103 partecipanti (77%) non hanno ricevuto nessun invito a sottoporsi alla vaccinazione, mentre una proposta di vaccinazione da parte della Direzione Sanitaria in è stata riferita da 11 soggetti (8.2%), dall’Ufficio Igiene Aziendale in 9 soggetti (6.7%) e dal Coordinatore Inf.co o Dirigente Medico dell’U.O in 10 casi (7.7%). Nella parte finale del questionario sono stati valutati sia l’eventuale organizzazione e partecipazione a un intervento educativo passato, sia il fabbisogno formativo futuro del personale infermieristico coinvolto. 107 partecipanti (69.5%) dichiarano che non è stato organizzato nessun evento durante il proprio periodo di lavoro presso l’AOU “Federico II”, 39 (25.3%) non ricordano o non ne sono a conoscenza, 4 (2.6%) affermano che è stato organizzato un evento a cui però non hanno partecipato e altri 4 affermano che effettivamente hanno partecipato ad uno specifico evento sul tema.
Discussione
L’adesione allo studio da parte del personale ha raggiunto una percentuale soddisfacente (> 65%) in quasi tutte le diverse UU.OO. ad eccezione del personale infermieristico delle UU.OO. di Neonatologia e di Fibrosi Cistica (< del 40%) e di Malattie Infettive (< al 10%) in cui è risultata insufficiente. La quantità di questionari non restituiti o consegnati non compilati rappresenta circa un terzo dei questionari totali (32.2%), mentre in altri studi sono state riscontrate percentuali di informazioni mancate variabili dal 15% al 28% [14, 15]. Tra le possibili motivazioni della mancata adesione di altri colleghi allo studio, riportate da gran parte del campione incluso, vengono riportate l’eccessivo carico di lavoro e uno scarso interesse verso le attività di ricerca e formazione; in ogni caso l’80% degli stessi intervistati afferma che ritiene utile un intervento formativo, a cui parteciperebbe circa il 70% laddove fosse effettivamente organizzato. Altri possibili fattori correlabili alla ridotta adesione allo studio sono una mancata attività di formazione e aggiornamento relativa alla problematica vaccinale e l’età media piuttosto alta degli intervistati (il 35% ha un’età superiore ai 55 anni). Appaiono in contrasto anche altri risultati analizzati: infatti, sebbene il 61.3% degli infermieri (n 92) creda che, in generale, “i vaccini siano importanti per ridurre o eliminare malattie gravi”, solo l’11% (n 17) si è sottoposto concretamente alla VA nell’anno 2014-15. Tale risultato evidenzia che solo una esigua minoranza (11%) della popolazione oggetto dello studio ha effettuato la VA, un dato sovrapponibile ai risultati emersi da alcuni studi simili condotti a livello nazionale, mentre risulta essere inferiore ad altre ricerche in cui la copertura vaccinale dichiarata è del 24.8% [16].A livello europeo uno studio condotto nel 2009 ha individuato i tassi di copertura VA degli infermieri in diversi Paesi: Regno Unito 39.4%, Germania 36.7%, Austria 33.6%, Finlandia 52.2%, Irlanda 38.1%, Polonia 33.6%, Portogallo 24.0% [8]. La percentuale italiana di adesione alla VA da parte del personale infermieristico risulta, pertanto, inferiore rispetto ai sopraccitati Paesi europei, eccezion fatta per il Portogallo. In confronto ai dati riscontrati da studi internazionali (tassi di adesione di circa il 90%), la copertura vaccinale raggiunta all’A.O.U. “Federico II” risulta nettamente inferiore, probabilmente in virtù della diversa politica sanitaria [8]. Il 68.2% (n 105) degli intervistati, benché presti assistenza a pazienti immunocompromessi, non ha mai praticato la VA negli ultimi 5 anni. In linea con studi internazionali [17], si evince che gli infermieri hanno diverse misconception circa la VA e che l’efficacia di tale vaccinazione dovrebbe essere enfatizzata [18, 19]. In quest’ottica sarebbe auspicabile porre in essere azioni per incrementare la copertura vaccinale degli infermieri, tra le quali: la stesura di un protocollo aziendale; l’organizzazione di un corso di formazione gratuito; il remind per la vaccinazione inviato via mail dall’Ufficio comunicazione a tutti gli operatori; un invito ai coordinatori infermieristici a proporre la vaccinazione; la distribuzione dei vaccini per gli operatori direttamente ai reparti (vaccinazione autogestita) o la convocazione degli stessi presso gli ambulatori di vaccinazione; l’affissione di manifesti specifici nelle UU.OO. Pur ritenendo necessarie ulteriori indagini di valutazione della copertura vaccinale antinfluenzale – da estendere a tutti gli operatori sanitari, a livello aziendale e regionale – lo studio ha fornito utili indicazioni sui limiti conoscitivi e sull’errata percezione dei rischi connessi alla malattia influenzale, aspetti che condizionano fortemente l’adesione degli operatori alla vaccinazione.


Bibliografia
- Istituto di Medicina preventiva saeodA, Prolepsis. HproImmune – Promozione dell’immunizzazione degli operatori sanitari in Europa. 2014.
- Centers for Disease Control and Prevention NCfIaRDN. Influenza Vaccination Information for Health Care Workers. 2016.
- Ding H, Black CL, Ball S, Donahue S, Fink RV, Williams WW, et al. Influenza Vaccination Coverage Among Pregnant Women–United States, 2014-15 Influenza Season. MMWR Morbidity and mortality weekly report. 2015;64(36):1000-5.
- Salgado CD, Farr BM, Hall KK, Hayden FG. Influenza in the acute hospital setting. The Lancet Infectious diseases. 2002;2(3):145-55.
- Pearson ML, Bridges CB, Harper SA. Influenza vaccination of health-care personnel: recommendations of the Healthcare Infection Control Practices Advisory Committee (HICPAC) and the Advisory Committee on Immunization Practices (ACIP). MMWR Recommendations and reports : Morbidity and mortality weekly report Recommendations and reports / Centers for Disease Control. 2006;55(Rr-2):1-16.
- Europea PEeCdU. Direttiva 2000/54/ce del Parlamento Europeo e del Consiglio del 18 settembre 2000 relativa alla protezione dei lavoratori contro i rischi derivanti da un’esposizione ad agenti biologici durante il lavoro. Gazzetta ufficiale delle Comunità europee L 262/21. 2010.
- Black CL, Yue X, Ball SW, Donahue SM, Izrael D, de Perio MA, et al. Influenza Vaccination Coverage Among Health Care Personnel–United States, 2014-15 Influenza Season. MMWR Morbidity and mortality weekly report. 2015;64(36):993-9.
- Blank PR, Schwenkglenks M, Szucs TD. Vaccination coverage rates in eleven European countries during two consecutive influenza seasons. The Journal of infection. 2009;58(6):446-58.
- Romagna RE. Linee di indirizzo alle Aziende sanitarie per la gestione del rischio infettivo: infezioni correlate all’assistenza e uso responsabile di antibiotici. Bollettino Ufficiale della Regione Emilia Romagna Parte seconda. 2013;92
- Salute Md. Piano Nazionale Prevenzione Vaccinale 2012-2014. 2012.
- Salute Md. Prevenzione e controllo dell’influenza: raccomandazioni per la stagione 2014-2015. 2014.
- Organization WH. World Health Organization Strategic Advisory Group of Expertise. Background paper on influenza vaccines and immunization. 2012.
- Amodio E, Restivo V, Firenze A, Mammina C, Tramuto F, Vitale F. Can influenza vaccination coverage among healthcare workers influence the risk of nosocomial influenza-like illness in hospitalized patients? J Hosp Infect. 2014;86(3):182-7.
- Corà G, Lazzaro M, Ceruttti B, Bernasconi E, Barazzoni F, Signorelli C, et al. La vaccinazione contro l’influenza presso l’ente ospedaliero cantonale. Conoscenze, attitudini e copertura vaccinale. Salute pubblica. 2003;17.
- Festini F, Biermann KP, Neri S, Reali MF, de Martino M. [Influenza vaccination of nurses in an Italian pediatric hospital: effects on absenteeism and on costs, factors associated with vaccine uptake and analysis of personal motivations. A prospective cohort study]. Assistenza infermieristica e ricerca : AIR. 2007;26(1):5-13.
- Alicino C, Iudici R, Barberis I, Paganino C, Cacciani R, Zacconi M, et al. Influenza vaccination among healthcare workers in Italy. Human vaccines & immunotherapeutics. 2015;11(1):95-100.
- Fortunato F, Tafuri S, Cozza V, Martinelli D, Prato R. Low vaccination coverage among italian healthcare workers in 2013. Human vaccines & immunotherapeutics. 2015;11(1):133-9.
- Dominguez A, Godoy P, Castilla J, Maria Mayoral J, Soldevila N, Torner N, et al. Knowledge of and attitudes to influenza in unvaccinated primary care physicians and nurses. Human vaccines & immunotherapeutics. 2014;10(8):2378-86.
- Canning HS, Phillips J, Allsup S. Health care worker beliefs about influenza vaccine and reasons for non-vaccination–a cross-sectional survey. J Clin Nurs. 2005;14(8):922-5.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Prevenzione delle malattie da sostanze tossiche
Massimo Esposito1 & Carmela Mele2
- Infermiere, ASL Na2 Nord, P.O San Giuliano
- Laureanda in Infermieristica, Tor Vergata, sede Castel Volturno
DOI: 10.32549/OPI-NSC-5
Cita questo articolo
Abstract
Introduzione: La civiltà contemporanea ha introdotto enormi modifiche nella vita delle persone. L’evoluzione della tecnologia, soprattutto dal punto di vista industriale, ha portato con se una serie di “effetti collaterali”. Uno di questi è rappresentato dell’impatto che le delle sostanze tossiche hanno che ha sulla salute della popolazione.
Metodi: È stata effettuata una ricerca bibliografica che ha previsto la consultazione delle banche dati The Cochrane Library e PubMed. Sono stati inoltre consultati documenti di organismi ufficiali, nazionali ed internazionali, quali OMS e ISS
Risultati: Gli studi suggeriscono che molti agenti chimici presenti nell’ambiente quali metalli pesanti, prodotti agrochimici, e vari tipi di idrocarburi possiedono una tossicità che causa svariati danni alla salute, soprattutto ai polmoni, al sistema immunitario ed al sistema nervoso centrale.
Conclusioni: Gli effetti delle sostanze tossiche sulla salute, prodotte principalmente dall’uomo, sono di notevole importanza. L’impatto della chimica e dei metalli pesanti, sulla salute rappresenta un problema emergente contro il quale si fa ancora poco. La prevenzione riveste un ruolo cruciale e gli infermieri secondo il CD partecipano alla promozione della salute e diffusione della tutela dell’ambiente.
Parole chiave: sostanze tossiche, prevenzione, salute.
Prevention of diseases from toxic substances. A Literature review
Abstract
Introduction: Contemporary civilisation has introduced enormous changes to people's lives. The evolution of technology, especially from an industrial point of view, has brought with it a series of "side effects". One of these is the impact that toxic substances have on the health of the population.
Methods: Bibliographic research was carried out which has provided for the consultation of the Cochrane Library and PubMed databases. Documents of official, national and international bodies, such as WHO and ISS were also consulted
Results: Studies suggest that many chemicals in the environment such as heavy metals, agrochemicals, and various types of hydrocarbons have a toxicity that causes various kinds of health damage, especially to the lungs, the immune system and the central nervous system.
Conclusions: The effects of on health of toxic substances, produced mainly by humans, are of considerable importance. The impact of chemistry and heavy metals on health is an emerging problem against which little has been done. Prevention plays a crucial role and nurses according to the CD participate in the promotion of health and the spread of environmental protection.
Keywords: toxic substances, prevention, health
Introduzione
L’esposizione alle sostanze tossiche prodotte dall’uomo come effetto della civiltà industriale, sta compromettendo seriamente lo stato di salute della popolazione.
Sono considerati tossici tutti quei preparati e quelle sostanze che per inalazione, ingestione o penetrazione attraverso la pelle possono comportare rischi gravi, acuti o cronici, o morte, causando lesioni anatomiche o funzionali e dei disturbi reversibili o irreversibili dei normali processi fisiologici.
Gli agenti tossici, che siano essi di natura chimica o fisica, sono estremamente diffusi, sia nell’ambiente che nei prodotti di largo consumo, essi penetrano in maniera insidiosa nel nostro organismo attraverso cibi, bevande, aria, acqua, cosmetici, farmaci, vestiti, vernici e oggetti di uso quotidiano e sono pericolosi in quanto tendono a bioaccumularsi, cioè ad aumentare la propria concentrazione lentamente e progressivamente nelle ossa, nel fegato, nei reni, nei tessuti connettivi, nel cervello e in altri organi. I più pericolosi sono quelli che provocano mutamenti delle strutture fondamentali dell’organismo, ossia le cellule. Fanno parte di questa categoria, i cancerogeni, i mutageni, che causano alterazioni alla struttura genetica, e i teratogeni, cioè che provocano anomalie nello sviluppo del feto.
L’eccessiva presenza nel nostro corpo di queste sostanze, blocca l’attività di molti complessi enzimatici, determinando un danno metabolico e generando così una vasta gamma di sintomi che molto spesso sono difficili da interpretare. Gli effetti delle sostanze tossiche sulla salute umana possono essere generali o localizzati e sono influenzati dalle proprietà chimiche e fisiche delle sostanze, dal tempo di esposizione, dalla dose assorbita, dalla modalità di introduzione nell’organismo e dalle condizioni fisiche della persona esposta. In ogni caso queste sostanze tendono a colpire principalmente organi specifici, definiti organi o tessuti bersaglio e, pertanto, si parla di epatotossine, neurotossine, immunotossine, tossine cardio-muscolari e quelle che colpiscono il sistema respiratorio e riproduttivo, oppure specifici distretti dell’organismo, come la pelle, i reni, la tiroide, il sangue, etc.
In particolare il sistema respiratorio può essere il bersaglio di una quantità innumerevole di sostanze tossiche oppure può fungere da punto di entrata per tutti quegli agenti che, venendo a contatto con il sangue, si diffondono poi nel resto del corpo. L’inalazione di sostanze tossiche porta alla produzione di molteplici citochine e altri mediatori, che a loro volta producono molteplici effetti infiammatori (1). Il compito di tale apparato è quello di rifornire l’organismo dell’ossigeno necessario alla sopravvivenza ed eliminare allo stesso tempo i gas residui della respirazione. Queste funzioni però non permettono di distinguere le varie sostanze aerodisperse, per cui i vari agenti tossici, possono penetrare all’interno del corpo con estrema facilità. Gli effetti tossici a riguardo possono spaziare da una semplice irritazione e costrizione del passaggio dell’aria, alla fibrosi, all’edema, al cancro etc.
In genere gli effetti irritanti sono reversibili tuttavia l’esposizione cronica ad un irritante può comportare l’insorgenza di un danno permanente a livello cellulare.
Le cellule nervose hanno un’elevata velocità metabolica e per questo richiedono un maggiore apporto di ossigeno rispetto alle altre cellule del corpo, condizione che rende il sistema nervoso particolarmente esposto alle sostanze tossiche.
Il fegato invece, svolge un’azione detossificante nei confronti della maggior parte delle sostanze tossiche, anche se la sua azione metabolica può rivelarsi dannosa, in alcuni casi modifica la struttura delle sostanze pericolose, trasformandole in sostanze tossiche e causando così un danno più o meno grave.
Particolarmente sensibili all’insulto delle sostanze tossiche, sono i bambini. L’inquinamento atmosferico, contiene molte sostanze tossiche, note per la loro influenza sulla funzione neurologica e per gli effetti sul feto (3). Alcuni agenti tossici infatti, possono comportarsi da potenti teratogeni, causando delle anomalie fisiche ai figli oppure determinando un ritardo della loro crescita fisica o mentale o vari effetti tossici a carico di organi specifici. Possono comportare anche alterazioni dello sviluppo degli organi sessuali e la definitiva compromissione delle capacità riproduttive.
I bambini possono entrare in contatto con queste sostanze anche attraverso il latte materno, per cui l’esposizione a questi agenti è assolutamente da evitare anche nel periodo dell’allattamento naturale e non solo durante la gestazione. Studi recenti, infatti hanno riportato l’associazione tra l’esposizione perinatale all’inquinamento atmosferico e disturbo dello spettro autistico (ASD) nei bambini (4).
Recensioni US EPA hanno evidenziato, da studi condotti sia sugli umani che sugli animali, che gli inquinanti possono suscitare effetti sul sistema nervoso e sul feto (5). L’arsenico, il cadmio, il cromo, il mercurio, il cloruro di metilene, il nichel, lo stirene, il tricloroetilene e il cloruro di vinile, sono anche noti o sospettati mutageni e sono stati implicati nell’eziologia per ASD.
Studi epidemiologici hanno stimato che l’esposizione prenatale al mercurio in utero, è associata allo scarso sviluppo cognitivo ed a disturbi comportamentali nei bambini (6).
Da una recente revisione della letteratura sull’esposizione prenatale al metilmercurio (MeHg) (7), si evince che vi sono prove coerenti che tale sostanza abbia importanti ricadute sulla disfunzione neuro cognitiva in prima infanzia; limitata evidenza per effetti cardiovascolari e possibili associazioni con la crescita del feto tra i gruppi a rischio di esposizione.
A livello domestico si parla di inquinamento indoor: a riguardo, tra le sostanze tossiche maggiormente riscontrabili distinguiamo i Composti organici volatili (VOC), ossia composti liberati dai prodotti a base di sostanze sintetiche, utilizzati per la finitura di pareti, pavimenti, soffitti e materiali isolanti. L’emissione di tali vapori tossici è più alta durante l’applicazione e l’asciugatura, e tende a diminuire nel corso degli anni. Gli effetti sulla salute dei VOC vanno dall’irritazione al cancro.
Le sostanze chimiche estremamente tossiche che rimangono nell’ambiente per molto tempo e che si accumulano nella catena alimentare prendono il nome di Inquinanti Organici Persistenti (POP) (8). In Europa, alcuni POPs come PCB e DDT, sono stati banditi diversi anni fa ma nonostante ciò, queste sostanze stanno ancora inquinando l’ambiente e la nostra catena alimentare, mentre altri composti tossici vengono tuttora prodotti o utilizzati in tutto il mondo industrializzato. Tra questi ultimi, il più cancerogeno e il più studiato è il Benzo(a)pirene, a causa della sua citotossicità, proprietà mutagene, genotossiche e cancerogene, l’esposizione a BaP è associato a molti effetti biologici avversi, tra cui l’immunosoppressione, la formazione del tumore, teratogenicità, e disturbi ormonali (9).
Quando si parla degli effetti sull’organismo umano che hanno gli inquinanti ambientali e tutte le sostanze tossiche, non si può non parlare dell’epigenetica, definita come lo studio dei cambiamenti ereditabili nell’espressione genica che non sono causati da cambiamenti nella sequenza del DNA. Negli ultimi dieci anni la ricerca epigenetica ha dimostrato che i modelli di DNA trasmessi attraverso i geni non sono fissati alla nascita. Questo significa che le influenze dell’ambiente, compresa l’alimentazione, lo stress e le emozioni possono modificare i geni senza modificarne il modello di base. In particolare, quando viene richiesta l’attività di un gene, è un segnale proveniente dall’ambiente, e non una proprietà derivante dal gene stesso, che attiva l’espressione di quel gene.
Un esempio di tali sostanze è il metilmercurio (MeHg), secondo recenti ricerche, vi sono prove sufficienti per affermare che l’esposizione dell’uomo con questa singola sostanza, oppure correlata con altri metalli, come l’arsenico (As), possa comportare danni genetici, sono infatti definiti “agenti tossici epigenetici”. Uno studio epidemiologico in donne in gravidanza, nell’area del Mediterraneo ha riportano una correlazione positiva moderata tra biomarker di Hg e l’esposizione a questi agenti tossici epigenetici (10). Tale studio ha individuato una correlazione positiva tra la presenza di elementi tossici come il mercurio ed il consumo di pesce, soprattutto in correlazione alla tipologia e alla quantità di pesce di cui le donne oggetto dello studio si sono nutrite.
Obiettivo
L’obiettivo principale della revisione è quello di reperire in letteratura studi effettuati per valutare la correlazione tra sostanze tossiche e salute al fine di avere maggiori conoscenze rispetto ai danni che impattano sull’organismo umano.
Quesito
Le sostanze tossiche disperse nell’ambiente possono determinare patologie sulla popolazione? Quali malattie sono principalmente associate alle sostanze tossiche?
P: popolazione a rischio di esposizione tossicologica
I: strategie di identificazione delle malattie tossico correlate
C:
O: identificazione delle malattie associate
Materiali e Metodi
La ricerca bibliografica è stata condotta sulle principali banche dati scientifiche: Pubmed e Cochrane Library. Sono stati utilizzati i termini Mesh ed eventualmente i loro sinonimi (Entry Terms) e le parole a testo libero. È stato impostato, inoltre, il filtro temporale relativo agli ultimi cinque anni in modo da escludere citazioni precedenti già incluse nella letteratura corrente. Sono state esclusi articoli che contenessero la parola “Cancer” al fine di focalizzare la letteratura sulle malattie croniche. La ricerca bibliografica è stata condotta dal 13 novembre 2015 al 30 giugno 2016.
Per rendere più sensibile la ricerca, sono stati combinati i risultati con gli operatori booleani. Per trovare tutti gli articoli contenenti le parole che rispondono allo stesso concetto, sono state combinate con “OR”, mentre è stato usato “AND”, al fine di individuare quei records che contengono simultaneamente tutte le parole chiave inserite. Sono stati selezionati studi epidemiologici, revisioni e metanalisi cui fosse accessibile il full text.
Keywords:
Environmental toxicants; immune system; heavy metals; chronic disease; neurological effects; neurodevelopment; organophosphate pesticide exposure; neuro degeneration; air pollution; sclerosis multiple
Risultati
Nella tabella 1 viene riportata la strategia di ricerca e la selezione degli studi. Nella tabella2 sono riportati i risultati della ricerca sintetizzati per obiettivi, tipologia di studio, popolazione e conclusione dei singoli studi reperiti.
Tabella 1
| Keywords | Risultati | Selez. | Articoli reperiti |
| enviromental toxicants AND chronic disease
((“environment”[MeSH Terms] OR “environment”[All Fields] OR “environmental”[All Fields]) AND toxicants[All Fields]) AND (“chronic disease”[MeSH Terms] OR (“chronic”[All Fields] AND “disease”[All Fields]) OR “chronic disease”[All Fields]) AND (Review[ptyp] AND “loattrfree full text”[sb] AND “2011/07/19″[PDat] : “2016/07/16″[PDat] |
9 | 1 | Lung inflammation caused by inhaled toxicants: a review.
|
| enviromental toxicants AND neurological effects
((“environment”[MeSH Terms] OR “environment”[All Fields] OR “environmental”[All Fields]) AND toxicants[All Fields]) AND (neurological[All Fields] AND effects[All Fields]) AND (“2011/07/19″[PDat] : “2016/07/16″[PDat])
|
14 | 3 | 1) Chronic Administration of Benzo(a)pyrene Induces Memory Impairment and Anxiety-Like Behavior and Increases of NR2B DNA Methylation.
2) Mechanistic overview of immune modulatory effects of environmental toxicants. |
| enviromental toxicants AND neurodevelopment
((“environment”[MeSH Terms] OR “environment”[All Fields] OR “environmental”[All Fields]) AND toxicants[All Fields]) AND neurodevelopment[All Fields] AND (“loattrfree full text”[sb] AND “2011/07/19″[PDat] : “2016/07/16″[PDat])
|
14 | 3 | 1) Prenatal exposure to the organophosphate insecticide chlorpyrifos enhances brain oxidative stress and prostaglandin E2 synthesis in a mouse model of idiopathic autism. |
| organophosphate pesticide exposure and neurodegeneration
((“organophosphates”[MeSH Terms] OR “organophosphates”[All Fields] OR “organophosphate”[All Fields]) AND (“pesticides”[Pharmacological Action] OR “pesticides”[MeSH Terms] OR “pesticides”[All Fields] OR “pesticide”[All Fields]) AND exposure[All Fields] AND (“nerve degeneration”[MeSH Terms] OR (“nerve”[All Fields] AND “degeneration”[All Fields]) OR “nerve degeneration”[All Fields] OR “neurodegeneration”[All Fields])) AND Review[ptyp |
5 | 2 | 1)Organophosphate pesticide exposure and neurodegeneration.
|
| enviromental toxicants AND cancer AND immune system
((“environment”[MeSH Terms] OR “environment”[All Fields] OR “environmental”[All Fields]) AND toxicants[All Fields]) AND (“neoplasms”[MeSH Terms] OR “neoplasms”[All Fields] OR “cancer”[All Fields]) AND (“immune system”[MeSH Terms] OR (“immune”[All Fields] AND “system”[All Fields]) OR “immune system”[All Fields]) AND (Review[ptyp] AND “2011/07/19″[PDat] : “2016/07/16″[PDat]) |
3 | 1 | Environmental immune disruptors, inflammation and cancer risk.
|
| leukemia AND air pollution
((“leukaemia”[All Fields] OR “leukemia”[MeSH Terms] OR “leukemia”[All Fields]) AND (“air pollution”[MeSH Terms] OR (“air”[All Fields] AND “pollution”[All Fields]) OR “air pollution”[All Fields])) AND (Review[ptyp] AND “2011/07/19″[PDat] : “2016/07/16″[PDat]) |
5 | 1 | A review and meta-analysis of outdoor air pollution and risk of childhood leukemia.
|
| heavy metals AND sclerosis multiple
((“metals, heavy”[MeSH Terms] OR (“metals”[All Fields] AND “heavy”[All Fields]) OR “heavy metals”[All Fields] OR (“heavy”[All Fields] AND “metals”[All Fields])) AND (“multiple sclerosis”[MeSH Terms] OR (“multiple”[All Fields] AND “sclerosis”[All Fields]) OR “multiple sclerosis”[All Fields] OR (“sclerosis”[All Fields] AND “multiple”[All Fields]) OR “sclerosis multiple”[All Fields])) AND (“loattrfull text”[sb] AND “2011/07/19″[PDat] : “2016/07/16″[PDat] AND “humans”[MeSH Terms]) |
20 | 1 | Trace elements in scalp hair samples from patients with relapsing-remitting multiple sclerosis. |
TABELLA 2 Risultati Descrizione degli studi
| TITOLO | AUTORE | TIPO DI STUDIO | CAMPIONE | OBIETTIVO | RISULTATI |
| Lung inflammation caused by inhaled toxicants: a review. | Sánchez-Santed F, Colomina MT, Herrero Hernández E. | Descrittivo | Popolazione umana |
Chiarire il percorso di sostanze tossiche per identificare potenziali bersagli terapeutici suscettibili di trattamenti anti-infiammatori. | Il presente studio suggerisce che l’infiammazione polmonare si verifica in risposta a patogeni batterici, virali ed inquinanti ambientali. Le fonti di inquinamento interno includono il fumo di sigaretta, micotossine,le particelle di amianto, silice, e metalli pesanti: l'esposizione a sostanze tossiche presenti nell'aria provenienti da diverse fonti ambientali possono portare a patologie polmonari acute e croniche o addirittura infiammazione sistemica. Microscopiche particelle di amianto e silice (da materiali da costruzione) e quelli di metalli pesanti (da vernice) sono ulteriori fonti di inquinamento dell'aria interna che contribuisce a malattie respiratorie. Dopo la consegna intranasale negli animali, non si localizzano solo nei polmoni, ma anche nel fegato. reni e milza suscitando danni ai diversi organi. |
| Chronic Administration of Benzo(a)pyrene Induces Memory Impairment and Anxiety-Like Behavior and Increases of NR2B DNA Methylation. | Zhang W, Tian F, Zheng J, Li S, Qiang M | Caso controllo | Topi C57BL hanno ricevuto BaP in diverse dosi (1,0, 2,5, 6,25 mg / kg) o olio di oliva due volte a settimana per 90 giorni | Esaminare i meccanismi che regolano alla base l'impatto dell'esposizione cronica BaP sulle prestazioni neuro comportamentali. | I topi che hanno ricevuto BaP (2,5, 6,25 mg / kg) hanno mostrato deficit nella memoria a breve termine e un comportamento ansiogeno La vulnerabilità di NR2B rappresenta un bersaglio per gli agenti tossici. L’esposizione cronica al BaP induce un aumento della metilazione del DNA nel promotore del gene NR2B. Ciò può contribuire a determinare i suoi effetti neurotossici sulle prestazioni comportamentali ed alterazioni della memoria a BT |
| Mechanistic overview of immune modulatory effects of environmental toxicants. | Bahadar H, Abdollahi M, Maqbool F, Baeeri M, Niaz K | Descrittivo | Popolazione umana | Dimostrare che gli agenti chimici presenti nell’ambiente causano alterazioni a carico del sistema immunitario | Gli studi suggeriscono che molti agenti chimici presenti nell'ambiente quali metalli pesanti, prodotti agrochimici, e vari tipi di idrocarburi possiedono tossicità immunitario e causano sia cambiamenti strutturali, funzionali o di composizione a vari componenti del sistema immunitario che altera la risposta immunitaria. E' presente una relazione bidirezionale complesso tra il sistema nervoso centrale (SNC) e il sistema immunitario. Recettori per neuropeptidi, neurotrasmettitori e gli ormoni si trovano su organi linfoidi. Pertanto, gli interferenti endocrini (IE) presenti nel nostro ambiente possono essere indirettamente coinvolti nel causare tossicità immunitaria attraverso canali neuroendocrini, e viceversa molti disturbi neurologici possono essere associati ad inquinanti ambientali che utilizzano percorsi immuno-neuro-endocrino |
| Perinatal air pollutant exposures and autism spectrum disorder in the children of Nurses' Health Study II participants. | Roberts AL, Lyall K, Hart JE, Laden F, Just AC, Bobb JF, Koenen KC, Ascherio A, Weisskopf MG. | Studio di coorte | 116,430 infermieri da 14 stati degli Stati Uniti | Testare l'ipotesi che l'esposizione perinatale a inquinanti atmosferici è associata con ASD, concentrandosi sugli inquinanti associati a ASD in studi precedenti | Esposizioni perinatali al più alto rispetto al quintile più basso del gasolio, piombo, manganese, mercurio, cloruro di metilene, e una misura globale di metalli sono risultati significativamente associati con ASD, con odds ratio che variano da 1.5 (per la misura metalli complessivi) a 2,0 (per diesel e mercurio).Inoltre, le tendenze lineari sono stati positivi e statisticamente significativo per tali esposizioni ( p <.05 per ciascuno). Per la maggior parte degli inquinanti, le associazioni erano più forti per i ragazzi (279 casi) che per le ragazze (46 casi) e significativamente diversi a seconda del sesso. |
| Prenatal exposure to the organophosphate insecticide chlorpyrifos enhances brain oxidative stress and prostaglandin E2 synthesis in a mouse model of idiopathic autism. | De Felice A, Greco A, Calamandrei G, Minghetti L. | Randomizzato | Topi maschi e femmine del ceppo BTBR e C57 | Indagare se gli effetti comportamentali della somministrazione gestazionale CPF sono associati ad un aumento dello stress ossidativo del cervello ed alterazione del metabolismo lipidico | BTBR T + tf / J ceppo è altamente vulnerabile a fattori di stress ambientali durante il periodo di gestazione. L'ipotesi che lo stress ossidativo potrebbe essere il legame tra sostanze neurotossiche ambientali come il CPF e ASD. L'aumento dei livelli di stress ossidativo durante la prima vita postnatale potrebbe comportare alterazioni, ritardo di lunga durata in percorsi specifici rilevanti per ASD, di cui PGE 2 ha un ruolo rappresentativo. L'esposizione prenatale CPF, influenza in modo significativo lo stress ossidativo. |
| Differential DNA methylation in umbilical cord blood of infants exposed to mercury and arsenic in utero. | Cardenas A, Koestler DC, Houseman EA, Jackson BP, Kile ML, Karagas MR, Marsit CJ | Caso controllo | 138 coppie madre-neonato dopo il parto. Donne in età compresa tra 18-45 anni che bevevano acqua di un pozzo privato | Dimostrare che l’esposizioni prenatali a sostanze tossiche, quali Hg e As anche a bassi livelli, sono associate a alterazioni epigenetiche che possono contribuire ad alterazioni del profilo immunitario | Una diminuzione complessiva della quota di monociti imputati è stato osservato in relazione ai crescenti livelli di esposizione al mercurio (β = -2.5%; 95% CI: -5.0, -1.0). Dopo stratificazione per sesso, l'associazione è rimasta significativa per le femmine (β = -2,6%; 95% CI: -5.0, -1.0), ma non i maschi (β = -1,9%; 95% CI: -8.0, 4.0). Un aumento della proporzione di cellule B è stata osservata anche con livelli crescenti di esposizione Hg in femmine soltanto (β = 3,5%; 95% CI 1.0, 7.0). L'esposizione al mercurio può influenzare la composizione dei leucociti e perturbare l’epigenoma anche a bassi livelli. Inoltre, l'esposizione ad As e Hg in utero possono interagire congiuntamente e influenzare l’epigenoma ipermetilando regioni rilevanti che hanno il potenziale per influenzare lo sviluppo neurologico. |
| Of decrements and disorders: assessing impairments in neurodevelopment in prospective studies of environmental toxicant exposures. | Sagiv SK, Kalkbrenner AE, Bellinger DC | Prospettico | Bambini | Fornire importanti indizi sull’eziologia dei disturbi dello sviluppo neurologico correlando tra i diversi fattori di rischio, l’esposizione a sostanze tossiche ambientali grazie al tipo di studio. | Studi prospettici, che reclutano i partecipanti prima dello sviluppo del risultato, possono migliorare notevolmente la qualità dei dati di esposizione attraverso la quantificazione delle esposizioni la tossicità ambientale durante “finestre” evolutivamente rilevanti (punti di tempo durante lo sviluppo, quando un insulto ha maggiore impatto potenziale sul successivo sviluppo), e impiegando biomarcatori o misure micro-ambientali.Identificare gli effetti di agenti tossici ambientali su disturbi dello sviluppo neurologico è particolarmente importante dal punto di vista della salute pubblica perché molte di queste esposizioni sono modificabili e possono essere oggetto di intervento |
| Organophosphate pesticide exposure and neurodegeneration. | Sánchez SF, Colomina MT, Herrero Hernández E. | Descrittivo | Popolazione umana | Individuare i meccanismi comuni che possono essere alla base dei deficit funzionali associati sia esposizione ai pesticidi e neurodegenerazione. | I pesticidi organofosfati (PO) sono ampiamente utilizzati in tutto il mondo. Le principali fonti di contaminazione per gli esseri umani sono l'ingestione alimentare e le esposizioni professionali che comportanto una serie di effetti sia per l’ esposizioni di alto che basso livello, durante la vita. Gli OP sono perciò da considerare fattori di rischio per le malattie del sistema nervoso e malattie croniche croniche. Gli OP inibiscono l’acetilcolinesterasi (AChE), alcuni ormoni, neurotrasmettitori, deficit neurologici e / o cognitive. |
| Pesticides exposure as etiological factors of Parkinson's disease and other neurodegenerative diseases--a mechanistic approach. | Baltazar MT, Dinis-Oliveira RJ, de Lourdes Bastos M, Tsatsakis AM, Duarte JA, Carvalho | Descrittivo | Tutta la Popolazione | Chiarire il ruolo dei pesticidi come fattori di rischio ambientali nella genesi del PD idiopatica e altre sindromi neurologiche |
L'eziologia della maggior parte dei disturbi neurodegenerativi è multifattoriale e consiste di una interazione tra fattori ambientali e predisposizione genetica. Il ruolo dei pesticidi esposizione a malattie neurodegenerative è stato a lungo sospettato, ma gli agenti causali specifici e i meccanismi alla base non sono pienamente compresi. Per le principali malattie neurodegenerative come il morbo di Parkinson, il morbo di Alzheimer e la sclerosi laterale amiotrofica ci sono evidenze che collegano loro eziologia con un basso dosaggio a lunga esposizione a pesticidi come il paraquat, maneb, dieldrina, piretroidi e organofosfati. La maggior parte di questi pesticidi condividono caratteristiche comuni, vale a dire la capacità di indurre stress ossidativo, disfunzione mitocondriale e perdita delle cellule neuronali. |
| Environmental immune disruptors, inflammation and cancer risk. | Thompson PA, Khatami M, Baglole CJ, Sun J, Harris SA, Moon EY, Al-Mulla F, Al-Temaimi R.et.al | Il ruolo che le sostanze chimiche e miscele hanno sulle cellule del sistema immunitario umano. | Un'area emergente in tossicologia ambientale che è stata più ampiamente perseguita in relazione alle malattie autoimmuni, allergie, asma e cancro: la risposta delle cellule immunitarie ha un ruolo importante nella tumorigenesi. L'attenzione viene posta sulle molecole e percorsi che sono stati meccanicamente collegate con l'infiammazione associata al tumore. Nel contesto di disturbi indotti chimicamente in funzione immunitaria come co-fattori nella carcinogenesi, le prove che collegano l'esposizione tossici ambientali con perturbazione in bilico tra le risposte pro e anti-infiammatori è rivisto. Effetti riportati di bisfenolo A, atrazina, ftalati e altre sostanze tossiche comuni in materia di bersagli molecolari e cellulari sono coinvolti nel processo infiammatorio associata al tumore (ad esempio cicloossigenasi / prostaglandine E 2, fattore nucleare kappa B, sintesi di ossido nitrico, citochine e chemochine) sono presentate come esempio di molecola bersaglio mediata da perturbazioni rilevanti per il cancro. |
||
| A review and meta-analysis of outdoor air pollution and risk of childhood leukemia. | Filippini T, Heck JE, Malagoli C, Del Giovane C, Vinceti M. | Metanalisi | 20 studi caso-controllo individuati in letteratura di cui sono stati messi in evidenza solo quelli sulla base della scala di Newcastle-Ottawa | Valutare l'esposizione residenziale alle sostanze inquinanti da traffico motorizzato calcolando la densità del traffico nelle strade vicine o vicinanza alle stazioni di servizio. | Poiché è stata osservata eterogeneità tra gli studi, sono stati riportati effetti casuali odds sintesi ratio (OR) e gli intervalli di confidenza al 95% (CI). Quando possibile abbiamo inoltre condotto analisi stratificate che confrontano la leucemia linfoblastica acuta (ALL) e leucemia mieloide acuta (AML). Limitando l'analisi agli studi di alta qualità (Newcastle-Ottawa scala ≥ 7), quelli che utilizzano la densità di traffico come metrica valutazione dell'esposizione ha mostrato un aumento del rischio di leucemia infantile nella massima categoria di esposizione (95% CI) . Tuttavia, abbiamo osservato evidenza di bias di pubblicazione. Risultati per NO 2 l'esposizione e il benzene ha mostrato un OR di 1.21 (95% CI 0,97-1,52) e 1,64 (95% CI 0,91-2,95), rispettivamente. Stratificando in base al tipo di leucemia, i risultati basati su NO 2 erano 1,21 (95% CI 1,04-1,41) per tutti e 1,06 (95% CI 0,51-2,21) per AML; sulla base di benzene era 1,09 (IC al 95% 0,67-1,77) per tutti e 2,28 (95% CI 1,09-4,75) per AML. |
| Trace elements in scalp hair samples from patients with relapsing-remitting multiple sclerosis. | Tamburo E, Varrica D, Dongarrà G, Grimaldi LM. | Caso controllo | pazienti con SM e non | Confrontare i livelli di Te a capelli del cuoio capelluto di pazienti con SM e controlli sani della stessa area geografica (Sicilia). | Pazienti con sclerosi multipla hanno mostrato una concentrazione d di alluminio e rubidio nei capelli (valori mediani: Al = 3.76 mcg / g vs 4.49 mcg / g e Rb = 0,007 mg / g vs 0,01 mcg / g;) e la concentrazione più elevata di capelli U ( valori mediani U: 0,014 mg / g vs 0.007 g / g) rispetto ai controlli sani. Le percentuali di pazienti affetti da SM che mostrano nei capelli concentrazioni elementari superiori al 95 ° percentile dei controlli erano 20% per Ni, 19% per Ba e U, e del 15% per Ag, Mo e Se. Viceversa, le percentuali di pazienti con SM mostrano capelli concentrazioni elementari inferiore al 5 ° percentile di controlli sani erano 27% di Al, 25% per Rb, 22% per Ag, 19% Fe, e il 16% per Pb. Dopo la stratificazione per sesso, soggetti sani non hanno mostrato alcuna differenza significativa nei livelli di oligoelemento,a differenza dei pazienti con SM. |
DISCUSSIONE
Dalla ricerca effettuata sono emersi un numero considerevole di articoli in merito agli effetti che le sostanze tossiche hanno sulla salute umana. Emerge che il meccanismo epigenetico è associato a malattie e/o alterazioni. In particolare gli di studi chiariscono come l’esposizione in utero a sostanze tossiche sia coinvolta nello sviluppo dell’ASD, di deficit cognitivi e neuro comportamentali, disabilità dello sviluppo neurologico, tra cui l’autismo, iperattività da deficit di attenzione, dislessia e altri disturbi cognitivi, patologie che colpiscono milioni di bambini in tutto il mondo. La frequenza di queste diagnosi è in aumento in Europa e nel resto del mondo (25).
I risultati della ricerca supportano inoltre un legame tra l’esposizione ambientale per inquinamento da traffico e il rischio di leucemia infantile.
L’esposizione a sostanze tossiche quindi, comporta modificazioni epigenetiche, alterazioni del sistema immunitario, endocrino, nervoso e stress ossidativo. A riguardo c’è un enorme corpo di prove sulla relazione tra esposizione a pesticidi ed elevato tasso di malattie croniche come diversi tipi di tumori, diabete, malattie neurodegenerative come il Parkinson, l’Alzheimer e SLA, difetti di nascita, disordini riproduttivi, problemi respiratori e malattie cardiovascolari.
La caratteristica delle malattie croniche è un disturbo di omeostasi cellulare che può essere indotto tramite azione primaria da parte di sostanze tossiche come perturbazioni di canali ionici, enzimi e recettori.
E’ stato evidenziato che la tossicità dopo l’inalazione di una dose tossica di micotossine comporta effetti sistemici esclusivi di danno polmonare e l’esposizione cronica ad alcuni IPA induce un aumento della metilazione del DNA nel promotore di particolari geni contribuendo a determinare effetti neurotossici sulle prestazioni comportamentali in particolare alterando la neurotrasmissione centrale (26). Le diverse distribuzioni di elementi nei capelli dei pazienti con SM rispetto ai controlli fornisce una prova indiretta supplementare di squilibrio metabolico di elementi chimici nella patogenesi di questa malattia.
CONCLUSIONI
L’Organizzazione Mondiale della Sanità (OMS) ha riconosciuto che circa 1/4 delle malattie è causato da fattori ambientali. Secondo le stime, il 23% dei decessi a livello mondiale (e il 26% dei decessi tra i bambini sotto i cinque anni) sono dovute a fattori ambientali modificabili (27).
L’Agenzia europea dell’ambiente (Aea) sottolinea che l’inquinamento ambientale contribuisce all’insorgenza di gravi malattie di natura cardiaca e respiratorie oltre che a tumori, riducendo la qualità e, di conseguenza, l’aspettativa di vita della popolazione. Essa rileva inoltre che l’Italia è il paese dell’Unione Europea segnato dal record di morti premature rispetto alla normale aspettativa di vita a causa dell’esposizione a tali sostanze tossiche. A riguardo, secondo i dati diffusi dall’Istat nell’agosto del 2015, il numero di morti è aumentato di circa l’11,3% ovvero quasi 46.000 decessi in più rispetto allo stesso periodo del 2014. L’unica soluzione per limitare gli effetti di un inquinamento sempre più pervasivo, è rappresentata dalla prevenzione primaria.
Il legame tra infermieri e la tutela dell’ambiente potrebbe essere implementato, essendo essi tra gli attori più rilevanti nello scenario sanitario. Gli infermieri sono numericamente numerosi e distribuiti in modo molto capillare, caratteristiche che rendono questa figura strategica per promuovere e preservare la salute mediante comunicazione diretta, volta a ridurre l’impatto che l’uomo ha sull’ambiente e le sue conseguenze sulla salute. Inoltre, tale tematica, per gli infermieri, risponde ad un preciso dovere deontologico, come richiamato all’ Articolo 19 del C.D: “L’infermiere promuove stili di vita sani, la diffusione del valore della cultura della salute e della tutela ambientale, anche attraverso l’informazione e l’educazione”.
BIBLIOGRAFIA ESSENZIALE
- Churg A, Zhou S, Wang X, Wang R, Wright JL. The role of interleukin-1beta in murine cigarette amole-induced emphysema and small airway remodeling. Am J Respir cellulare Mol Biol . 2009; 40 (4): 482-490.
- Cardenas A, Koestler DC, Houseman EA, Jackson BP, Kile ML, Karagas MR, Marsit CJ.(2015). Differential DNA methylation in umbilical cord blood of infants exposed to mercury and arsenic in utero. Epigenetics;10: 508-515
- US Environmental Protection Agency (EPA) 2010
- Disturbi dello spettro autistico. Pubblicato il 10-02-2010 in Autismo, aggiornato al 19-04-2013
- US EPA. Pesticides Science. https://www.epa.gov/science-and-technology/pesticides-science. Consultato il 22, febbraio 2016
- Boucher O, Muckle G, Jacobson JL, Carter RC, Kaplan-Estrin M, P Ayotte, Dewailly É, Jacobson SW. Prenatal exposure to methylmercury and PCBs affects distinct stages of information processing: an event-related potential study with Inuit children. Environ Health Perspect2014; 122 : 310;
- Karagas M, Choi AL, Oken E, Horvat M, Schoeny R, Kamai E, Grandjean P, Korrick S. Evidence on the human health effects of low-level methylmercury exposure.Environ Salute Perspect 2012; 120: 799-806
- US EPA. POPs: Persistent Organic Pollutants. https://www.epa.gov/science-and-technology/pesticides-science. Consultato il 22, febbraio 2016
- Verma N, Pink M, Rettenmeier AW, Schmitz-Spanke S. Review on proteomic analyses of benzo[a]pyrene toxicity. Proteomics. 2012;12(11):1731–55.
- Miklavčič A, Casetta A, Tratnik JS, Mazej D, Krsnik M, Mariuz M, Sofianou K, Špirić Z, Barbone F, Horvat M. Mercury, arsenic and selenium exposure levels in relation to fish consumption in the Mediterranean area. Environ res 2013; 120: 7-17
- Tolins M, Ruchirawat M, Landrigan P. The developmental neurotoxicity of arsenic: cognitive and behavioral consequences of early life exposure. Ann Global Health 2014; 80 : 303-14.
- Argos M, L Chen, Jasmine F, Tong L, Pierce BL, Roy S, Paul-Bruto R, Gamble MV, Harper KN, Parvez F. Gene-specific differential DNA methylation and chronic arsenic exposure in an epigenome-wide association study of adults in Bangladesh. Environ Salute Perspect 2015; 123 : 64-71.
- Marsit CJ. Influence of enviromental exposure on human epigenetic regulation. J Exp Biol 2015;218 : 71-9.
- Sánchez-Santed F, Colomina MT, Herrero Hernández E. Organophosphate pesticide exposure and Cortex 2016.; 74:417-426.
- Wenping Z, Fengjie T, Jinping Z, Senlin L, Mei Q. Chronic Administration of Benzo(a)pyrene Induces Memory Impairment and Anxiety-Like Behavior and Increases of NR2B DNA Methylation. Plos One 2016; 2:149-574.
- Bahadar H, Abdollahi M, Maqbool F, Baeeri M, Niaz K.. Mechanistic overview of immune modulatory effects of environmental toxicants. Infiammazione & Allergy-Drug Targets, 2015;13:382-386.
- Roberts AL, Lyall K, Hart JE, Laden F, Just AC, Bobb JF, Koenen KC, Ascherio A, Weisskopf MG. Perinatal air pollutant exposures and autism spectrum disorder in the children of Nurses’ Health Study II participants. Environ Salute Perspect, 2013;8: 978-984
- De Felice A, Greco A , Calamandrei G, Minghetti L. Prenatal exposure to the organophosphate insecticide chlorpyrifos enhances brain oxidative stress and prostaglandin E2 synthesis in a mouse model of idiopathic autism. J Neuroinflammation, 2016; 13:149.
- Cardenas A, Koestler DC, Houseman EA, Jackson BP, Kile ML, Karagas MR, Marsit CJ. Differential DNA methylation in umbilical cord blood of infants exposed to mercury and arsenic in utero. Epigenetics, ;10: 508-515.
- Sagiv SK, Kalkbrenner AE, Bellinger DC. Of decrements and disorders: assessing impairments inneurodevelopment in prospective studies of environmental toxicant exposures. Environ Health,2015;14:8.
- Baltazar MT, Dinis-Oliveira RJ, de Lourdes Bastos M, Tsatsakis AM, Duarte JA, Carvalho.. Pesticidesexposure as etiological factors of Parkinson’s disease and other neurodegenerative diseases–a mechanistic approach. Toxicol Letters, 2014; 2:85-103.
- Thompson PA, Khatami M, Baglole CJ, Sun J, Harris SA, Moon EY, et. al. Environmental immune disruptors, inflammation and cancer Carcinogenesis, 2015; 36: 232-253.
- Filippini T, Heck JE, Malagoli C, Del Giovane C, Vinceti M. Areview and meta-analysis of outdoor air pollution and risk of childhood leukemia. J Environ Sci Salute C Environ Carcinog Ecotoxicol Rev, 2015; 1:36-66.
- Tamburo E, Varrica D, Dongarrà G, Grimaldi LM. Trace elements in scalp hair samples from patients with relapsing-remitting multiple sclerosis. PlOs One,2015; 4: 122-142.
- An estimated 12.6 million deaths each year are attributable to unhealthy environments. Disponibile in http://www.who.int/mediacentre/news/releases/2016/deaths-attributable-to-unhealthy-environments/en/ Consultato il 11/ 04/ 2016
- Grova N, H Schroeder, Farinelle S, Prodhomme E, Valle A, Muller CP. Cholinergic cells in the nucleus basalis of mice express the N-methyl-D-aspartate-receptor subunit NR2C and its replacement by the NR2B subunit enhances frontal and amygdaloid acetylcholine levels. Chemosphere . 2008; 73 ( 1 Suppl ): S295-302.
- WHO Preventing disease through healthy environments : a global assessment of the burden of disease from environmental risks. Disponibile in http://www.who.int/quantifying_ehimpacts/publications/preventing-disease/en/ . Consultato il 10/05/2016
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.


