Valutazione dell'efficacia dello strumento Tri-Co nei pazienti post-chirurgici: Studio osservazionale
Benedetta Cianciolo1 and Manuela Ferrari2
- Infermiera Medicina Interna presso l’Azienda Sanitaria Locale di Biella
- Tutor della Didattica Professionale presso il Corso di Laurea in Infermieristica Università del Piemonte Orientale - Biella
* Corresponding Author: Benedetta Cianciolo, infermiera di Medicina Interna presso l’Azienda Sanitaria Locale di Biella. E-mail: benny.cianciolo@gmail.com
DOI: 10.32549/OPI-NSC-39
Cita questo articolo
ABSTRACT
Introduzione: ad oggi, non esiste uno strumento che identifichi il livello di intensità di cura adeguato nell'immediato post-operatorio nei pazienti sottoposti ad intervento chirurgico. Tra gli strumenti utilizzati, il Triage di Corridoio (Tri-Co), che comprende la valutazione empirica del livello di gravità e di dipendenza del paziente, potrebbe essere potenzialmente utile anche in ambito chirurgico.
Obiettivo: valutare l'efficacia dello strumento Tri-Co attraverso un'analisi della concordanza tra i punteggi ottenuti dallo strumento Tri-Co e l’allocazione reale del paziente per intensità di cura.
Materiali e Metodi: è stato condotto uno studio osservazionale presso l'Ospedale di Biella, su pazienti che erano stati sottoposti ad intervento chirurgico nel 2016, per i quali era stato calcolato il punteggio Tri-Co e successivamente valutato il grado di concordanza tra il punteggio Tri-Co e l'effettiva collocazione del paziente.
Risultati: sono stati osservati 671 pazienti, di questi, 443 sono stati inclusi nell’analisi. La concordanza, tra l’allocazione per intensità di cura secondo la valutazione in uso e il Tri-Co, è stata calcolata con il Kappa di Cohen pesato e relativo intervallo di confidenza al 95%. Il valore Kappa è stato pari a 0.125 (IC 95% 0.105 - 0.131), mostrando una concordanza scarsa tra i due tipi di valutazione. In particolare, nella valutazione dell’allocazione dei pazienti, il metodo Tri-Co sovrastima nella valutazione i pazienti da allocare in reparti appartenenti alla chirurgia a bassa intensità, mentre sottostima quelli da allocare presso le chirurgie a media ed alta intensità di cura.
Conclusione: i risultati ottenuti hanno dimostrato una scarsa concordanza tra l’allocazione per intensità di cura reale e con il Tri-Co. La valutazione del paziente chirurgico dovrebbe prevedere l’integrazione dell’indice ASA con il grado di complessità dell’intervento.
Parole Chiave: triage di corridoio, intensità di cura, chirurgia.
Assess effectiveness of the Tri-Co tool in post-surgical patients : an observational study
ABSTRACT
Introduction: to date, there is no tool that identifies the appropriate level of care intensity in the immediate post-operative period in patients undergoing surgery. Among the tools used, the Corridor Triage (Tri-Co), which includes the empirical evaluation of the level of severity and dependency of the patient, could also be potentially useful in surgery.
Objective: assess effectiveness of the Tri-Co tool trough the analysis of the concordance between the scores obtained by the Tri-Co instrument and the real allocation of the patient by intensity of care.
Materials and Methods: an observational study was conducted in Biella's Hospital, on surgical patients undergoing surgery in 2016 was calculated the Tri-Co score and, subsequently, assess the concordance index between Tri-Co score and the actual patient placement.
Results: 671 patients were observed, of which 443 were included in the analysis. The agreement between the intensity allocation according to the evaluation in use and the Tri-Co was calculated with weighed Cohen's Kappa and its 95% confidence interval. The Kappa value is 0.125 (IC 95% 0.105 - 0.131), showing poor agreement between the two types of evaluation. In particular, the Tri-Co method overestimation in the evaluation, the patients to allocate in low intensity care surgeries, while it underestimates the patients to allocate in medium and high intensity care surgeries.
Discussion: The results obtained showed a poor match between Tri-Co. and the real care intensity allocation. The assessment of the surgical patient should include the integration of the ASA index with the degree of complexity of the intervention.
Keywords: Triage, surgery admission, level of care.
INTRODUZIONE
I mutamenti del panorama sanitario italiano degli ultimi anni hanno portato allo sviluppo di un nuovo modello ospedaliero basato sull’intensità di cura in cui il protagonista è il paziente, valutato in base alla sua instabilità clinica e alla complessità assistenziale [1].
Per intensità di cura si intende la determinazione dell’intensità clinicamente richiesta, in base alla patologia e a specifiche alterazioni dei parametri fisiologici. Maggiore è il rischio di deterioramento clinico e la complessità assistenziale, più intenso è il livello di cura richiesto [2].
L’accoglienza del paziente in un’area di degenza appropriata per il suo livello di cura e lo spostamento al variare delle condizioni cliniche, devono seguire criteri oggettivi condivisi e formalizzati tra i professionisti.
A parità di risorse impiegate, l’assistenza sanitaria per intensità di cura massimizza gli effetti del percorso di presa in carico.
L’idea alla base dell’ospedale organizzato per intensità è di avere delle aree assistenziali con una diversa disponibilità di personale infermieristico rispetto ai modelli tradizionali, dove i pazienti con un quadro clinico più severo sono raggruppati in aree che richiedono una più assidua e rilevante assistenza infermieristica [3].
L’instabilità clinica si correla all’alterazione dei parametri fisiologici e permette l’identificazione del rischio di un rapido peggioramento o della morte; una sorveglianza efficace è l’elemento fondamentale affinché nella pratica non si trascuri alcun segno o sintomo di peggioramento [4]. Tra gli strumenti presenti in letteratura, in grado di valutare l’instabilità clinica, il più noto e utilizzato è il Modified Early Warning Score (MEWS) [5].
L’intensità assistenziale è una misura per definire la quantità e il livello di complessità dell’assistenza infermieristica necessaria per un paziente ed è il secondo fattore, insieme all’instabilità clinica, da tenere in considerazione quando si parla di intensità di cura. Essa pone in evidenza la relazione tra i bisogni assistenziali della persona e la disponibilità di risorse del personale [6]. Il concetto di complessità assistenziale esprime una valutazione relativa al grado di dipendenza e alla tipologia dei problemi che la persona presenta e per i quali viene erogata l’assistenza [7]. Nel corso degli anni è stata sviluppata una gamma di metodi differenti per la rilevazione della complessità assistenziale, la maggior parte dei quali in contesto anglosassone, americano e canadese; alcuni esempi sono presenti anche in Australia ed Europa. Il più noto di questi metodi è l’Indice di Dipendenza Assistenziale (IDA) [8].
L’instabilità clinica e la complessità assistenziale devono naturalmente integrarsi tra di loro per fornire l’esatta collocazione del paziente nell’area ad intensità di cura adeguata a garantire un setting assistenziale coerente con i problemi clinici [9]. Per un utilizzo più appropriato dei posti letto in aree ad altissimo tasso di occupazione, e quindi dotate di ridotta flessibilità, ma anche per un corretto uso delle risorse disponibili in realtà meno affollate e con dotazioni organiche meno contratte, può essere utile prevedere l’attivazione di un sistema di triage interno all’ospedale finalizzato a stratificare, in maniera semplice e rapida, il livello di gravità clinica del paziente in modo da poterlo assistere nel setting più adeguato [10].
Il metodo Triage di Corridoio (Tri-Co) comprende la valutazione empirica del livello di gravità e di dipendenza grazie all’integrazione di due strumenti: il Modified Early Warning Score e l’Indice di Dipendenza Assistenziale. Il metodo permette di ottenere un indice utile ad assegnare il paziente all’area ad intensità di cura più adeguata [11].
Il Triage di corridoio è già stato sperimentato in altre realtà italiane, presso l’AUSL 6 Ospedale di Livorno in ambito medico [12], all’IRCCS Fondazione Policlinico San Matteo di Pavia [13], nel Pronto Soccorso della Fondazione Poliambulanza [14] e, in ambito chirurgico, nell’Ospedale di San Giovanni in Persiceto. Il Persiceto’s Score prevede l’integrazione dell’indice American Society of Anesthesiologist – Physical Status Classification System (ASA) e dell’intensità dell’intervento associati alla Scala di Barthel [15].
Una valutazione complessiva del paziente chirurgico deve integrare il contributo infermieristico e quello medico. In questo studio sono stati presi in considerazione indici quali l’ASA e la Classificazione Internazionale degli Interventi Chirurgici [16] ad integrazione dello strumento Tri-Co. L’esigenza di utilizzare uno strumento per migliorare allocazione del paziente chirurgico nasce dalla riorganizzazione per intensità di cura dell’Ospedale di Biella, come da Atto Aziendale del 2005.
Obiettivo dello studio
L’obiettivo dello studio è quello di valutare l'efficacia dello strumento Tri-Co attraverso un'analisi del concordanza tra i punteggi ottenuti dallo strumento Tri-Co e l’allocazione reale del paziente per intensità di cura, nel contesto chirurgico dell’Ospedale di Biella.
MATERIALI E METODI
Lo studio condotto è di tipo osservazionale.
La raccolta dati è avvenuta dal 19 ottobre al 19 dicembre 2016, includendo nello studio tutti i pazienti afferenti al Dipartimento Chirurgico dell’Ospedale di Biella.
Il comitato etico locale ha ritenuto che in questo caso non era richiesta l’approvazione etica formale. La partecipazione allo studio era in forma anonima. Non sono stati offerti o previsti incentivi economici ai partecipanti per essere inclusi in questo studio, i dati sensibili non sono stati né utilizzati né richiesti.
Lo studio è stato condotto in conformità con le considerazioni etiche delle dichiarazioni di Helsinki.
Criteri di inclusione ed esclusione
Sono stati inclusi nello studio i pazienti maggiorenni sottoposti ad intervento chirurgico, sia in elezione che in urgenza, in regime di ricovero ordinario.
Sono stati esclusi dallo studio i pazienti ricoverati presso altri Dipartimenti, gli utenti ricoverati con regime di ricovero day-hospital, one-day-hospital o sottoposti a procedure chirurgiche di ginecologia e ostetricia.
Raccolta dati
Prima dell'avvio dello studio è stato previsto un momento formativo in cui gli infermieri sono stati istruiti sul corretto uso dello strumento Tri-Co. Il Tri-Co è stato applicato dal personale infermieristico in fase di arrivo in reparto dell’assistito nell’immediato post-operatorio.
Tramite la consultazione della documentazione sanitaria sono stati raccolti i dati anagrafici, l’indice ASA e il grado di complessità dell'intervento chirurgico, attribuiti secondo la Classificazione Internazionale degli Interventi Chirurgici e dal medico Anestesista in fase di risveglio post-operatorio. L’allocazione del paziente per intensità di cura ha tenuto conto: a) della durata dell’intervento, b) della complessità dell’intervento, c) della comparsa di problemi respiratori, d) della necessità di emotrasfusioni ed e) dell’utilizzo di ammine e/o colloidi.
Strumenti
Il Triage di Corridoio (Tri-Co) è composto dall'integrazione di due strumenti: il Modified Early Warning Score e l’Indice di Dipendenza Assistenziale, che definiscono rispettivamente il livello di instabilità clinica e il livello di complessità assistenziale. Nel primo strumento si raccolgono dati relativi alla stabilità/instabilità clinica, mentre il secondo classifica le informazioni relative alla complessità assistenziale. Tali strumenti possono essere utilizzati dall’equipe medico-infermieristica.
La Tabella 1, mostra come l’integrazione degli score dei due indici identifichi l’area di intensità di cura (alta, media e bassa).

Analisi Statistica
I dati sono stati raccolti all’interno di un foglio di calcolo Excel ed analizzati con il software statistico Stata 15.1 [17]. Per ogni variabile sono state riportate le frequenze assolute e percentuali. La concordanza tra l’allocazione per intensità di cura secondo l’attuale valutazione e il metodo Tri-Co è stata calcolata con il Kappa di Cohen pesato e relativo intervallo di confidenza al 95%.
Di seguito i valori di riferimento del kappa: k≤0.2= concordanza scarsa; k compreso fra 0.21 e 0.4 = concordanza modesta; fra 0.41 e 0.61 = moderata; fra 0.61 e 0.80 = buona; >0.80 = eccellente [18]. Il test di McNemar è stato utilizzato per valutare sullo stesso campione di pazienti, l’esistenza di differenze significative fra l’effettiva allocazione dei pazienti e la valutazione avvenuta secondo il metodo Tri-Co.
Tutti i test statistici con un p-value<0.05 sono stati considerati come significativi.
RISULTATI
Nel periodo di studio sono stati osservati 671 pazienti sottoposti ad intervento chirurgico. Di questi, 443 sono stati inclusi nelle analisi; i restanti 228 sono stati esclusi per incompletezza dei dati raccolti. L’età media del campione è di 66.21 anni (SD=17.3), range 18-104 anni, e composto dal 44.7% (198) da uomini e dal 55.3% (245) da donne.
Nella Tabella 2, sono riassunte le caratteristiche del campione in base all’allocazione reale per intensità di cura.

La Tabella 3, riporta la distribuzione di frequenza e percentuale dei pazienti sulla base degli score legati agli indici MEWS e IDA.
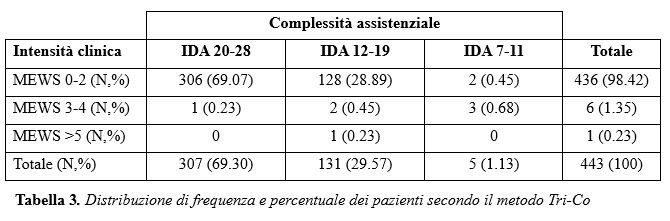
Il confronto con la reale allocazione del paziente e quello suggerito dall’indice Tri-Co è riportato in Tabella 4.
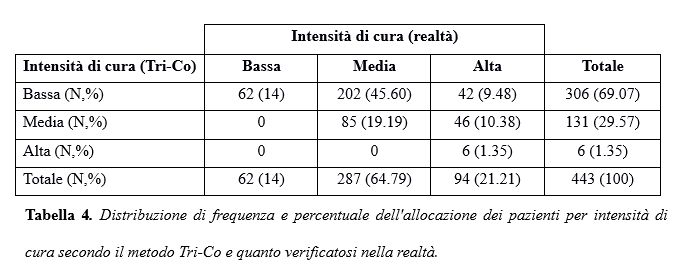
I pazienti allocati in reparti appartenenti alla bassa intensità di cura sono stati il 14% (62), in base alla valutazione con il metodo Tri-Co dovrebbero essere il 69.07% (306, 14%<67.95%, p<0.0001). Il 64.79% (287) dei pazienti sono ricoverati presso una chirurgia a media intensità, la valutazione Tri-Co ne indicherebbe il 30.7 % (136, 64.79%> 30.7%, p<0.0001). Per quanto riguarda l'alta intensità di cura i ricoveri sono stati 21.2% (94), mentre Tri-Co ne assegnerebbe l’1.35% (6, 21.2%>1.35%, p<0.0001).
Infine l’analisi della concordanza tra l’allocazione per intensità di cura secondo l’attuale valutazione e il metodo Tri-Co è stata valutata attraverso il coefficiente Kappa di Cohen pesato e relativo intervallo di confidenza al 95%. In particolare è risultato che il valore di Kappa è stato pari a 0.125 (IC 95% 0.105 – 0.131), evidenziando una scarsa concordanza tra le due metodiche.
DISCUSSIONE
Lo strumento Tri-Co si è dimostrato di facile utilizzo ed in grado di fornire dati di semplice lettura, riproducibili e confrontabili, potendo essere utilizzato da infermieri e medici in modo congiunto. Questo studio indica una scarsa concordanza tra i risultati ottenuti con il solo utilizzo del Tri-Co e l’allocazione reale del paziente. La valutazione del paziente chirurgico con il Tri-Co dovrebbe prevedere l’integrazione con il grado di complessità dell’intervento e l’indice ASA, in linea con quanto previsto dalle “Recommendation for specific surgery grades, minor, intermediate and major or complex and asa” del 2016 [16], perché il metodo Tri-Co, come è emerso dal test di McNemar, sovrastima nella valutazione dei pazienti allocati in reparti appartenenti alla chirurgia a bassa intensità, mentre sottostima quelli ricoverati presso le chirurgie a media e alta intensità di cura.
I sistemi di valutazione dell’intensità di cura, ad oggi, non presentano uno strumento utile a integrare le informazioni relative alla complessità/rischio chirurgico con quelle relative alla complessità assistenziale. I dati presentati in questo studio suggeriscono di utilizzare criteri oggettivi di valutazione per la corretta allocazione dell’assistito. Per quanto riguarda l'uso di strumenti quali Modified Early Warning Score, studi condotti in ambito di emergenza suggeriscono che l’uso di un solo strumento non può essere sufficiente per la precoce identificazione del peggioramento delle condizioni del paziente e della necessità dunque di associarne sempre l'uso al giudizio clinico [14]. Questo aspetto deve senz'altro essere tenuto in considerazione anche nella valutazione del paziente in ambito post - chirurgico.
CONCLUSIONI
In prospettiva, studi di questo tipo potrebbero risultare utili sia in realtà già organizzate per intensità di cura, al fine di valutare la corretta sistemazione dell’utente, sia in quelle suddivise per specialità, per studiare la fattibilità del cambiamento e il beneficio che questo potrebbe apportare. In accordo con gli studi condotti in ambito di emergenza e in ambito chirurgico, la scelta del metodo con il quale valutare l’intensità di cura deve prevedere l’uso di sistemi validati, adattati al contesto locale sulla base delle risorse disponibili. L’introduzione di strumenti di valutazione deve essere accompagnata da un percorso di adattamento degli strumenti stessi; tale adattamento deve prevedere il contributo di tutte le figure professionali coinvolte, ciò contribuirebbe a fornire uno strumento di valutazione effettivamente capace di garantire una migliore organizzazione delle risorse umane e di rispondere meglio alle esigenze della persona assistita [19]. Negli ultimi anni la letteratura ha proposto numerosi strumenti per la valutazione della complessità assistenziale, pur con caratteristiche diverse tutti integrano la valutazione della stabilità clinica con indicatori di funzionalità cardiocircolatoria e respiratoria e la valutazione del livello di autonomia della persona assistita. La valutazione di quest’ultima dimensione risulta particolarmente utile al fine di definire il carico di lavoro degli infermieri e la miglior organizzazione possibile delle risorse disponibili.
Limiti dello studio
Lo studio presenta dei limiti in relazione al campione esaminato, sarebbero infatti utili ulteriori studi condotti su popolazioni più ampie per confermare o meno tale livello di concordanza. Inoltre, il dato potrebbe essere influenzato dalla tipologia di utenza chirurgica dell’Ospedale Biellese che rientra nella categoria a bassa-media intensità di cure in quanto, non esistendo specialità chirurgiche, le situazioni critiche vengono dirottate in altre strutture ospedaliere.
Eventuali Finanziamenti
Questa ricerca non ha ricevuto nessuna forma di finanziamento
Conflitti di interesse
Gli autori dichiarano che non hanno conflitti di interesse associati a questo studio
Ringraziamenti
Gli autori ringraziano l’ASL BI, l’Università degli Studi del Piemonte Orientale e la Direzione del master “Management per le funzioni di coordinamento delle professioni sanitarie”, per aver permesso la raccolta dei dati, l’analisi e la condivisione dei risultati ottenuti.
BIBLIOGRAFIA
- Alaimo M (2015) Ospedali per intensità di cura: i risultati dello studio sui nuovi modelli assistenziali (Internet). Modificato 2018; consultato il 18/03/2019, disponibile all'indirizzo: HYPERLINK "http://www.nurse24.it/"http:// HYPERLINK "http://www.nurse24.it/"nurse24.it.
- Cagnazzo R (2016) Intensità di cura e strumenti di classificazione , AcademyCm al congresso FADOI-ANIMO Triveneto 2016 interpretare uno studio clinico (Internet). Consultato il 18/03/2019, disponibile all'indirizzo: HYPERLINK "http://www.academycm.org/"http:// HYPERLINK "http://www.academycm.org/"academycm.org.
- Silvestro A, Maricchio R, Montanaro A, Molinar Min M, Rossetto P (2009) La complessità assistenziale - concettualizzazione, modello di analisi e metodologia applicativa. Milano: McGraw-Hill.
- Odell M, Victor C, Oliver D (2009) Nurses’ role in detecting deterioration in ward patients: systematic literature review, Journal of Advanced Nursing; 1992:2006.
- Ludikhuize J, Smorenburg S, de Rooij S, de Jonge E (2012) Identification of deteriorating patients on general wards; measurement of vital parameters and potential effectiveness of the Modified Early Warning Score. J Crit Care, 27, 424. 7-13
- Cologna M, Zanolli D, Saiani L (2019) Complessità assistenziale: significati e interpretazioni, Assist Inferm Ric; 29 (4): 184-191
- Rossetti AML, Lettieri A, Greco L, Dalponte A (2016) Sistemi per la valutazione della complessità assistenziale a confronto: revisione narrativa della letteratura, Assist Inferm Ric; 35(2): 70-81.
- Fagerström L, Rainio AK, Rauhala A, Nojonen KJ (2000) Validation of a new method for patient classification, the Oulu Patient Classification. J Adv Nurs, 31(2), 481-90.
- Mathieu G (2007) Triage di Corridoio (Tri-Co): strumento utile per migliorare la qualità dell’assistenza Italian Journal of Medicine;(1)2: 3-5.
- Subbe CP, Kruger M, Rutherford P, Gemmel L (2001) Validation of a modified Early Warning Score in medical admissions (Internet). Consultato il 02/03/2019, disponibile all'indirizzo: http:// HYPERLINK "http://www.ncbi.nlm.nih.gov/pubmed/11588210"ncbi.nlm.nih.gov/pubmed/11588210 .
- Robb G, Seddon M (2010) A multi-faceted approach to the physiologically unstable patient. Qual Saf Health Care, 19(5), e47.
- Bartolomei C, Cei M (2007) L’allocazione dei pazienti in un reparto di Medicina Interna organizzato per intensità di cure: lo studio ADOIT Tri-Co (Triage di Corridoio). Ital J Med, (1), 32-36.
- Baratto S (2012) Validazione di uno strumento per l’organizzazione dell’assistenza infermieristica, XVI Congresso federazione nazionale Collegi IPASVI, 33-34.
- Rossetti L, Franchini M, Conti C, Tosini F, Cominelli F (2018) Classificazione dei pazienti per intensità di cura in Pronto Soccorso. Assist Inferm Ric, 37, 120-127.
- Buli F, Talarico F, Suppressa A et al. (2008) Riorganizzazione UUOO Chirurgia/Urologia/Senologia/Ginecologia per intensità di cura/complessità assistenziale infermieristica, Dipartimento Chirurgico/Dipartimento Materno Infantile, Stabilimento Ospedaliero di San Giovanni di Percesito, Azienda USL di Bologna.
- NICE guideline [NG45] (2016) Routine preoperative tests for elective surgery (Internet) Consultato 2 settembre 2019, disponibile all’indirizzo: HYPERLINK "https://www.nice.org.uk/guidance/ng45/chapter/Recommendations" \l "recommendations-for-specific-surgery-grades-minor-intermediate-and-major-or-complex-and-asa"https://www.nice.org.uk/guidance/ng45/chapter/Recommendations#recommendations-for-specific-surgery-grades-minor-intermediate-and-major-or-complex-and-asa
- (2017) Stata Statistical Software: Release 15. College Station, TX: StataCorp LLC.
- Landis J, Koch, G (1977) The measurement of observer agreement for categorical data. Biometrics, 33(1), 159–174.
- Rocco M J,Papetti A (2012) La valutazione della complessità assistenziale infermieristica in Medicina Interna: applicazione di due metodi, Italian Journal of Medicine, 6, 27-32.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
La Sindrome di Münchausen per procura: conoscenze, attitudini, percezioni tra i professionisti sanitari che operano nel Dipartimento di Emergenza
Maria Chiara Carriero1, Roberto Lupo2, Pietro Santoro3,Francesca Simone4, Ornella De Mitri5, Antonino Calabrò6, Federica Maria Pia Ferramosca7, Carmen Donadio8, Maicol Carvello9
- Psicologa presso l’Istituto Santa Chiara, sede di Roma
- Infermiere presso l’Asl di Lecce, Ospedale San Giuseppe da Copertino (LE)
- Docente presso Servizio di formazione e consulenza MathCounseling, (LE)
- Infermiera presso Residenza Sociosanitaria Assistenziale per anziani (R.S.S.A.),Madonna delle Grazie, Andria (BAT)
- Dirigente Medico presso l’Asl di Lecce, Presidio Ospedaliero Vito Fazzi (LE)
- Infermiere presso l’Asl di Biella, Ospedale degli Infermi (BI)
- Ostetrica (Le)
- Infermiera presso l’Azienda Sanitaria Matera,Ospedale Distrettuale “Salvatore Peragine” Stigliano (MT)
- Tutor Didattico presso “Università degli studi di Bologna”, Corso di Laurea in Infermieristica, sede di Faenza (RA)
Corresponding author: Dott. Antonino Calabrò, Infermiere presso l’ASL Biella S.P.D.C.
E-mail: anto.cala76@gmail.com
DOI: 10.32549/OPI-NSC-38
Cita questo articolo
ABSTRACT
Introduzione: La Sindrome di Münchausen per Procura (Münchausen Syndrome by Proxy - MSbP) è una condizione in cui la figura di accudimento, solitamente la madre, procura o simula un danno fisico e psicologico al proprio figlio, per richiamare su di sé le attenzioni delle persone con cui si relaziona tramite il piccolo. Il danno psicologico che ne consegue sulle vittime è devastante e può causare anche la morte. Dalla letteratura emerge la difficoltà di svolgere la diagnosi della Sindrome, per cui occorre un’adeguata formazione del personale sanitario.
Obiettivo: valutare il grado di conoscenza della Sindrome di Münchausen per Procura tra i professionisti che lavorano in contesti di emergenza-urgenza.
Materiali e metodi: E’ stato condotto uno studio osservazionale e multicentrico presso le Unità Operative di Pronto Soccorso di quattro ospedali del Sud Italia. Lo strumento utilizzato è questionario di Hochhauser, consegnato in busta chiusa ai Direttori delle Unità operative e ai coordinatori infermieristici dei vari reparti e distribuito al personale Medico ed infermieristico.
Risultati: Il campione è costituito da 137 professionisti sanitari, di cui fanno parte medici e infermieri. Solo il 22.6% (n=31) ha dichiarato di conoscere la MSbP. L’86.1% (n=118) sostiene di non aver mai trattato la MSbP. Il 53.3% (n=73) ha sospettato o potrebbe ora sospettare retrospettivamente tale Sindrome in alcuni casi trattati. Il 41.6% (n=57) ha riscontrato genitori che esagerassero i sintomi del bambino o attribuissero significati patologici gravi a malattie sintomatologiche modeste. Il 93.4% (n=128) sostiene che sarebbero utili e necessari corsi di formazione per approfondire tale Sindrome.
Conclusioni: I risultati del nostro studio mostrano una scarsa conoscenza della Sindrome di Munchausen tra gli operatori sanitari, nonché lacune in un eventuale gestione di un caso. Si evidenzia la necessità di incrementare corsi di formazione in merito a tale tematica, con l’obiettivo di aumentare la consapevolezza del professionista sanitario rispetto al riconoscimento, diagnosi e cura di questa forma di abuso.
Parole chiave: Sindrome di Munchausen, Sindrome di Munchausen per Procura, maltrattamento sui minori.
The Münchausen Syndrome by Proxy: knowledge, attitudes, perceptions among health professionals of the Department of Emergency
ABSTRACT
Introduction: The Münchausen Syndrome by Proxy (MsbP) is a condition in which the caring figure, usually the mother, causes or simulates a physical and psychological damage to her own child, in order to call upon herself the attentions of the people with whom she relates through the baby. This resulting psychological damage on the victims is devasting and it can even lead to death.
From the Scientific Literature emerges the difficulty in diagnosing the Syndrome, therefore an adequate training of the healthcare personnel, is necessary.
Purpose: To assess the level of knowledge of the Münchausen Syndrome by Proxy among professionals working in the Emergency Department.
Material and methods: An observational and multicenter study was conducted in four hospitals located in the South of Italy. The tool used is the questionnaire of Hochhauser, was delivered in a sealed envelope to the Directors of the first Aid Operating Units and to the coordinators of the various departments and later distributed to the Medical and Nursing Staff.
Results: The sample consists of 137 health professionals, which includes doctors and nurses Only 22.6% (n = 31) said they knew about the MSbP. 86.1% (n = 118) say they have never treated MSbP. 53.3% (n = 73) suspected or could now retrospectively suspect this syndrome. 41.6% (n = 57) found parents who exaggerated the child's symptoms or attributed serious pathological meanings to modest symptomatological diseases. 93.4% (n = 128) asserted that training courses would be useful and necessary to deepen this syndrome.
Conclusions: The results of the study indicate that only a minority of the analyzed professionals know the Münchausen Syndrome by proxy and only some of them would know how to manage and deal with such a situation. The need to increase professional training courses is highlighted on this issue, with the aim of improving the health professional's awareness about the importance of recognition, diagnosis and treatment of this form of abuse.
Keywords: Münchausen Syndrome, Münchausen Syndrome by Proxy, mistreatment of children.
Introduzione
La Sindrome di Munchausen per Procura (Munchausen Syndrome by Proxy - MSbP) è una condizione in cui la figura che si prende cura del bambino, solitamente la madre, [1] procura o simula un danno fisico e psicologico al proprio figlio, per richiamare su di sé le attenzioni delle persone con cui si relaziona tramite il piccolo. Viene menzionata per la prima volta in letteratura nel 1977 dal pediatra inglese Roy Meadow [2], che ne coniò il termine nel lavoro pubblicato su Lancet, definendola come “un bizzarro disordine mentale”. Già in questo suo scritto, si sottolineava che i metodi usati per creare sintomi fossero eterogenei e crudeli ma che l’intenzione del genitore non fosse quella di nuocere ai figli, ma l’espressione di un estremo bisogno di attenzione [3], facendo sospettare una malattia che richiedesse frequenti consulti, ricoveri o interventi chirurgici. Il bambino per contro, a causa delle ripetute ospedalizzazioni e delle procedure diagnostico-terapeutiche cui viene sottoposto, riporta gravi sequele psico-fisiche, fino a giungere nei casi più gravi, circa il 10%, alla morte [2].Tra i metodi usati per causare sintomi nel bambino si ricorda: l’iniezione di insulina o urine, l’uso di veleno per topi, lassativi [4], sedativi, sale da cucina, lesioni facciali, soffocamento [5], volontaria sotto nutrizione, induzione di attacchi epilettici [4,5]. Secondo alcuni studi, almeno il 70% delle madri abusanti sono state a loro volta vittime di maltrattamento [6] e abusi emotivi, fisici e sessuali [7]. Il danno psicologico che ne consegue sulla vittima di MSbP è devastante. Spesso infatti, sono compiuti tentativi di suicidio ein fase adolescenziale,si fa abuso di alcol e fumo e si hanno problemi di delinquenza. Le vittime mostrano inoltre, ipocondrie, fobie, turbe sessuali, ansie e vissuti di malattia, di isolamento ed emarginazione. In casi estremi invece, si istaurano disturbi di personalità di tipo borderline [8] o personalità multipla [9]. Tra le caratteristiche messe in evidenza rispetto alla figura materna in situazioni di MSbP emerge che, nonostante sia molto attenta, presente, con ottime conoscenze nell’ambito medico e con buone capacità espressive, spesso assume atteggiamenti inappropriati: si rifiuta di lasciare il bambino da solo, si propone per somministrare essa stessa i farmaci ed effettuare la raccolta di sangue e urina [10]. Gli aspetti patologici che bisognerebbe considerare della madre sono le reazioni paranoidi, la convinzione maniacale che il figlio sia malato e la personalità sociopatica [11]. Queste donne sfruttano gli altri, violando le norme sociali e morali, senza senso di colpa o rimorso alcuno. Possono essere, inoltre, affette da un disturbo di personalità (paranoide, narcisistico, istrionico e borderline), ed è spesso ricorrente che le madri abusanti siano state a loro volta vittime di maltrattamento durante l’infanzia [11]. Secondo Morrell B, Tilley D.S. [12] il ruolo dei padri, invece, è incerto e raramente esplorato. Tendono, infatti, ad essere distanti e assenti, sia fisicamente che affettivamente, dalla vita familiare, e ciò facilita la messa in atto degli abusi da parte della madre [12].
Classificata tra le cosiddette “Patologie delle Cure”, in cui sono presenti tre tipi di categorie cliniche (Incuria, Discuria e Ipercuria), la Sindrome di Munchausen per Procura viene inquadrata nell’Ipercuria e rinominata come “Disturbo Fittizio provocato da altri” nella categoria nosografica dei Disturbi Fittizzi del DSM-5[13]. Sebbene questa Sindrome sia considerata una forma di abuso sul minore, ad oggi non è ben chiaro il tasso di prevalenza sul nostro territorio [14]. In generale, secondo il Rapporto sulla Prevenzione del maltrattamento all’infanzia in Europa 2013 [15], oltre 91mila minorenni sono stati maltrattati in Italia [15,16], per cuinel 2006, l’Organizzazione Mondiale di Sanità (OMS) [17]ha dichiarato il maltrattamento e l’abuso infantile un problema di salute pubblica. Tuttavia, nonostante la sensibilizzazione sociale stia progredendo, la sottostima della questione è ancora ampia, persino in campo sanitario. A renderlo un problema difficile da diagnosticare sono, come definisce l’OMS [18], “meccanismi culturali di minimizzazione e negazione del fenomeno, perché si verifica prevalentemente all’interno della famiglia, col forte rischio di restare inespresso e invisibile”.
La diagnosi di tale sindrome risulta, quindi, essere molto complicata e difficile da riconoscere, tuttavia a porre il sospetto di questo abuso potrebbe essere, in primo luogo, l’infermiere di triage del pronto soccorso, che dovrebbe essere formato ed aggiornato riguardo il percorso sulla gestione del bambino maltrattato e abusato. Inoltre, un’indagine corretta dei segni e sintomi fin dal primo approccio, potrebbe essere un passaggio fondamentale nel percorso diagnostico e assistenziale [15,18,19].
Per tale Sindrome non èancora presente un corpus di ricerca consolidato, poiché mancano gli strumenti sia per poter identificare precocemente i bambini a rischio, sia per una corretta gestione della malattia in tutte le sue manifestazioni.A livello scientifico internazionale la Sindrome di Munchausen per procura è riconosciuta, ma in Italia rappresenta un fenomeno ancora sottostimato e diagnosticato con difficoltà. Questa mancanza di identificazione, oltre a causare un danno psico-fisico sul bambino, porta ad effettuare test e procedure di laboratorio non necessari, che possono prolungare le ospedalizzazioni e aumentare i costi dei sistemi sanitari.
Inoltre, pochi sono gli studi in merito alle conoscenze, attitudini, percezioni e metodi di rilevazione delle forme di maltrattamento da parte del personale sanitario. Da qui, la scelta di indagare il grado di conoscenza della Sindrome di Munchausen per Procura tra gli infermieri ei medici che lavorano in Ospedale.
Obiettivo: Scopo principale dello studio è stato valutare il grado di conoscenza della Sindrome di Munchausen per Procura (Munchausen Syndrome by Proxy - MSbP) tra gli Infermieri e i Medici di area critica in quattro Ospedali del Sud Italia, al fine di evidenziare eventuali necessità formative.
Materiali e Metodi
È stato condotto uno studio trasversale conoscitivo e multicentrico presso quattro Ospedali Italiani, in particolare presso le Unità Operative del Pronto Soccorso della Regione Puglia: Ospedali “Vito Fazzi” di Lecce (LE), “Santa Caterina Novella” di Galatina (LE), “San Giuseppe” di Copertino (LE) e “Lorenzo Bonomo” di Andria (BT). Dopo aver ottenuto le autorizzazioni (Prot. n°.10/18 del 14/06/2018; n° 03/18 del 08/03/2018; 28/05/2018) presso le Direzioni Sanitarie ed Infermieristiche dei centri sede d’indagine, nel periodo da maggio 2018 a gennaio 2019, è stato somministrato il questionario dello studio di Hochhauser et al.[20], allo scopo di valutare le conoscenze infermieristiche e l’esperienza professionale in merito alla Sindrome. Il questionario utilizzato e riportatoè stato consegnato in busta chiusa, con copia della relativa autorizzazione, ai Direttori delle Unità operative e ai coordinatori dei vari reparti.
Oltre a domande di interesse demografico, lo strumento è composto da 13 domande a risposta chiusa ed unaopzionalea risposta aperta. Il questionario è suddiviso in 4 sezioni contraddistinte con le lettere A,B,C e D, in cui sono ripartite delle domande secondo criterio di pertinenza ad un particolare ambito: Sez. A – Dati socio professionali, Sez. B – Grado di conoscenza della sindrome(items 1-4), Sez. C – Percezione e pratica professionale (items 5-6), Sez. D – Esperienza professionale e percezione bisogno formativo (items 7-13). Il questionario si articola in due percorsi diversi a seconda della risposta alla prima domanda, inerente alla conoscenza della Sindrome. Questi due percorsi, poi, si riuniscono nell’ultima serie di domande comune ad entrambi.
La domanda 4 proponeva 18 items inerenti lecaratteristiche distintive della Sindrome, veniva quindi richiesto di indicare quelle ritenute corrette.
All’interno della presentazione del questionario sono state enunciate le caratteristiche dello studio. Tutti i soggetti che hanno partecipato allo studio hanno ricevuto la scheda informativa e il modulo di consenso che dovevano essere firmati. I dati sono stati raccolti in forma aggregata nel rispetto della privacy e avendo cura di mantenere l'anonimato dei partecipanti. Non sono stati offerti incentivi per la partecipazione allo studio. I soggetti coinvolti nell’indagine dovevano soddisfare dei criteri di eleggibilità allo studio; in particolare, sono stati reclutati Infermieri e Medici delle unità operative di Pronto Soccorso, in quanto attivamente coinvolti nell’assistenza del paziente pediatrico, e operatori sanitari con almeno un anno di esperienza lavorativa in area critica.
Analisi statistica
Sono state condotte analisi descrittive per tutte le variabili qualitative e quantitative. Le variabili continue sono state sintetizzate tramite media e deviazione standard (DS) e le variabili categoriche mediante frequenze e percentuali. Il test t di Student per dati non appaiati, è stato eseguito per confrontare le medie fra due sottogruppi indipendenti. Il test chi-quadrato è stato eseguito perindividuare significative differenze fra due sottogruppi indipendenti in termini di percentuali o proporzioni. Tutti i test con p-value<0.05 sono stati considerati come significativi. I dati raccolti, sono stati analizzati attraverso l’uso di un software (Software Statistical Package for Social Science) versione 17.
Risultati
Sezione A: caratteristiche socio-demografiche del campione
Il campione è costituito da 137 professionisti, tra medici (22.6%, N=31) e infermieri (73%, N=100) che lavorano presso i Dipartimenti di Emergenza-Urgenza (Tabella 1), il 4.4 % (N=6) erano risposte mancanti,ovvero il tipo professionista sanitario non era descritto.Tra i partecipanti il 58.4% (N=80) è di genere maschile, il 39.4% (N=54) di genere femminile, mentre il 2.2 % (N=3) non ha dichiarato il proprio genere. La fascia di età dei professionisti maggiormente frequente è quella compresa tra gli anni 41-50, con una percentuale del 34.3% (N=47). I professionisti lavorano, all’interno delle Unità Operative di pronto soccorso mediamente da circa 9.5 anni (SD = 8.0).

Sezione B: grado di conoscenza della MSbPtra i professionisti sanitari
Alla domanda se conoscessero o meno la sindrome (Tabella 2), solo il 22.6% (n= 31) del campione ha risposto affermativamente. Tra le fonti di informazione, rientra la formazione di base (7.3%, n=10), i corsi di formazione post-base (2.2 %, n=3), corsi di aggiornamento per la Formazione Continua in Medicina (2.9.%, n=4). Ulteriori informazioni sono state ricevute attraverso uno scambio informativo con altri colleghi infermieri (2.9 %, n=4) e Tv-mass-media (2.2%, n=3). Tra le fonti di informazione, nell’ambito della formazione di base e post base, l’1,5% (n=2) attraverso convegni; durante il corso di Laurea in Infermieristica (2.2; n=3) e corso di Laurea in Medicina (0.7% n=1); durante il corso di specializzazione in medicina legale (0.7%, n=1).
Nell’item 4 della Tabella 2, venivano chieste tra una serie di caratteristiche quelle distintive della Sindrome di Munchausen per Procura. Sebbene il 77.4% (n=106) non abbia rilasciato risposta all’item, il 64.5% (n=20/31) dei rispondenti ha riconosciuto l’item “La Sindrome di Munchausen per Procura è una forma di abuso su minore classificabile tra le cosiddette Patologie delle Cure” come esatto. Mentre, il 58.1% (n=18/31) ha riconosciuto l’item “La madre assume atteggiamenti inappropriati al periodo evolutivo del bambino” come esatto, nonostante fosse sbagliato. L’item “La madre è fredda o indifferente nei confronti del bambino” è stato segnato esatto dal 12.9% (n=4/31) nonostante fosse sbagliato. Il 16.1% (n=22), inoltre, ha sostenuto che i disturbi indotti\simulati più comunemente non fossero convulsioni, sanguinamento, squilibri biochimici, febbre o vomito, ma manifestazioni respiratorie, gastrointestinali, ematiche, otorinolaringoiatriche e altre disfunzioni a carico di vari organi. Ciò nonostante, il 19.7% (n=27) sostiene che il fine ultimo delle azioni materne non sia la morte del bambino (Tabella 2).
Inoltre, è stata calcolata le media degli anni lavorativi, ed è emerso che i professionisti lavorano mediamente all’interno delle unità operative da circa 9.5 anni (SD = 8.0). Confrontando le medie dell’esperienza lavorativa in funzione dell’item n. 1 (Tabella 2), che esplorava la conoscenza della patologia, emerge che la percentuale di coloro che non conoscono la patologia è pari al 77.4% (media =9.4, n=106;SD = 8.4) contro una percentuale pari al 22.6%; (media di 8.2, n=31, SD = 7.1) tra chi la conosce. Questa differenza non risulta però statisticamente significativa (t = 0.727; p = 0.468).




Sezione C-D: percezione del bisogno formativo e della pratica professionale
Dai risultati dello studio si evince che una percentuale importante (86.1%, n=118) sostiene di non aver mai assistito, nel corso della sua vita professionale, alla diagnosi della Sindrome di Munchausen per Procura, contro il 10.9% (n=17) che invece sostiene di aver assistito alla diagnosi di tale sindrome.Di questi 17 soggetti, il 7.3% (n=10) è stato attivamente coinvolto in tale diagnosi. Dei 17 soggetti che si sono trovati di fronte al presunto abuso; emerge che il primo professionista coinvolto sia stato un pediatra (17.6%; n=3); il 5.9% (n=1) ha denunciato personalmente l’abuso; il 35.3% (n=6) ne ha parlato con altri infermieri, il 5.9% (n=1) ne ha parlato con il medico referente; il 35.3% (n=6) non ha assunto nessuna decisione poiché non sapeva cosa fare. Una percentuale importante (53.3%, n=73) dei professionisti indagati ha sospettato o potrebbe ora sospettare retrospettivamente la Sindrome.
Inoltre, non sono state trovate differenze significative tra medici ed infermieri nelle risposte agli items, tranne che per l’ultimo punto dell'item 5:"Si sono presentati più volte con il proprio bambino vittima di patologie ogni volta non ben clinicamente definibili", per il qualerisulta che per i medici (36.7%) questo tipo di evento si è verificato di più rispetto agli infermieri (11.1%) (Chi quadro = 9.7; p-value = 0.002).Esaminando, invece, la percezione di questa condizione patologica emerge che il 39.4% (n= 54)dei professionisti, nel corso della loro attività professionale, è rimasto colpito dai genitori che raccontano minuziosamente la storia della malattia del figlio (Tabella 3). Il 35.8% (n=49)ha incontrato più volte, durante il proprio turno di lavoro, genitori ansiosi e molto presenti, che acconsentissero prontamente a tecniche diagnostico terapeutiche invasive (Tabella 3).
Inoltre, il 50.4% (n=69) dei professionisti ha riscontrato situazioni nelle quali i genitori, che ricorrevano con assiduità al ricovero del proprio figlio, raccontavano che fosse affetto da malattie rare osecondo alcuni professionisti (46.7%, n=64), da malattie difficili da diagnosticare. Il 41.6% (n=57) hanno riscontrato genitori che esagerassero i sintomi del bambino o attribuissero significati patologici gravi a malattie sintomatologiche modeste. Infine, il 35.8% (n=49) ha assistito a situazioni in cui i genitori hanno deciso di interrompere l’iter clinico senza motivo apparente.Alla luce di quanto detto, il 93.4% (n=128) dei professionisti sostiene che sarebbero utili e necessari corsi di formazione per approfondire tale Sindrome. La maggior parte dei professionisti coinvolti nello studio infatti pensa che il professionista Infermiere con una formazione adeguata, possa contribuire a ridurre la sottostima di tale fenomeno, e orientare il professionista medico ad una diagnosi tempestiva (Tabella 3).




Discussione
Obiettivo dello studio è stato quello di valutare il grado di conoscenza della Sindrome di Munchausen per Procura (Munchausen Syndrome by Proxy - MSbP) tra gli Infermieri e i Medici di quattro Ospedali del Sud Italia. È indubbio che lo sviluppo armonioso della personalità del bambino dipenda da un adeguato attaccamento alla figura materna [21]. Le prime relazioni affettive sono fondamentali per una sana crescita del bambino, ma in assenza di cure adeguate si può parlare di “Patologie delle cure” ovvero “quelle condizioni in cui i genitori o le persone legalmente responsabili del bambino non provvedono adeguatamente ai suoi bisogni fisici e psichici, in rapporto all’età evolutiva” [22]. Esistono tre tipi di categorie cliniche che rientrano nella ‘Patologie delle cure’(Incuria, Discuria e Ipercuria), ma tutte causano importanti ripercussioni sulla salute fisica e mentale del bambino. Tra le caratteristiche messe in evidenza dai professionisti rispetto alla figura materna in situazioni di MSbP emerge che, nonostante sia molto attenta e presente, spesso assume atteggiamenti inappropriati: si rifiuta di lasciare il bambino da solo, si propone per somministrare essa stessa i farmaci ed effettuare la raccolta di sangue e urina [10]. Il 17.5% del campione (n=24) pensa che la madre non possieda conoscenze mediche e\o infermieristiche, questo aspetto non conferma i dati riportati in letteratura, dai quali si evince che la madre risulta essere colta in campo sanitario, cooperativa verso i medici e in grado di esprimersi con buone proprietà di linguaggio [23]. Per quanto riguarda la figura paterna invece, questa sembra essere assente dalla vita familiare o resta lontano da casa per molto tempo e ciò facilita la messa in atto degli abusi da parte della madre. Tuttavia, per il 14.6% (n=20) dei professionisti sanitari il genitore non perpetrante l’abuso non è l’elemento passivo e marginale della coppia genitoriale.
Questo dato è in contrasto con quello ottenuto dallo studio di Morell B. e Tilley DS (2012), in cui si evince che i padri delle vittime di MSbP tendono ad essere sorpresi dall’abuso, perché generalmente sono distanti e distaccati dal nucleo familiare, non coinvolti emotivamente e fisicamente. Solo dopo la conferma della diagnosi di MSbP il padre, ripensando al passato, è in grado di riconoscere e identificare alcuni segnali di avvertimento sull’abuso da parte del suo coniuge. Secondo questo studio, inoltre, conoscere le caratteristiche della Sindrome e di entrambi i genitori consente agli infermieri di rilevare meglio questa forma di abuso [12].
L’abuso sui minori non rappresenta solo un preoccupante fenomeno sociale, ma costituisce una vera e propria patologia, che richiede un’accurata valutazione diagnostica da parte di un’equipe specialistica multidisciplinare. La necessità di conoscenze in merito, appare un bisogno sentito in quanto indice della consapevolezza del professionista sanitario dell’importanza del riconoscimento, diagnosi e cura di questa forma di abuso. In Italia non mancano iniziative e solide basi di appoggio di tipo legislativo per prevenire e contrastare il maltrattamento dei minori [24].I risultati dello studio indicano che solo una minoranza dei professionisti analizzati conosce la Sindrome di Munchausenper Procura e solo alcuni di loro saprebbero gestire e affrontare una tale situazione. A confermare questo dato potrebbero essere non solo i risultati allo studio, ma anche le numerose risposte mancanti alle domande proposte sulla conoscenza della Sindrome e sull’esperienza professionale. Questi dati sono in linea con quelli presenti in un’indagine multicentrica condotta in tre ospedali della Toscana (Italia). In questo studio è stato visto che il livello di conoscenza generale è generalmente basso (30.8%) o medio-basso (30.8%). In particolare, ai partecipanti era chiaro che la Sindrome fosse una forma di abuso sui minori, ma la distinzione tra le diverse forme di abuso (Incuria, Discuria, Ipercuria) sembrava essere poco conosciuta. Dallo studio effettuato si evidenzia, inoltre, la necessità di formazione in merito e un bisogno sentito dal 95.9% del personale infermieristico di conoscere meglio la Sindrome [25].Un altro aspetto che sembra carente è la macchina attuativa, il coordinamento delle risorse e dei servizi, l’armonizzazione delle politiche sanitarie con quelle sociali, per cui una volta identificato un caso sospetto non si sa come procedere. I maltrattamenti e abusi sui minori vengono denunciati ai dipartimenti di emergenza e secondo le linee guida della Regione Emilia-Romagna sono da identificare con il codice ROSSO/NAP (Non Avere Paura). Tuttavia, non tutte le realtà di primo intervento pediatrico sembrerebbero dotate di uno strumento, come un questionario o checklist, che faciliti il professionista nell’individuare le condizioni di rischio di abuso infantile [26]. Sulla base di questa indagine, si possono, quindi, indicare due livelli su cui lavorare:
- il livello sanitario, il maltrattamento dei minori va considerato una questione di salute pubblica e deve essere trattato in termini di prevenzione, formazione di vari profili professionali che si interfacciano con il minore, approfondimento diagnostico sui comportamenti a rischio, protocolli di intervento e investimenti economici e finanziari in ricerca;
- il livello sociale, il maltrattamento dei minori richiede un’azione di cura sociale sulle famiglie, sul sostegno alla genitorialità, sul delicato periodo del post-partum. Il maltrattamento sui minori richiede un’attenzione e un piano d’azione ad ogni livello: nazionale, regionale e locale. Il contrasto rappresenta oltre che una forma di tutela dei diritti fondamentali anche un ambito di salvaguardia del benessere dell’individuo e un buon investimento sul futuro.
Conclusioni
Lo studio ha evidenziato la scarsa conoscenza di tale Sindrome dei professionisti sanitari e la necessità di incrementare corsi di formazione professionale. Secondo la letteratura, i casi di maltrattamento e abuso sui minori sono sottostimati e spesso quando diagnosticati, l’inefficacia dell’intervento è dovuta alla coesistenza di interventi frammentati, con modelli di lavoro non coordinati [27]. Di conseguenza è di fondamentale importanza che tutti gli interventi sanitari e sociali siano integrati e condivisi. Prioritario è l’investimento nella qualificazione delle competenze specifiche, sia mediante un aggiornamento continuo, sia attraverso la condivisione di un protocollo condiviso tra i vari servizi interessati. È necessario quindi che ci sia un contributo di tutti gli operatori che interagiscono con il minore e che questi abbiano una profonda conoscenza della situazione in cui egli si trova, anche in momenti successivi all’abuso subìto.
Limiti
I risultati dello studio devono essere considerati tenendo conto di alcuni limiti che riguardano delle possibili distorsioni legate ad aspetti che interessano l’intenzione di non voler dichiarare eventuali abusi su minori per paure di ritorsioni. Inoltre, una maggiore numerosità campionaria e uno studio multicentrico avrebbero dato un maggior contributo e la possibilità di comparare i nostri dati con quelli presenti in letteratura. In ogni caso, i nostri risultati preliminari evidenziano la necessità di una maggior divulgazione di conoscenze in ambito pediatrico e nei dipartimenti di emergenza/urgenza, in merito a questa patologia.
Eventuali Finanziamenti
Questa ricerca non ha ricevuto nessuna forma di finanziamento
Conflitti di interesse
Gli autori dichiarano che non hanno conflitti di interesse associati a questo studio.
Ringraziamenti
Si ringraziano gli Infermieri e i Medici che hanno accettato di partecipare allo studio.
Abbreviazioni:
MSBP (Münchausen Syndrome by Proxy)
DSM (Manuale diagnostico e statistico dei disturbi mentali)
APA (American Psychiatric Association)
CISMAI (Coordinamento Italiano dei Servizi contro il Maltrattamento e l’Abuso all’Infanzia)
Appendice: Questionario per la valutazione della Sindrome di Munchausen per Procura (MunchausenSyndrome by Proxy - MSbP)





Bibliografia
- Lasher LJ, Sheridon M.S. Munchausen by proxy: identification, intervention, and case management. Binghamton, NY: Haworth Press. 2004.
- Meadow R. Munchausen syndrome by proxy: the hinterland of child abuse, Lancet. 1977;2(8033):343-345.
- Gregory RJ, Jindal S. Factitious disorder on an inpatient psychiatry ward Am. J Orthopsychiatry. 2006; 76(1):31-36
- Mehl AL, Coble L, Johnson S. Munchausen syndrome by proxy: a family affair, in Child Abuse & Neglect. 1990; 14(4): 577–585.
- Coluccia A, Lorenzi L, Strambi M. Infanzia mal-trattata, 1nd ed. Milano: F. Angeli; 2002: 38.
- Roger W. Byard. Sudden Death in Infancy, Childhood and Adolescence.2nd ed. Cambridge University Press; 2004: 139.
- St Andrew's House Scottish Government, It's everyone's job to make sure "I'm alright" Literature Review, su gov.scot, 9 maggio 2003.
- Herman JL, Perry C, Van der Kolk BA. Childhood trauma in borderline personality disorder. American Journal of Psychiatry. 1989; 146(4): 490-495.
- Whitman BY, Munkel W. Multiple personality disorder: A risk indicator, diagnostic marker and psychiatric outcome for severe child abuse. Clinical Pediatrics. 1991; 30(7): 422-428.
- Levine A, Sheridan M.S.La sindrome di Munchausen per procura. Centro Scientifico Editore; 2001.
- Eminson DM, Postlethwaite RJ. Factitious illness: recognition and management. Archives of disease in Childhood. 1992 Dec 1; 67: 1510-1516.
- Morrell, B, Tilley D.S. The role of non perpetrating fathers in Munchausen syndrome by proxy: a review of the literature. Journal of pediatric nursing. 2012; 27(4), 328-335.
- American Psychiatric Association, Diagnostic and Statistical Manual of Mental Disorders, 5nd ed. Arlington, VA, American Psychiatric Publishing, 2013: 324–326.
- PHIL M. Munchausen's Syndrome by Proxy: Current Issues in Assessment, Treatment, and Research. International perspectives on Munchausen syndrome by proxy. London: Imperial College Press; 2001: 13-38.
- WHO Regional office for Europe. European report on preventing child maltreatment. World Health Organization, Regional Office for Europe, 2013.
- CISMAI: Autorità Garante per L’Infanzia e L’Adolescenza, Terre de Hommes. Indagine nazionale sul maltrattamento dei bambini e degli adolescenti in Italia, Risultati e Prospettive. Autorità Garante per l’Infanzia e l’Adolescenza – CISMAI – Fondazione Terre des Hommes Italia2015. Disponibile a: https://terredeshommes.it/wp-content/uploads/2015/05/Indagine-maltrattamento.pdf. Ultimo accesso 1 giugno 2020.
- World Health Organization. Preventing child maltreatment: a guide to taking action and generating evidence. Geneva: WHO; 2006.
- OMS. Quaderni di sanità pubblica: Violenza e Salute nel mondo. Milano: CIS; 2002.
- D’Andrea MS, De Palma A, Gaudio RM, Masi M, Sola N. I quaderni del professionista (novembre 2013), Linee di indirizzo regionali per l’accoglienza e la cura di bambini e adolescenti vittime di maltrattamento/abuso. Regione Emilia-Romagna, Bologna: novembre 2013 disponibile sul sito: https://salute.regione.emilia-romagna.it/normativa-e-documentazione/rapporti/archivio/quad_1_valutazione_clinica_e_medico_legale.pdf/view Ultimo accesso 1Giugno 2020.
- Hochhauser KG, Richardson RA. Munchausen syndrome by proxy: an exploratory study of pediatric nurses' knowledge and involvement. J Pediatr Nurs. 1994 Oct;9 (5):313-20.
- Bowlby J. The role of attachment in personality development and psychopathology. In S. I. Greenspan & G. H. Pollock; 1989.
- Montecchi F. I maltrattamenti e gli abusi sui bambini: Prevenzione e individuazione precoce. Milano: Franco Angeli; 1998.
- Louis R. Franzini, John M. Grossberg. Comportamenti bizzarri. Astrolabio; 1996.
- XVIII LEGISLATURA, Allegato B, Seduta di Martedì 18 giugno 2019. ATTI DI INDIRIZZO, Mozioni: http://documenti.camera.it/leg18/resoconti/assemblea/html/sed0191/allegato_b.htm
- Bulli G, Ciofi D. La Sindrome di Munchausen per Procura: un'indagine tra gli infermieri di area pediatrica. Children's Nurses: Italian Journal of Pediatric Nursing. 2015;7(4),117-119.
- Zangardi T, Da Dalt L. Il triage pediatrico, Padova: Piccin editore; 2008.
- World Health Organization. Global status report on violence prevention 2014.Geneva: World Health Organization; 2014.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Evaluation of the quality perception of the patients in relation to the care received by the nursing staff in the Laboratory of Hemodynamic and Elettrostimulation: A cohort study
Vitale Elsa1*, Donvito Simona2, Altieri Vito3
- Centre of Mental Health, Modugno, ASL BARI. Contract professor for the University of Bari.
- Nursing student at the University of Foggia.
- Nursing coordinator ASM, Matera. Professor of Nursing Degree at the University of Foggia.
* Corresponding author: Vitale Elsa, Centre of Mental Health, Modugno, ASL Bari, e-mail: vitaleelsa@libero.it
DOI: 10.32549/OPI-NSC-37
Cita questo articolo
ABSTRACT
Introduction: The Health Care Quality System began in 1992 and continues in the complex phenomenon of innovation which is necessary to improve the Health Care System.
This study aims to investigate how patients perceive the quality of care provided in the interventional cardiology service and therefore whether they are satisfied with the care received.
Materials and Methods: A questionnaire of 19 total items was elaborated and administered on 81 patients with the objective of assessing the importance of the interaction modality of the nursing staff with the patients who undergo the interventional cardiology procedure in the intra and peri- procedural moments.
Keywords: Interventional Cardiology Service; Nursing Performances; Perceived Quality; Patient Quality.
“Valutazione della percezione della qualità dei pazienti in relazione alle cure ricevute dal personale infermieristico nel Laboratorio di Emodinamica ed Elettrostimolazione:: uno studio di coorte.
ABSTRACT
Introduzione: Il sistema di qualità in sanità è iniziato dal 1992 e continua in un complesso fenomeno di innovazione, necessario per migliorare il sistema sanitario. Questo studio ha lo scopo di valutare come i pazienti percepiscono la qualità delle cure fornite dal servizio di cardiologia interventistica e, se sono soddisfatti delle cure ricevute.
Materiali e Metodi: Un questionario di 19 domande totali è stato elaborato e somministrato a 81 pazienti con l’obiettivo di valutare l’importanza della modalità di interazione del personale infermieristico con i pazienti sottoposti alla procedura di cardiologia interventistica nei momenti intra e procedurali.
Risultati: Il campione raccolto era significativamente eterogeneo perché la componente maschile era più frequente (p<0.001), i pazienti con più di 61 anni erano significativamente meno frequenti (p=0.0161) e i pazienti con diploma di scuola elementare o inferiore (p<0.001) erano significativamente più frequenti. I pazienti hanno espresso un alto livello di soddisfazione per quanto riguarda la valutazione del personale infermieristico, la gentilezza e la cortesia mostrate loro e l’attenzione prestata ai loro problemi, il tempo a loro dedicato, il livello di informazioni ricevute sulla procedura e il post-procedura, l’aiuto per risolvere eventuali inconvenienti verificatisi al momento della procedura stessa. I pazienti sono stati moderatamente soddisfatti per gli infermieri che li hanno assistiti direttamente nella procedura e di come hanno compreso e risposto a tutte le loro domande. Anche per la valutazione di: privacy, informazioni ricevute per il post- procedura, valutazione degli ambienti, pulizia, silenzio e temperatura, i pazienti hanno più frequentemente espresso un moderato livello di soddisfazione.
Discussione: Il presente studio ha mostrato un buon livello di soddisfazione per la percezione della qualità nei pazienti sottoposti a procedura cardiologica interventistica. Ulteriori sviluppi sono auspicabili al fine di generare un questionario validato che potrebbe essere adattato alle nostre realtà sanitarie e al campionamento più numeroso di pazienti.
Parole Chiave: Prestazioni infermieristiche; Qualità percepita; Qualità per il paziente; Servizio di Cardiologia Interventistica.
INTRODUCTION
The definition of Quality in Healthcare originated immediately after the end of the Second World War. Deming W. Edward [1] had developed a critical view on production methods in the U.S.A. during the war, particularly on methods of quality control, since management and engineers controlled the process and line workers played a small role. In his lectures he promoted the new statistical tools in order to quantify quality in industrial world. In the early 1950s he traveled to Japan and began to spread and compare the Quality Management in Quality Control, extending to all business sectors the goal of quality. Ten years later, Deming received a high recognition from the Emperor of Japan and, its idea known as “Total Quality Management” (TQM) became widely involved in Japanese business organizations and entrepreneurial culture. It will take another twenty years for knowledge of TQM concepts and techniques to spread to the industrialized world of the West. Since then, a rich series of theoretical approaches have followed.
Borrowing from Ceosby’s quality concept from industry, Avedis Donabedian implemented the concept of quality in the healthcare setting as: “the degree with care complies current criteria of good medicine”, by also including the concept of evaluation in its definition. Moreover, a specific definition of Quality in healthcare setting could be: “do only what is useful (theoretical efficacy), in the best way (practical efficacy) with the lowest cost (efficiency), to whom (accessibility), and only to those who really need it (appropriateness), having the care done by those who are competent to do it (competence), obtaining the results deemed best (satisfaction)”.
Always borrowing the concept of quality from industry, the ISO9000 standards - which are now a consolidated reference for this sector - are also applicable to the healthcare sector.
Moreover, thanks to the D.L. 502/92 and the D.L. 517/93 and the subsequent D.P.R. 801/97 (which introduces the concept of accreditation of healthcare structures and the systems for evaluating and improving activities) and D.L. 229/99 (which reaffirms the need to guarantee the quality of assistance and proposes the method of verification and revision, by providing agreements between the Region and Healthcare Organizations) the regulatory framework on quality in healthcare defined better the fields of action. It is on the basis of these legislative guidelines that Healthcare Companies have started to encourage the discussion on organizational quality and on the quality perceived by the user / patient [2-4].
As part of a project to improve clinical care pathways in the Interventional Cardiology Service of the “Madonna delle Grazie” Hospital sited in Matera, a questionnaire was developed and administered that aims to assess the importance of the way the nursing staff interacts with the patient who undergoes the interventional cardiology procedure in the intra and peri- procedural. The purpose of our study is to investigate how patients perceive the quality of care provided in the interventional cardiology service, and therefore, whether they are satisfied with the care received.
MATERIALS AND METHODS
Study Population
By considering the Dossier of the Regional Health Agency of Emilia Romagna, entitled: “The perceived quality in Emilia Romagna” (2006) [5], a questionnaire of 19 items (Appendix I) was elaborated and subsequently administered to 81 consecutive patients belonging to the Interventional Cardiology service of the “Madonna delle Grazie” hospital who underwent interventional cardiology procedures. The study was conducted from April 2017 to April 2018.The patient’s consent was requested and, only after his authorization was it administered anonymously and no economic incentives were offered or provided for participation in this study. Informed consent was obtained by all patients included in this study. For all patients anonymity was guaranteed. No economic incentives were offered or provided for participation in this study. This study was performed in accordance with the ethical considerations of the Helsinki Declarations. A formal authorization was requested from the hospital for data collection and Local Ethical Committee ruled that no formal ethics approval was required in this case. The questionnaire administered investigated four salient areas of perceived quality, listed in Table 1. The initial section of the questionnaire collected the socio-personal data of participants, as: sex, age, educational level, professional condition, nationality, marital status and condition of coexistence. In addition, the duration of treatment and the cardiac invasive interventions (as: coronary angiography and PTCA or implantation or replacement of PM or electrical cardioversion) were requested. In the most consistent part of the questionnaire, relating to the quality of care and treatment, in order to investigate the particularity of the patient's condition, a section was included listing some of the typical ailments that patients could experience during the procedure and asked to indicate for each of these the possible onset, the level of tolerability and, if some intervention had been carried out and, finally, the evaluation of the latter.
Instruments
A first part of the questionnaire concerned the collection of the demographics of the participants, as the gender, the age group to which the respondents belong, if up to 40 years old, from 41 to 60 years old or above 61 years old; the qualification, also grouping this variable in 3 possible answers: if he had either an elementary or lower secondary school diploma, or if he had a diploma or a degree. The questionnaire elaborated “ad hoc” and used for the first time in this research, contained also 19 questions investigating four dimensions of healthcare quality, such as: the nursing staff evaluation, the privacy assessment, the evaluation of information received on the post procedure, the evaluation of environments (Table 1).
Each item of the questionnaire is scored with a 5-point Likert scale (1=very dissatisfied, 2=dissatisfied, 3=moderate, 4=satisfied, 5=very satisfied). For each question, participants had to indicate a single answer between proposals. The study was conducted from April 2017 to April 2018.
Statistical analysis
Statistical analyses were performed using IBM SPSS 20 software.
Data are presented as numbers and percentages for categorical variables, and continuous data expressed as the mean±standard deviation (SD) unless otherwise specified. A binomial test was performed to compare two mutually exclusive proportions. A multiple comparison chi-square test was used to define significant differences among percentages for unpaired data. In this case, if the chi-square test was significant (p<0.05), a post hoc Z-test was performed to individualize the significant most or less frequent modality. All tests with p<0.05 were considered significant.
RESULTS
In the period between April 2017 and April 2018, 81 patients agreed to participate in this interview. Of these, 24 (29.63%) were female patients and 57 (70.37%) were male patients. Among the patients interviewed 30 (37.04%) were aged up to 40 years, 36 (44.44%) were aged between 41 and 60 years and only 15 (18.52%) were aged between over 61 years old. Furthermore, as many as 50 (61.73%) interviewees had a primary or lower secondary school diploma, 24 (29.63%) a diploma and only 7 (8.64%) a degree. Therefore, overall, our sample is significantly heterogeneous as there is a strong male component (p<0.001) and the age groups were not equal in their sample size, in fact, significant less frequent were patients older than 61 years (p=0.0161). Also as regards the education level, the group of participants is not homogeneous, in fact, patients with an elementary or lower secondary school diploma, were more frequent (p<0.001).
Table 3 shows the number of responses and the relative percentages for the answers given regarding the perception of the quality of the interventional cardiology service.
For questions related to the evaluation of nursing staff, significant more frequent answered were “satisfied” or “very satisfied”. Particularly, for the first question concerning the general evaluation of the nursing staff, about the nursing staff available to them, patients “satisfied” (p=0.001) and “very satisfied” (p<0.001) were significant more frequent. As for the level of perception of kindness and courtesy in the nurse-patient relationship, the more frequent response was “satisfied” (p<0.001), obtained by 35 (43.21%) patients. About the level of attention paid by the service nurses to the problems of the patients interviewed, satisfactory (p=0.0209) and very satisfactory (p=0.005) answers were the more frequent. A good level of willingness to listen was attributed by patients who significant most frequent responded that they were satisfied (p<0.001) and very satisfied (p<0.0001) for this aspect. About time dedicated to patients, they were significant more frequent satisfied (p=0.0022), while they were significant more frequent moderately satisfied (p<0.0001) for the nurses dedicated to them for assistance with the procedure. For the level of information received by the nursing staff about the progress, patients were significant more frequent satisfied (p=0.0004) and very satisfied (p=0.0105). On the other hand, for availability and understanding in answering their questions, patients (n=52) were significant most frequent moderately satisfied (p<0.0001). For every information of any side effects that the procedure entailed 34 (41.97%) patients were significant most frequent satisfied (p<0.0001) and 35 (43.21%) were considered significant most frequent very satisfied (p<0.0001). Moreover, as many as 34 (41.97%) patients were significant most frequent satisfied (p<0.0001) for the nursing care received in order to alleviate any inconvenience related to the procedure. For the level of evaluation of respect for privacy, 35 (43.21%) patients were significant most frequent moderately satisfied (p<0.001). As regards the evaluation of the information received for the post procedure 34 (41.97%) patients were also significant most frequent satisfied (p<0.0001) and 26 (32.10%) were significant most frequent very satisfied (p=0.0209). Finally, as regards the assessment of the rooms, in particular for the cleaning of the rooms, 35 (43.21%) patients were significant most frequent satisfied (p<0.0001) and 26 (32.01%) very satisfied (p=0.0289). For the quietness of the environments, 51 (62.92%) patients were most frequent moderately satisfied (p<0.0001) and, for the environmental temperature 65 (80.25%) patients expressed most frequent moderate level of satisfaction (p<0.0001); while for the quality of care and the environment in general 30 (37.04%) patients were significant most frequent satisfied (p=0.001) and 36 (44.44%) patients were significant most frequent very satisfied (p<0.0001).
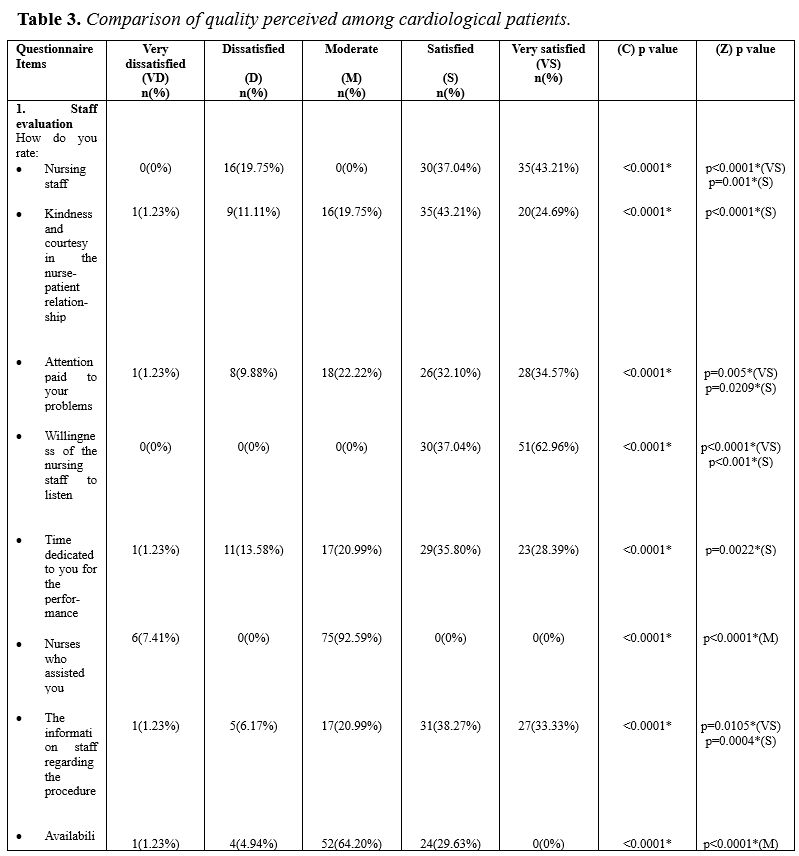
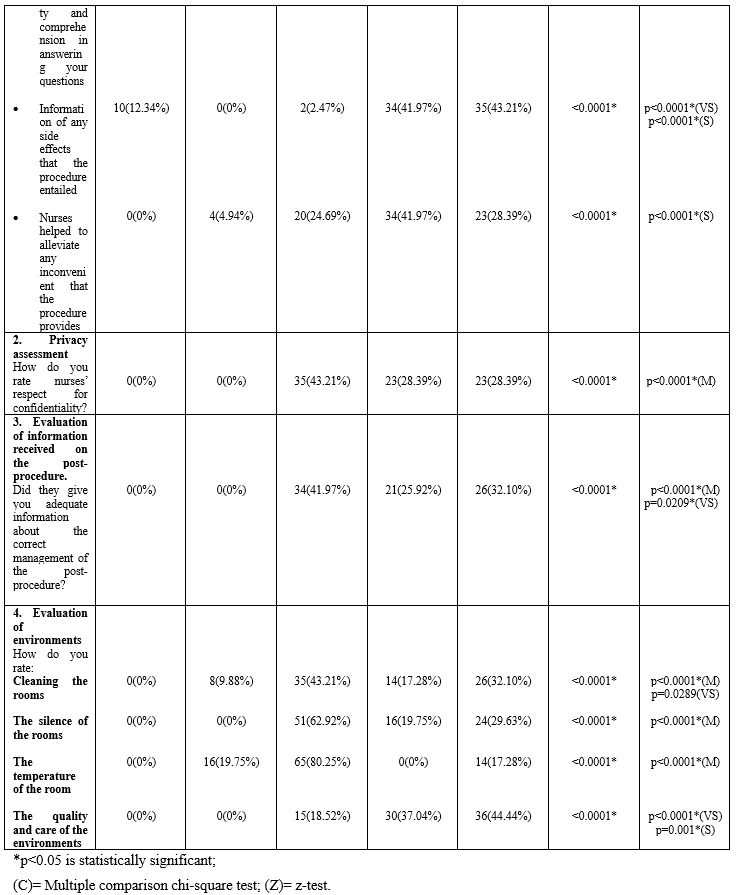
DISCUSSION
Our data collection was completely random, mainly linked to the availability of time to devote to the administration of the questionnaire and this meant that apart from the pre-established period of time, the entire sample collected is not homogeneous in its composition. In fact there was significant most frequent male component (n=57) compared to 24 female patients (p<0.001). Furthermore, the group of patients over the age of 61 was also significantly less frequent (p=0.0161) than the other groups and there was a significant most frequent component of patients with an elementary or lower secondary school leaving qualification (p<0.001). In general, patients showed a high level of satisfaction with the interventional cardiology service. As regards the part concerning the evaluation of the nursing staff, patients were significant most frequent satisfied and very satisfied both for the evaluation of the nursing staff in general and for the kindness and courtesy shown to them, and for the attention paid their problems, the time dedicated to them, the level of information received about the procedure and the post-procedure, the help to resolve any inconvenience that occurred at the time of the procedure itself. Only for the aspects related to the nurses who directly assisted them in the procedure and in the willingness and understanding to answer all their questions, patients were significant most frequent moderately satisfied. So also for the evaluation of privacy, patients were significant most frequent as moderately satisfied. Instead, for the evaluation of the information received for the post procedure, the nurses were considered significant most frequent moderately satisfied and also satisfied. For the assessment of the rooms, in particular for the cleaning, the silence and the temperature of the rooms, patients showed a moderate level of satisfaction. While they expressed a high level of satisfaction in the general assistance received and the quality of environments, in general. Reflecting on the data collected and on their level of statistical significance, it is clear that overall patients are satisfied and very satisfied on the quality of the overall nursing care received. Only in the aspects related to the assistance received “at the moment” procedure and to the availability to answer to questions related to the moment of the procedure patients gave a more moderate answers, maybe they could show more anxiety for the procedure which could reduce patient satisfaction level. This aspect is widely discussed in the literature, in which the reduction of the quality perceived by the patient is reduced by the anxiety that a particular invasive procedure entails [6-8]. This discourse could also be the basis for the perception of quality linked to cleanliness of rooms, silence and temperature. Maybe the perception of these aspects is influenced by the anxiety of undergoing the invasive procedure, as reported in the literature.
In the current literature, there are few studies available in the literature that deal with quality assessment in interventional cardiology. Furthermore, some studies explore this aspect using the style of qualitative research. One example is the study of Nakano et al. [9] which aimed to investigate what preoccupied patients admitted to cardiac care unit with acute coronary syndrome in connection with the first hours of their admission and secondly to discuss these perceptions in relation to the nurses’ perception. In this case a qualitative descriptive analysis of 30 semi-structured interviews was carried out. It was highlighted that the patients thought that the care providers’ competencies were most important and they knew their job. The latter aspect is not in agreement with our results since the patients responded with a high statistical significance (p<0.0001) on the excellent satisfaction perceived towards the nurses always ready to relieve their pain.
Unfortunately, the perceived quality has not always been interpreted as an opportunity, an opportunity for listening and an indication for improvement: in fact, the problem of detecting the quality perceived within Healthcare Companies has often presented inconsistencies in the definition objectives and in the use and interpretation of results [10]. The absence of specific skills within the Companies, the onerousness of the methodological apparatus (sometimes, moreover, circumvented) linked to these surveys, the incomprehension on how to interpret and even more to use the data (often intended as confirmation and as mere communication tool rather than as an operating lever for improvement), have contributed to creating a context that is still very wary of perceived quality conceived as a system [11]. From these preliminary considerations, it is evident how to integrate / decline / use within the company strategies the package or system consisting of scientific instrumentation for the detection of perceived quality, which is poor in clear and clear reference points. It is therefore necessary to dwell on some definitions that will serve to trace the boundaries of the space in which one is moving: the peculiarity of the context of the Healthcare companies; the definition of quality and perceived quality, distinguishing the patient / user from the operator side; the improvement. As for the meaning of quality, in the sense referred to in this volume, the starting point is the traditional distinction proposed by Donabedian (1988) [12] which identifies three specific areas of intervention on quality:
- organizational quality linked to the available resources and the ways in which they are organized;
- professional or process quality, which refers to the product, the performances, the technical correctness of execution of the same also in terms of appropriateness and timeliness, and in a broad sense to the behavior of the operators;
- perceived quality, which instead concerns the outcome (including the patient's point of view) or the changes in health conditions due to health interventions in terms of prolonging life and reducing pain and disabilities, or on the contrary the occurrence of iatrogenic complications or effects. From a different point of view, each dimension of the concept of quality identified in the Donabedian tripartition [12] can be interpreted as explaining the requests (even conflicting) of the major interest groups (stakeholders), which must be integrated and mediated to specify the quality of a service;
- organizational quality, that is, the most effective and productive use of resources by management within the limits set by regulatory requirements and objectives set by regional authorities or bodies that purchase services;
- professional quality, which identifies the role and point of view of the professionals and operators who provide care and assistance;
- perceived quality, which gathers the expectations of customers (external or internal) as individuals or as groups.
It must therefore be clear in the Company’s strategy that no quality is given for a single actor or for a single category of actors involved in the health process and that the evaluation of the quality of services and services is not the result of an aseptic standardization of the activities, nor the neutral application of a method; it is within a conception of evaluation as a negotiation and communication of different perspectives by multiple actors, it is multi-criteria evaluations that operate through both qualitative and quantitative investigation techniques [13].
Conclusion
The present study showed a good level of satisfaction in the quality perception in patients who underwent an invasive cardiology procedure. Further future developments are desirable both in performing a validated questionnaire, adaptable in our healthcare realities, and in the larger number of samples in order to be able to generalize the data obtained. In any case, our study represents a strong point of the nursing quality delivered to these patients at least in our working reality.
Limitations
This study discusses a very important topic, such as the perception of quality in the interventional cardiology unit. However, the survey method is characterized by a questionnaire constructed “ad hoc” for the occasion and which refers to the usual behavior of the nursing staff without considering a comparison term with an optimal or standardized nursing behavior. In any case, our questionnaire is inspired by the World Health Organization document entitled “Quality of care: a process for making strategic choices in health systems” [14] which highlights the six generic domains to improvement quality in many health systems, such as: leadership, information, patient and population engagement, regulation and standards, organizational capacity and models of care.
Funding statement
This research did not receive any specific grant from funding agencies in the public, commercial, or not for profit sectors.
Competing interests statement
There are no competing interests for this study.
REFERENCES
- Petersen PB. Total quality management and the Deming approach to quality management. Journal of Management History (Archive) 1991; 5(8):468-488. doi:10.1108/13552529910290520
- Aiken LH, Sean PC, Douglas MS. Hospital staffing, organization, and quality care: cross-national findings. Int J Qual Health Care 2002; 14:5-13
- Blumenthal D. Quality of care: what is it? N Engl J Med 1996; 335:891-894.
- Bolton LB, Aydin CE, Donaldson N, Brown DS, Nelson MS, Harms D. Nurse staffing and patient perceptions of nursing care. J Nurs Adm 2003; 33:607-14.
- Agenzia sanitaria regionale Regione Emilia - Romagna/ Dossier. La qualità percepita in Emilia - Romagna; Strategie, metodi e strumenti per la valutazione dei servizi
- Mammadov A, Gasanov R. Research on a relationship between patient satisfaction and medical services in state health organizations. Am J Ind Bus Manage 2017;07(11):1255-1266. doi:10.4236/ajibm.2017.711089.
- Liu L, Fang J. Study on potential factors of patient satisfaction: based on exploratory factor analysis. Patient Preference and Adherence 2019; 13:1983-1994. doi: 10.2147/PPA.S228073.
- Farzianpour F, Byravan R, Amirian S. Evaluation of patient satisfaction and factors affecting it: a review of the literature. Health 2015; 07(11):1460-1465. doi:10.4236/health.2015.711160
- Nakano A, Mainz J, Lomborg, K. Patient Perception and Assessment of Admission to Acute Cardiac Care Unit. European Journal of Cardiovascular Nursing 2008; 7(1):10-15. doi:10.1016/j.ejnurse.2007.05.002
- Agosta L J. Patient satisfaction with nurse practitioner-delivered primary healthcare services. Journal of the American Academy of Nurse Practitioners 2009; 21(11): 610-617.
- Aiken LH, Sermeus W, Van den Heede K, Sloane D M, Busse R, McKee M, Tishelman C. Patient safety, satisfaction, and quality of hospital care: cross sectional surveys of nurses and patients in 12 countries in Europe and the United States. British Medical Journal 2012; 344: e1717.
- Donabedian A. The quality of care. How can it be assessed? The Journal of the American Medical Association 1988; 260: 1743-1748.
- Suhonen R, Papastavrou E, Efstathiou G, Tsangari H, Jarosova D, Leino-Kilpi H, et al. Patient satisfaction as an outcome of individualised nursing care. Scandinavian Journal of Caring Sciences 2012; 26: 372-380.
- World Health Organization. (2006). Quality of care : a process for making strategic choices in health systems. World Health Organization. https://apps.who.int/iris/handle/10665/43470
Appendix I. The questionnaire administered
Sex: [ ] Female [ ] Male
Age: [ ] <40 years [ ] 41-60 years [ ] >61 years
Education level:
[ ] Elementary or lower middle school
[ ] Diploma
[ ] Graduation
1.Staff evaluation:
How do you rate:
- Nursing staff:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Kindness and courtesy in the nurse-patient relationship:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Attention paid to your problems:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Willingness of the nursing staff to listen:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Time dedicated to you for the performance:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Nurses who assisted you:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- The information staff regarding the procedure:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Availability and comprehension in answering your questions:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Information of any side effects that the procedure entailed:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Nurses helped to alleviate any inconvenient that the procedure provides:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Privacy assessment
How do you rate nurses’ respect for confidentiality?
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Evaluation of information received on the post-procedure
Did they give you adequate information about the correct management of the post-procedure?
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
- Evaluation of environments
How do you rate:
Cleaning the rooms:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
The silence of the rooms:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
The temperature of the room:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
The quality and care of the environments:
[ ] Very Dissatisfied; [ ] Dissatisfied; [ ] Moderate; [ ] Satisfied; [ ] Very Satisfied.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
SIGNIFICANT EVENT AUDIT (SEA)PER IL MIGLIORAMENTO DELLE CURE PRIMARIE
Francesca De Marco1 & Umberto Donato 2
- Department of Management, Marche Polytechnic University
- Department of Social Science, University Federico II of Naples
* Corresponding author: Umberto Donato, Social Science Department, University Federico II of Naples; E-mail: umbertodonato95@gmail.com
DOI: 10.32549/OPI-NSC-35
Cita questo articolo
ABSTRACT
Lo scopo di questo articolo è quello di discutere il tema del miglioramento della qualità delle cure primarie. L’obiettivo è quello di sottolineare l’efficacia dell’utilizzo del Significant Event Audit, uno strumento che risponde a logiche qualitative, diffuso prevalentemente in Gran Bretagna.
Parole Chiave: Assistenza sanitaria, SEA, qualità delle cure, strumenti di valutazione, cure primarie
SIGNIFICANT EVENT AUDIT (SEA) TO IMPROVE THE PRIMARY CARE ASSISTANCE
ABSTRACT
The purpose of this paper is to discuss the theme of the primary care quality improvement. The goal is to underline the efficacy of the Significant Event Audit, a mean that reply to qualitative reasons, widespread in UK.
Keywords: Healthcare assistance, SEA, quality of care, assessment tools, primary care
INTRODUZIONE
Cosa significhi valutare e che ruolo rivesta la qualità nel mondo sanitario e assistenziale è una questione sempre più stringente nel Servizio Sanitario Nazionale (SSN) [1]. Capire quale sia lo stato dell’arte a riguardo, è lo scopo nonché la tematica fondante di questo commento.
Per quanto possano essere numerosi e utili gli strumenti di valutazione dell’assistenza, la loro reale qualità dipende dall’utilizzo che se ne fa e ciò dipende dalla conoscenza e della consapevolezza degli operatori e professionisti che li adoperano [1]. Gli infermieri sono chiamati a trasformare la propria prospettiva di lavoro approfittando anche delle suggestioni che arrivano dall’estero per il miglioramento del nostro SSN.
DISCUSSIONE
Il raggiungimento del maggiore livello di salute diviene oggi un risultato sociale estremamente importante. La salute consiste nella capacità di mantenere il proprio equilibrio vitale, di affrontare gli eventi della vita [2] e in questo contesto l’attenzione è rivolta sempre più verso l’identificazione delle responsabilità che porta a processi di responsabilizzazione reciproca, quindi diviene necessaria la valutazione delle singole attività.
La valutazione è importante per la comprensione dei meccanismi che garantiscono alle attività implementate di avere successo. In ambito sanitario ciò riveste un ruolo fondamentale, considerando come le modificazioni delle condizioni di salute dovute agli interventi sanitari ne rappresentano l’esito.
Di seguito si presenteranno i principali strumenti e metodologie di valutazione in Sanità, con particolare focus su uno strumento, il Significant Event Audit. Il Governo Clinico (GC), tradotto da Clinical Governance, è una “strategia mediante la quale le organizzazioni sanitarie si rendono responsabili del miglioramento continuo della qualità dei servizi e del raggiungimento- mantenimento di elevati standard assistenziali [2]. Il GC richiede un diverso orientamento della struttura organizzativa delle aziende sanitarie, chiamate ad un ruolo attivo nello sviluppo degli standard di qualità. Considerato che la mission principale delle aziende sanitarie è quella di rispondere al bisogno di salute del cittadino, sono tutti i professionisti a divenire il riferimento assoluto per la governance dell’organizzazione. Gli strumenti del GC devono essere integrati in tutti i processi di governo aziendale. La qualità del sistema sanitario è il risultato di un approccio multidimensionale mirato al miglioramento di sei diverse dimensioni: accessibilità, efficacia, efficienza, equità, sicurezza, accettabilità/centratura sul paziente [3].
Le tre dimensioni della qualità, Professionale, Organizzativa e Percepita, si devono integrare tra loro per arrivare a definire la qualità totale che indica una sequenza finalizzata ed interconnessa di attività con lo scopo di fornire un prodotto/servizio al paziente, e in grado di coinvolgere più di una unità organizzativa in un’ottica di interdisciplinarietà.
Le diverse dimensioni prevedono metodologie, tecniche e strumenti per valutare e misurare la qualità osservata da una diversa prospettiva. Gli strumenti e le metodologie per misurare e valutare la qualità nell’approccio tecnico-professionale sono:
- medical e clinical audit,
- miglioramento continuo della qualità
- accreditamento professionale
- linee guida ed Evidence Based Medicine (EBM)
L’approccio organizzativo vede nei seguenti metodi gestionali gli strumenti per implementare il modello “Qualità” nel sistema sanitario:
- total quality management,
- certificazione di qualità (ISO 9000),
- accreditamento autorizzativo e requisiti minimi di qualità,
- accreditamento all’eccellenza (JCAHO).
Nell’ approccio partecipativo, ”l’Analisi Partecipata della Qualità” è il metodo più conosciuto. Esso rappresenta una procedura di valutazione dei servizi pubblici, in particolare di quelli sanitari, caratterizzata dalla sua impostazione partecipativa, che prevede il coinvolgimento di cittadini ed operatori come fonte di informazione, soggetti attivi nella realizzazione dell’indagine e utilizzatori dei risultati. Uno strumento di clinical governance diffuso in Gran Bretagna [4] è il Significant Event Audit (SEA), un metodo qualitativo che analizza singoli eventi definiti significativi dal gruppo per imparare da essi e migliorare la qualità dell’assistenza principalmente nel contesto delle cure primarie. Si differenzia dall'audit clinico e da altri metodi di studio reattivi/retrospettivi, come la Root Cause Analysis o la discussione dei casi clinici, poiché a differenza di questi, non prevede una misura delle performance [5]. Può essere definito come un “processo in cui singoli eventi, significativi sia in senso positivo che negativo, sono analizzati in modo sistematico e dettagliato per verificare ciò che può essere appreso riguardo alla qualità delle cure ed individuare i cambiamenti che possono portare a miglioramenti futuri [6]”.
L’ analisi della letteratura disponibile evidenzia diversi modelli di svolgimento di un SEA [7]. Solitamente prevede incontri regolari, mensili o quindicinali, tra un team di operatori per discutere i casi significativi. In alternativa, è possibile effettuare il SEA immediatamente dopo un evento significativo. Indipendentemente dall’approccio scelto, è importante che il SEA venga svolto con metodo strutturato, da un gruppo costituito da tutti i professionisti interessati, in primis l’infermiere. Il SEA prevede un’attenta e strutturata analisi dei fatti che hanno determinato il caso per dare risposta a 3 domande [8]:
- In che modo le cose potevano andare diversamente?
- Che cosa possiamo imparare da quello che è successo?
- Che cosa deve cambiare?
Pringle M. (1995) ha ripreso tali esperienze e ha sviluppato il metodo SEA, applicandolo in particolare all’ambito delle cure primarie [9]. Si diversifica dal tradizionale processo di audit clinico, che si caratterizza per la raccolta su vasta scala di dati quantitativi da confrontare con criteri e standard misurabili e predefiniti. Il SEA infatti coinvolge un ristretto numero di persone in un clima favorevole all’apprendimento. Il metodo deve essere rigoroso e coordinato dall’infermiere che presenta il caso. Così come si evince dallo studio “Significant event audit in practice: a preliminary study” [10], il SEA costituisce un potente mezzo che può favorire il team building, rafforzare la comunicazione e migliorare i percorsi di cura, oltre che contribuire allo sviluppo della clinical governance nell’ambito delle cure primarie. La sua implementazione all’interno del sistema sanitario italiano richiede tuttavia un adeguata gestione per un suo utilizzo ottimale e per minimizzare le criticità che potrebbe evincersi, tra cui ad esempio difficoltà dei partecipanti nel mettersi in discussione o scarsa disponibilità di tempo. Per questa motivazione, sarebbe auspicabile un'adeguata pianificazione, in concomitanza con la definizione degli obiettivi aziendali. Il SEA racchiude in sé un'unica attività, diversi aspetti che svolgono un ruolo fondamentale nel miglioramento della qualità delle cure. A fronte soprattutto dei gap nei sistemi informativi a livello regionale e nella comunicazione tra i diversi operatori sanitari coinvolti nei processi di cura, questo strumento potrebbe rappresentare una valida risorsa per poter lavorare in maniera coordinata e continuativa e questo è valido ancor di più nell’ambito delle cure primarie, dove il processo di erogazione delle cure si esplica in un continuo interfacciarsi di diversi professionisti sanitari che lavorano in equipe per raggiungere un obiettivo condiviso e in cui il ruolo di case manager viene affidato nella maggior parte dei casi all’infermiere, che rappresenta una figura centrale in ambito sanitario.
Eventuali Finanziamenti
Questa analisi non ha ricevuto nessun finanziamento.
Conflitti di interesse
Gli autori dichiarano di non avere conflitti di interesse associati.
BIBLIOGRAFIA
- Ferrera M. “Le politiche sociali” Roma, il Mulino, 2012
- Maliverno E. ,“ La qualità in sanità; metodi e strumenti di clinical governance” Roma, Carocci-Faber, 2013
- WHO (World Health Organization), “Constitution” disponibile a: www.who.int , ultimo accesso: 16/11/2019;
- Rossi, Freeman, Lipsey“Evaluation: A Systematic Approach” SAGE Publications, 2004
- P Bowie, M Pringle, “Significant Event Audit Guidance for Primary Care Teams” - NHS Scotland NPSA–NRLS, 2008
- Halligan , L. Donaldson, “Significato e attuazione del governo clinico”, Giornale Italiano di Nefrologia Anno 19 n. S-21, pp. S8-13, 2002
- Bezzi C. “Cos’è la valutazione. Un’introduzione ai concetti, le parole chiave e i problemi metodologici” Franco Angeli, 2007
- Ministero della Salute (a cura di) (2011), “l’audit clinico” in: ww.salute.gov.it/imgs/C_17_pubblicazioni_1552_allegato.pdf.
- Pringle M, Bradley CP, Carmichael CM, Wallis H and Moore A. Significant Event Auditing. RCGP Occasional Paper 70. Exeter: Royal College of General Practitioners, 1995
- Westcott, R., Sweeney, G., & Stead, J.,” Significant event audit in practice; A preliminary study”. Family Practice, 1999
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Allattamento al seno: protezione, incoraggiamento e sostegno. L'importanza dei ruoli dei servizi per la maternità. Indagine osservazionale multicentrica nelle strutture sanitarie campane
A.Guillari 1, F. Stile2*, G. Gargiulo3, A. Capuano4, C. Serio5, R. Pulpito2, M. Perrone6, G.F. Prussiano7, T.Rea1
- Dipartimento di Sanità Pubblica, Università “Federico II” di Napoli, Napoli (Italia)
- Dipartimento di Ostetricia - P.O. “Valle d’Itria” – Martina Franca, Taranto. Docente a contratto Università degli Studi di Bari “Aldo Moro” , Bari (Italia)
- O.C di Ematologia e Trapianto di Cellule Staminali ematopoietiche, dell’Università Federico II di Napoli, Napoli (Italia)
- O.C di Rianimazione Pediatrica, AORN “Santobono-Pausillipon”, Napoli (Italia)
- Ostetrica - Libero Professionista, Napoli (Italia)
- P.S Infermiere, Direzione Sanitaria Azienda Ospedaliera Universitaria “Federico II” di Napoli, Napoli (Italia)
- C.P.S Ostetrica - P.O. “Valle d’Itria” – Martina Franca, Taranto (Italia)
* Corresponding Author: Dott.ssa Filomena Stile, Dipartimento di Ostetricia - P.O. “Valle d’Itria” – Martina Franca, Docente a contratto Università degli Studi di Bari “Aldo Moro” (Italia).
E-mail: filo_memy@hotmail.it
DOI: 10.32549/OPI-NSC-36
Cita questo articolo
ABSTRACT
Introduzione: Il latte materno è da sempre considerato un elemento essenziale ed insostituibile, recante importanti effetti positivi sulla salute sia della madre che del bambino, a breve ed a lungo termine. L’OMS/UNICEF raccomandano di allattare al seno in maniera esclusiva i bambini almeno nei primi sei mesi di vita, ed alcune organizzazioni consigliano di continuare l’allattamento al seno per i primi due anni di vita e oltre. Tuttavia gli attuali modelli di allattamento sono lontani dai livelli raccomandati nonostante nel tempo l’OMS abbia promosso costantemente tale tipo di nutrizione. Causa di tale gap è l’inefficace comunicazione tra gli stessi operatori e le neomamme.
Obiettivo: Valutazione del grado di conoscenza e di adozione della Dichiarazione Congiunta OMS/UNICEF nelle strutture sanitarie campane.
Materiali e Metodi: Indagine osservazionale multicentrica.
Risultati: Dall’analisi dei dati si evidenzia: che nonostante l’elevata presenza di documenti inerenti la promozione e il sostegno dell’allattamento al seno, presenti per il 76.7% (UU.OO di Ostetricia) e 86.7% (UU.OO di Neonatologia), l’adozione della Dichiarazione Congiunta OMS/UNICEF è piuttosto scarsa in regione Campania. Il ricorso al biberon per la somministrazione di alimenti alternativi, assieme all’elevato numero di professionisti che non ha seguito specifici corsi di formazione, sembrano essere i principali ostacoli.
Conclusione: Il mancato rispetto della Dichiarazione Congiunta OMS/UNICEF riscontrata sul territorio campano può avere ripercussioni sulla salute delle madri e dei bambini a medio e lungo termine. Individuare i principali ostacoli può favorire l’elaborazione di specifici programmi di intervento.
Parole Chiave: allattamento, professionisti sanitari, benefici, formazione, comunicazione
Breastfeeding: protection, encouragement and support. The importance of the roles of maternity services. Multicentric observational study in Campania health structures.
ABSTRACT
Introduction: Breastfeeding has always been considered an essential and irreplaceable element, having important positive effects on the health of both the mother and the baby, in the short and long term. WHO/UNICEF recommend breastfeeding babies exclusively for at least the first six months of life, and some organizations recommend continuing breastfeeding for the first two years of life and beyond. However, current breastfeeding models are far from the recommended levels despite the fact that the WHO has constantly promoted this type of nutrition over time. The cause of this gap is the ineffective communication between the health professionals themselves and the new mothers.
Objective: assessment of the degree of knowledge and adoption of the joint WHO/UNICEF declaration in Campania health structures.
Materials and methods: Multicentric observational study
Results: The analysis of the data highlights: that despite the high presence of documents relating to the promotion and support of breastfeeding, 76.7% (UU.OO of Obstetrics) and 86.7% (UU .OO of Neonatologies), the adoption of the WHO/UNICEF Joint Declaration is rather poor in Campania . The use of the bottle for the administration of alternative foods, together with the high number of professionals who have not followed specific training courses, seem to be the main obstacles.
Conclusion: Failure to comply with the WHO/UNICEF Joint Declaration found in Campania can have repercussions on the health of mothers and children in the medium and long term. Identifying the main obstacles can facilitate the development of specific intervention programs.
Keywords: breastfeeding , health professionals , benefits , education , communication
INTRODUZIONE
Il latte materno è da sempre considerato un elemento essenziale ed insostituibile, recante importanti effetti positivi sia sulla salute della madre che allatta sia del bambino allattato al seno, a breve ed a lungo termine[1]. L’OMS/UNICEF nelle linee guida sull’allattamento materno raccomanda, infatti, di allattare al seno in maniera esclusiva i bambini “almeno” nei primi sei mesi della loro vita[1-4].
L’indicatore utilizzato dall’OMS per valutare la numerosità dei bambini allattati al seno tiene conto del numero di bambini di 0-5 mesi di vita che hanno assunto solo latte materno nelle ultime 24 ore, escluso qualsiasi altro alimento, anche acqua o tisane[1-4]. Secondo questo indicatore in Italia la prevalenza dei bambini allattati esclusivamente al seno, si assestava negli scorsi anni al 42.7% rispetto a tutti i bambini di età compresa tra 0-5 mesi[4]. L’impatto delle procedure favorenti l’attaccamento al seno, indipendentemente dalla modalità di parto avutasi, sia esso spontaneo o cesareo, rimangono significative: l’attaccamento precoce al seno, l’esclusività del latte materno nei primi giorni di vita e infine il servizio di “rooming in” sono fattori che favoriscono l’allattamento materno, sia in termini di numero maggiore di donne che allattano sia in termini di durata complessiva[4].
Le organizzazioni mondiali per la salute, le agenzie governative e non-governative e le associazioni professionali sanitarie raccomandano, oltre l’allattamento al seno esclusivo per i primi sei mesi di vita, l’allattamento al seno per due anni e oltre di vita del bambino[5,6]. La letteratura internazionale mostra come la morbilità e la mortalità tra i bambini nutriti con sostituti del latte materno sia maggiore rispetto a quelli allattati al seno, nei diversi paesi del mondo[7,8]. L’allattamento al seno, infatti, riesce a proteggere il neonato da numerose infezioni virali e batteriche con cui viene in contatto, favorendo lo sviluppo del suo immaturo sistema immunitario[1-2]. Si è ipotizzata una possibile riduzione di circa 1.5 milioni di morti infantili ed un migliore sviluppo psicofisico globale se il latte materno fosse l’alimento prediletto dei bambini almeno sino all’anno di vita[9].
L’allattamento al seno ha anche innumerevoli benefici per la donna. Nell’immediato post partum si nota la riduzione del rischio di anemia ed eccessive perdite ematiche nelle prime ore e giorni successivi al parto[1,2] e, una significativa riduzione del rischio di cancro del seno del 4 % per ogni anno di lattazione, anche qualora accumulato nel corso di maternità successive[1,10,11]. Inoltre dall’analisi della letteratura si è visto che l’allattamento favorisce il benessere emozionale , psicologico e fisico di tali donne [1,2,12].
Nonostante tali evidenze siano oramai ampiamente riconosciute, gli attuali valori riferiti ad un corretto modello di allattamento al seno sono lontani dai livelli raccomandati [3], sebbene nel tempo l’OMS abbia promosso costantemente tale modalità di alimentazione neonatale. La campagna di maggiore risonanza mediatica è stata certamente quella del 1991: Ospedale Amico dei Bambini[13-16]. Con tale definizione venivano globalmente identificati gli ospedali che si attenevano ai “Dieci Passi” [3] per un allattamento al seno efficace. I dieci passi consistono in un decalogo di misure finalizzata a creare nelle strutture sanitarie un ambiente in grado di fornire assistenza umanizzata a madre e bambino e che sia di sostegno all'allattamento, inteso come l'unica alimentazione normale per il neonato[17]. I principali enti e società scientifiche raccomandano la corretta comunicazione dei rischi associati al mancato allattamento al seno e all’alimentazione artificiale, sia ai professionisti della salute sia alla popolazione generale[4,18-24]. L’assenza di informazioni accessibili, affidabili, complete e adeguatamente comunicate rende impossibile, per i genitori, decidere cosa sia meglio per sé e per i propri bambini[20].
Nonostante tali raccomandazioni siano state recepite nell’ambito di uno specifico accordo tra Ministero della Salute e Regioni nel 2007[25], nonostante la promozione dell'allattamento al seno sia fortemente enfatizzato nel PSN 2006-2008[18] e nel D.M. 24 Aprile 2000[19] e nonostante siano state attivate diverse campagne di sensibilizzazione a sostegno dell’allattamento al seno, rivolte agli operatori e a tutte le future mamme, a livello nazionale l’attuazione della raccomandazione resta disomogenea. Tra le cause di questa disomogeneità possiamo annoverare una inefficace comunicazione e tra gli stessi operatori sanitari, e tra operatori e neomamme[20].
Obiettivo dello studio
End point primario
Obiettivo primario di questo studio è la valutazione del grado di conoscenza e adozione della Dichiarazione Congiunta OMS/UNICEF[3] "L'allattamento al seno: protezione, incoraggiamento e sostegno. L'importanza dei ruoli dei servizi per la maternità" del 1989 [3], da parte degli operatori sanitari delle UU.OO. di Ostetricia e Ginecologia e di Neonatologia nelle strutture sanitarie campane.
End points secondari
- Valutazione del grado di comunicazione tra UU.OO. di Ostetricia -Ginecologia e UU.OO. di Neonatologia delle strutture sanitarie partecipanti.
- Valutare la presenza di programmi di formazione messi in atto nelle strutture analizzate e il grado di adesione degli operatori sanitari.
- Valutazione della presenza di protocolli aziendali dedicati alla protezione, incoraggiamento e sostegno dell’allattamento al seno.
Disegno dello studio
Indagine osservazionale multicentrica, per la valutazione della conoscenza e dell'adozione della Dichiarazione Congiunta OMS/UNICEF[3], "L'allattamento al seno: protezione, incoraggiamento e sostegno. L'importanza dei ruoli dei servizi per la maternità" del 1989 nelle strutture sanitarie campane.
MATERIALI E METODI
Popolazione
Lo studio è stato condotto nel periodo tra Aprile e Ottobre 2015. Per poter avere un campione che potesse rappresentare in modo omogeneo le 5 Provincie del territorio Campano, si sono inizialmente individuate le aree con maggiore densità di popolazione; successivamente sono state individuate le aree aventi la maggiore densità di strutture ospedaliere e quelle che avevano dichiarato i numeri maggiori di eventi parto. Sono state quindi contattate le principali strutture sanitarie rispecchiante i criteri descritti, senza differenza tra pubblico e privato accreditato, delle quali la maggior parte collocate nelle Province di Napoli, Salerno, Caserta e Avellino. In merito alla Provincia di Benevento nessuna delle strutture contattate ha dato autorizzazione a partecipare all’indagine. Delle 45 strutture inizialmente selezionate e contattate solo 30 hanno dato la loro disponibilità a partecipare allo studio. Il campione così reclutato è risultato essere composto dalle UU.OO. di Ostetricia e Ginecologia e UU.OO. di Neonatologia delle seguenti strutture:
- Università “Federico II” di Napoli, Napoli
- Azienda Ospedaliera “A. Cardarelli”- Napoli
- Presidio Ospedaliero S. Maria di Loreto Mare - Ospedali - ASL Napoli 1 Centro, Napoli
- "Ospedali Riuniti " Castellammare di Stabia, Napoli
- Presidio Ospedaliero “De Luca e Rossano” - Vico Equense, Napoli
- Presidio Ospedaliero “ Santa Maria della Pietà” - Nola , Napoli
- Presidio Ospedaliero di Boscotrecase, Napoli
- Presidio Ospedaliero "Umberto I" - Nocera Inferiore, Salerno
- Presidio Ospedaliero "Villa Malta" – Sarno, Salerno
- Presidio Ospedaliero "Santa Maria della Speranza" – Battipaglia, Salerno
- Presidio Ospedaliero "Curteri" - Mercato San Severino, Salerno
- Presidio Ospedaliero "San Luca" - Vallo della Lucania, Salerno
- Azienda Ospedaliera Universitaria "San Giovanni di Dio e Ruggi d’Aragona" - Salerno
- Presidio Ospedaliero “Dell'Immacolata” – Sapri, Salerno
- Azienda Ospedaliera di Rilievo Nazionale San Giuseppe Moscati di Avellino, Avellino
- Presidio Ospedaliero "San Giuseppe Moscati" di Aversa ASL CE2, Caserta
- Presidio Ospedaliero “San Rocco” Sessa Aurunca, Caserta
- Ospedale Civile di Caserta, Caserta
- Clinica "Pineta Grande" Castelvolturno, Caserta
- Casa di Cura "Maria Rosaria" – Pompei, Napoli
- Clinica " Villa Stabia" - Castellammare di Stabia, Napoli
- Casa di Cura "La Madonnina" - San Gennaro Vesuviano, Napoli
- Clinica "Villa Fiorita", Caserta
- Presidio Ospedaliero “Incurabili”, Napoli
- Presidio Ospedaliero “San Paolo” Fuorigrotta, Napoli
- Presidio Ospedaliero “Don Bosco” -Napoli
- Clinica Mediterranea - Napoli
- Clinica “Santa Patrizia” Secondigliano, Napoli
- Clinica “Lourdes”, Napoli
- Presidio Ospedaliero Solofra, Avellino
Criteri di inclusione
- Strutture accreditate dal SSN
- Strutture dotate di U.O. di Ginecologia-Ostetricia e U.O. di Neonatologia
- Strutture con numero di parti annui >500
- Coordinatori correttamente informati e disponibili a partecipare allo studio
- La raccolta dati è stata indirizzata esclusivamente alle informazioni relative all'assistenza del neonato a termine , sano e di peso appropriato. Anche in strutture adibite all'assistenza di neonati patologici, è stata richiesta la compilazione del questionario in relazione ai protocolli e pratiche esclusivamente rivolte al neonato fisiologico.
Criteri di esclusione
- Strutture private non accreditate
- Strutture non dotate di U.O. di Ginecologia-Ostetricia e U.O. di Neonatologia
- Strutture con numero di parti annui < 500
- Coordinatori non disponibili a partecipare allo studio
- Volontà di ritirarsi dallo studio.
Raccolta dati
Per effettuare la raccolta dati è stato utilizzato uno strumento già noto alla specifica letteratura [26]; il questionario viene utilizzato per raccogliere informazioni sul proprio specifico contesto assistenziale all’interno di un programma che faciliti l'adozione di raccomandazioni e il cambiamento nella pratica clinica.
La raccolta dati fa riferimento all'assistenza a neonato a termine, sano e di peso adeguato.
Lo strumento utilizzato è finalizzato ad un’analisi quantitativa incentrata sulle prassi ospedaliere per l'assistenza al neonato a termine, sano e di peso appropriato, articolato in modo tale che l'analisi della situazione attuale tra le strutture arruolate sia condotta seguendo la Dichiarazione Congiunta OMS/UNICEF “ I 10 passi per il sostegno e la promozione dell’allattamento al seno” [3].
Questo strumento è stato sottoposto ai Coordinatori delle UU.OO. di Ostetricia e Ginecologia e UU.OO di Neonatologia a seguito di autorizzazione rilasciata dalle Direzioni Sanitarie delle strutture reclutate previa acquisizione di richiesta formale rilasciata dalla segreteria del CDLM in Scienze Infermieristiche ed Ostetriche dell’ Università degli Studi di Napoli "Federico II". L’autorizzazione ed il consenso informato ad eseguire lo studio è stato raccolto sia dai responsabili delle strutture stesse che dai dirigenti delle UU.OO di Ostetricia e di Neonatologia. Inoltre il consenso informato è stato raccolto da ogni soggetto partecipante allo studio, ovvero tra i Coordinatori delle UU.OO di Ostetricia e Neonatologia. Nell’acquisizione del consenso informato è stato specificato che la ricerca non ha ricevuto nessuna forma di finanziamento. La presente indagine rispetta appieno la dichiarazione di Helsinki.
RISULTATI
Dall’analisi dei dati si è delineata la composizione del personale delle UU.OO. adibito all'assistenza al neonato sano (Tabella 1) e si è riscontrata una presenza molto forte della figura professionale ostetrica limitatamente al momento nascita, infatti la presenza di ≤ 2 ostetriche è stata rilevata nel 73.4% delle sale parto. Contrariamente a quello che avviene nelle UU.OO. di Neonatologia dove la figura predominante è quella della puericultrice nel 60% dei casi, al contrario dell’ostetrica la cui presenza in tali unità è solo nel 16.7% dei casi .

Di seguito verranno analizzate le risposte agli items del questionario di pari passo ai relativi singoli punti della Dichiarazione Congiunta OMS/UNICEF, “I 10 passi per il sostegno e la promozione dell’allattamento al seno” [3] da parte delle UU.OO., oggetto di studio (Tabella 2).




L’analisi delle risposte relative al 1° Passo, evidenzia sia nelle UU.OO di Ostetricia che in quelle di Neonatologia la presenza di protocolli (56.7% e 66.7%, rispettivamente ), intesi come i documenti scritti riportanti l’insieme di azioni professionali finalizzate al raggiungimento di un obiettivo[27], sui principali problemi del seno e di documenti (76.7% e 86.7%, rispettivamente), ovvero raccomandazioni di comportamento clinico elaborate allo scopo di aiutare i professionisti sanitari a decidere le modalità assistenziali più appropriate in specifiche situazioni cliniche[27], per la promozione e sostegno dell’allattamento.
In merito alle risposte relative al 3° Passo, i Coordinatori delle UU.OO di Ostetricia (66.7%) e di Neonatologia (63.3%) hanno riferito che l’informazione non avviene in ambito ospedaliero ma sul territorio.
Analizzando le risposte relative al 4° Passo si evince che la tempistica del primo attacco al seno in occasione di parto spontaneo eutocico avviene alla prima ora nel 33.3% di entrambe le Unità Operative ed inoltre, in questo caso, si riscontra il più elevato tasso di non risposta che si attesta per le UU.OO di Ostetricia al 53.4% e per quelle di Neonatologia al 56.7% . Alla seconda ora il primo attacco al seno avviene, nel caso di parto spontaneo eutocico nel 43.3% delle UU.OO di Ostetricia e nel 33.3% di quelle di Neonatologia. Infine in occasione di parto spontaneo eutocico, il primo attacco al seno avviene dopo 2 ore nel 20% dei casi nelle UU.OO di Ostetricia, mentre si mantiene al 33.3% in quelle di Neonatologia. Viceversa nel parto con taglio cesareo si nota come la tempistica del primo attacco al seno aumenti soprattutto dopo le 2 ore, arrivando al 56.7% dei casi nelle UU.OO di Ostetricia e al 63.3% in quelle di Neonatologia.
Il 5° Passo, in entrambe le UU.OO, è altamente rispettato (73.3% nelle UU.OO di Ostetricia; 93.3% UU.OO. di Neonatologia).
Le risposte relative al 6° Passo pongono l’attenzione sulla somministrazione di alimenti o liquidi diversi dal latte materno. Nel caso in cui il calo ponderale non superi il 10%, troviamo il 40% di prescrizioni in entrambe le UU.OO. e laddove è inferiore al 10%, troviamo il 40% di prescrizioni nelle UU.OO di Ostetricia e il 57% nelle UU.OO di Neonatologia. Dato confermato altresì dall’indicazione commerciale scritta di sostituti del latte materno nel 60% nelle UU.OO di Ostetricia e nel 56% delle Neonatologie.
La pratica del rooming-in è indagata nel 7° Passo. L’aspetto indagato sono le interruzioni che in entrambe le realtà risultano perlopiù sovrapponibili: interruzioni di ≤ 30 minuti abbiamo il 33.3% nelle UU.OO di Ostetricia e il 30% in quelle di Neonatologia. Interruzioni di >30 minuti si riscontrano nel 20% delle UU.OO di Ostetricia,con un aumento fino al 33.3% in quelle di Neonatologia.
Le risposte relative al 8° Passo: “ Incoraggiare l'allattamento al seno a richiesta tutte le volte che il neonato sollecita nutrimento”, viene praticato senza limitazione di durata e frequenza sia nelle UU.OO di Ostetricia (63.3%) che in quelle di Neonatologia (60%).
Dall’analisi delle risposte del 9° Passo si è evidenziato che l’uso di biberon per la somministrazione di alimenti alternativi al latte materno avviene nel 90% delle UU.OO di Ostetricia e nell’86.7% delle UU.OO di Neonatologia.
Dalle risposte al 10° Passo è emerso che le visite pediatriche alla dimissione vengono effettuate in entrambe le unità in maniera individuale con i genitori e nel 93.3% dei casi negli stessi Punti nascita. Di solito è il pediatra che si confronta con i genitori nel 70% dei casi e solo in alcune strutture è accompagnato dall’infermiera (7%), mentre è quasi completamente assente la figura dell’ostetrica (3%).
DISCUSSIONE
La ricerca si proponeva differenti scopi: 1) la valutazione del grado di conoscenza e adozione della Dichiarazione Congiunta OMS/UNICEF[3] da parte degli operatori sanitari delle UU.OO. di Ostetricia e Ginecologia e di Neonatologia nelle strutture sanitarie campane, 2) la formazione, 3) la comunicazione tra gli operatori delle diverse unità operative e la comunicazione con le neomamme.
I risultati dello studio mostrano come tale Dichiarazione sia solo in parte rispettata. In merito all’applicazione del primo passo, si evince che in entrambe le tipologie di UU.OO analizzate c’è una tendenza a rispettarlo solo parzialmente.
L’indagine ha messo in evidenza che l’applicazione del secondo passo risulta essere carente, con una scarsa formazione sia volontaria che istituzionale del personale sanitario.
In relazione all'organizzazione degli Incontri di accompagnamento alla Nascita (IAN), in cui è prevista almeno una lezione dedicata all'educazione e all'allattamento, si può osservare che l'enorme sforzo dei professionisti sanitari non medici risulta ancora parzialmente ottemperato.
Successivamente è stata analizzata la tempistica del primo attacco al seno. E’ stata rilevata, in entrambe le UU.OO. un'assoluta inadempienza della raccomandazione, coadiuvata dall'attuazione di pratiche di routine a dir poco inutili. Dai dati si nota come i tempi dettati nella Dichiarazione Congiunta OMS/UNICEF [3] non siano rispettati. Oltre ad essere fortemente raccomandato nelle Linee guida ILCA del 2005[2], l'inizio dell'allattamento al seno entro la prima ora e il contatto pelle-a-pelle continuo, sono in letteratura associati a diversi benefici come ad esempio: il contatto pelle a pelle tra madre e neonato favorisce una produzione di ossitocina endogena che a livello materno porta ad una maggiore contrattilità uterina con minor perdita ematica durante il post partum e al contempo favorisce l’attaccamento precoce, ovvero il bonding madre-neonato che favorisce un aumento della durata media dell'allattamento al seno esclusivo[21-23,28-43]. Le procedure di routine infatti, interrompono l'interazione madre-neonato e ritardano l'allattamento al seno [21,45,46].
I nostri dati mostrano un buon supporto territoriale all'allattamento, tuttavia restano ridotte le informazioni divulgate spontaneamente.
Il sesto Passo analizza l'importanza dell'analisi della relazione tra calo fisiologico e supplemento di latte artificiale, che è data dal fatto che il calo di peso medio alla nascita risulta del 5% e anche inferiore nel caso di allattamento solo con formula[1]. Il calo ponderale massimo da ritenersi normale è del 10%. Un calo fra l’8% e il 10% è significativo ma, non suggerisce di procedere automaticamente ad un supplemento con latte artificiale, cosa che invece è stata riscontrata dall’indagine, nel 40% delle UU.OO. di Ostetricia e nel 57% di quelle di Neonatologie. Una tale situazione, si discosta dalle linee guida dell’OMS/UNICEF e andrebbe pertanto verificata per quanto riguarda la disponibilità materna a rispondere alle richieste del bambino, le modalità di attacco al seno materno e l’eventuale ricorso alla somministrazione di latte materno spremuto, se eventuali problemi di attacco non sono superabili[1] .
Altro dato rilevante è la prescrizione di latte artificiale, infatti pur non essendoci una reale necessità, ciò avviene al momento della dimissione sia in maniera verbale (30% nelle UU.OO. di Ostetricia e 11% in quelle di Neonatologia) e per iscritto (60% nelle UU.OO. di Ostetricia e 56% in quelle di Neonatologia) indicando il nome commerciale del latte formulato. Questa consuetudine è in netto contrasto con quanto stabilito dal “Codice Internazionale sulla commercializzazione dei sostituti del latte materno” OMS 1981[46].
Altro aspetto rilevante per la buona riuscita dell’allattamento al seno riguarda il momento della degenza madre/neonato, ovvero il"Praticare il rooming-in” [3].
I nostri dati mostrano purtroppo come ciò non sia proprio attuato nel miglior modo possibile. Dall’analisi dei dati si evince una discordante comunicazione tra le UU.OO. analizzate, come anche il mancato rispetto del passo sopracitato, fondamentale per favorire l'allattamento al seno come suggerito in letteratura [1,2]. I principali studi scientifici mostrano come il rooming-in, ovvero il tenere insieme madre e neonato durante l'intera degenza post-partum ed eseguire esami e test di routine neonatali mentre il neonato è nella stessa stanza della madre, nelle sue braccia o al seno, favorisce sia l'allattamento al seno che il legame madre-neonato[32,45,46,48-58]. La frequenza dell'allattamento è più alta e l'integrazione con latte artificiale risulta inferiore quando madre e neonato sono nella stessa stanza[38,51,52]. Inoltre, alcune pratiche e regole ospedaliere influenzano l'attuazione di un efficace allattamento al seno[31,32,45,53-57]. Anche il mito del riposo (una madre dorme di più quando il neonato è nel nido) non trova riscontro unanime nella letteratura specifica del settore[51]. In merito all’applicazione del 9° Passo: "Non dare tettarelle artificiali o succhiotti durante il periodo dell'allattamento"[3], si rileva una sua totale inadempienza. L'evitare l'uso di succhiotti, tettarelle e integrazioni, in assenza di indicazione medica è affermato anche nelle linee guida ILCA - Strategia 7 "[2], da cui si evince che un precoce uso di integrazioni o succhiotti è associato ad un aumento del rischio di svezzamento precoce ed inoltre, il suo uso nel bambino allattato al seno va evitato, quantomeno per tutto il periodo in cui la produzione di latte materno si calibra alle necessità del bambino[2].
I nostri dati mostrano come all’atto della dimissione i sanitari raramente offrano notizie circa il supporto territoriale offerto alle neomamme. A questo l’Unione Europea in collaborazione con l’OMS nel documento “Alimentazione dei lattanti e dei bambini fino a tre anni: raccomandazioni standard per l’Unione Europea”[57] del 2006 affermava l’importanza dei gruppi volontari di sostegno mamma-a-mamma ed organizzazioni di peer counsellors, attivi nella maggior parte dei paesi[57]. Tuttavia, la copertura geografica dei loro servizi è in generale medio bassa, raramente alta[58]. Il grado di coordinamento tra questi gruppi è debole in molti paesi e ben sviluppato in altri. I legami col sistema sanitario sono spesso inadeguati per un efficace grado d’integrazione e coordinamento con le autorità preposte[58]. A livello regionale, la necessità di maggiore supporto alla donna e alla famiglia da parte delle istituzioni, nella delicata fase del puerperio è stata sottolineata nel B.U.R.C. n° 4 del 15 Gennaio 2007[59] in cui si afferma la necessità di valorizzare i programmi di sostegno alla genitorialità, la cui efficacia è oramai comprovata da numerosi studi e ricerche.
CONCLUSIONI
Questo studio ha mostrato un mancato rispetto di tutta la Dichiarazione[3] OMS/UNICEF ed una parziale conoscenza della stessa, da parte degli operatori sanitari delle strutture reclutate. Un sostegno efficace richiede l’impegno ad istituire standard d’eccellenza in tutte le istituzioni ed i servizi per la maternità e l’infanzia[21]. A livello individuale, ciò significa accesso per tutte le donne a servizi di sostegno per l’allattamento al seno, compresa l’assistenza di operatori opportunamente qualificati nella gestione dello stesso, peer counsellors e gruppi di sostegno mamma-a-mamma[21]. Riteniamo, alla luce dei dati esposti, necessario la nascita e lo sviluppo di progetti locali e comunitari per il sostegno familiare e sociale, basati sulla collaborazione tra i servizi ed il volontariato, volti a tutelare ed incentivare il diritto di allattare seno [57,59].
LIMITI DELLO STUDIO
Lo studio presenta alcune limitazioni: campionamento casuale e quindi non rappresentativo dell’intero territorio regionale, difficoltà burocratiche in merito all’autorizzazione alla raccolta dati all’interno delle singole strutture. Altro limite importante deriva dalla natura stessa dello studio, ovvero descrittiva, che non ha permesso di eseguire un’analisi inferenziale dei dati. Punto di forza di questo studio è quello di fornire una prima, unica e chiara fotografia del rispetto, da parte delle strutture che hanno partecipato allo studio, della Dichiarazione Congiunta OMS/UNICEF[3].
Abbreviazioni
OMS: Organizzazione Mondiale della Sanità
WHO: World Health Organization
UNICEF: Fondo delle Nazioni Unite per l'infanzia
UU.OO. : Unità Operative
PSN: Piano Sanitario Nazionale
D.M : Decreto Ministeriale
SSN : Sistema Sanitario Nazionale
CDLM : Corso di Laurea Magistrale
IAN: Incontri di accompagnamento alla nascita
ILCA : International Lactation Consultant Association
BURC : Bollettino Ufficiale Regione Campania
Eventuali Finanziamenti
Questa ricerca non ha ricevuto nessuna forma di finanziamento.
Conflitti di interesse
Gli autori dichiarano che non hanno conflitti di interesse associati a questo studio.
BIBLIOGRAFIA
- Davanzo R, Maffeis C, Silano M,Bertino E, Agostoni C,Cazzato T. et. al. Allattamento al seno e uso del latte materno/umano Position Statement 2015 di Società Italiana di Pediatria (SIP), Società Italiana di Neonatologia (SIN), Società Italiana delle Cure Primarie Pediatriche (SICuPP), Società Italiana di Gastroenterologia Epatologia e Nutrizione Pediatrica (SIGENP) e Società Italiana di Medicina Perinatale (SIMP). 2015. Disponibile a : http://www.salute.gov.it/imgs/C_17_pubblicazioni_2415_allegato.pdf . Ultimo accesso 02/05/2020
- International Lactation Consultant Association(ILCA). Clinical Guidelines for the Establishment of the Exclusive Breastfeeding 2005. Disponibile a : http://breastcrawl.org/pdf/ilca-clinical-guidelines-2005.pdf. Ultimo accesso: 02 Ottobre 2019
- Dichiarazione congiunta OMS/UNICEF. L’allattamento al seno: protezione, incoraggiamento e sostegno. L’importanza del ruolo dei servizi per la maternità. Organizzazione mondiale della Sanità, Ginevra, 1989. Disponibile a http://www.salute.gov.it/imgs/C_17_pubblicazioni_1619_allegato.pdf.Ultimo accesso: 15 aprile 2020
- Cattaneo A, Crialesi R Francovich L, Gargiulo L, Giusti A , Iannucci L ,Mondo L, Rusciani R.LATTE MATERNO: IL BUON INIZIO DELLA SANA ALIMENTAZIONE. A CHE PUNTO SIAMO IN ITALIA?. Iserto Bollettino Epidemiologico Nazionale .Not Ist Super Sanità. 2017;30(1).
- Chantry C.J, Eglash A, Labbok M. ABM Position on Breastfeeding—Revised 2015. Volume 10, Number 9, 2015 Mary Ann Liebert, Inc. DOI: 10.1089/bfm.2015.29012.cha.
- World Health Organization. Global strategy for infant and young child feeding. World Health Organization,Geneva.2003. Disponibile a : https://apps.who.int/iris/bitstream/handle/10665/42590/9241562218_ita.pdf;jsessionid=681795893D15E340E9D2AA4C92EAB180?sequence=6. Ultimo accesso: 02 maggio 2020
- Epicentro,Portale di epidemiologia per gli operatori sanitari. Allattamento al seno. Centro Nazionale di Epidemiologia, Sorveglianza e Promozione della Salute. Disponibile a: https://www.epicentro.iss.it/allattamento Ultimo accesso: 02 marzo 2020
- Nommsen-Rivers LA. Does breastfeeding protect against infant mortality in the United States?.J Hum Lact. 2004 Aug ; 20(3):357-8.
- Facts for Life. United Nations Children’s Fund. 3rd ed. New York. 2002.
- Jafari-Mehdiabad F, Savabi-Esfahani M, Mokaryan F, Kazemi A. Relationship between breastfeeding factors and breast cancer in women referred to Seyed Al-Shohada Hospital in Isfahan, Iran. Iran J Nurs Midwifery Res.2016 Nov-Dec;21(6):622-627.
- Chowdhury R, Sinha B, Sankar MJ, Taneja S, Bhandari N, Rollins N, Bahl R, Martines J. Breastfeeding and maternal health outcomes: a systematic review and meta-analysis. Acta Paediatr.2015 Dec;104(467):96-113.
- Fox R, McMullen S, Newburn M. UK women's experiences of breastfeeding and additional breastfeeding support: a qualitative study of Baby Café services. BMC Pregnancy Childbirth. 2015 Jul 7;15:147.
- de Jesus PC, de Oliveira MI,Fonseca SC. Impact of health professional training in breastfeeding on their knowledge, skills, and hospital practices: a systematic review. J Pediatr (Rio J).2016 Sep-Oct;92(5):436-50.
- Munn AC, Newman SD, Mueller M, Phillips SM, Taylor SN .The Impact in the United States of the Baby-Friendly Hospital Initiative on Early Infant Health and Breastfeeding Outcomes.Breastfeed Med. 2016 Jun;11:222-30.
- Asole S, Spinelli A, Antinucci LE, et al. Effect of hospital practices on breastfeeding: a survey in the Italian Region of Lazio. J Hum Lact 2009.Aug;25(3):333-40.
- Cinquetti M, Colombari AM, Battisti E, Marchetti P, Piacentini G. The influence of type of delivery, skin-to-skin contact and maternal nationality on breastfeeding rates at hospital discharge in a baby-friendly hospital in Italy. Pediatr Med Chir. 2019 May 22;41(1).
- Centro di Documentazione sulla Salute Parinatale e Riproduttiva.Percorso nascita/ Allattamento. Saperidoc Disponibile a: https://www.saperidoc.it/flex/cm/pages/ServeBLOB.php/L/IT/IDPagina/547. Ultimo accesso: 08 aprile 2020.
- Ministero della Salute. Piano Sanitario Nazionale 2006-2008. Disponibile a: http://www.salute.gov.it/portale/documentazione/p6_2_2_1.jsp?id=1205. Ultimo accesso: 03 maggio 2020.
- Gazzetta Ufficiale.Adozione del progetto obiettivo materno-infantile relativo al "Piano sanitario nazionale per il triennio 1998-2000". Ministero della Sanita'. 2000 .Dispinibile a : https://www.gazzettaufficiale.it/atto/serie_generale/caricaDettaglioAtto/originario?atto.dataPubblicazioneGazzetta=2000-06-07&atto.codiceRedazionale=000A6425&elenco30giorni=false.Ultimo accesso 03 maggio 2020.
- Guadagnare salute.Allattamento al seno: tra arte, scienza e natura- dossier. Disponibile a: https://www.epicentro.iss.it/guadagnare-salute/formazione/materiali/GS_allattamento_2.pdf. Ultimo accesso: 08 aprile 2020.
- College of Family Physicians of Canada. Infant Feeding Policy Statement 2004. Disponibile a https://portal.cfpc.ca/ResourcesDocs/uploadedFiles/Resources/Resource_Items/Final_04Infant_Feeding_Policy_Statement.pdf. Ultimo accesso 03 maggio 2020.
- Di Girolamo AM, Grummer-Strawn LM, Fein SB. Effect of maternity-care practices on breastfeeding. 2008 Oct; 122 Suppl 2:S43-9.
- Widstrom AM, Brimdyr K, Svensson K, Cadwell K, Nissen E. Skin-to-skin contact the first hour after birth, underlying implications and clinical practice. Acta Paediatr.2019 Jul;108(7):1192-1204
- Zetterstrom R. Breastfeeding and infant-mother interaction. Acta Paediatr Suppl. 1999. Aug;88(430):1-6
- Supplemento ordinario alla Gazzetta Ufficiale, n. 32 del 7 febbraio 2008 - Serie generale. Linee di indirizzo nazionali sulla protezione, la promozione ed il sostegno dell’allattamento al seno.20 dicembre 2007.Disponibile a: https://www.gazzettaufficiale.it/eli/gu/2008/02/07/32/so/32/sg/pdf. Ultimo accesso 03 maggio 2020.
- Prassi Ospedaliere per l’assistenza al neonato a termine, sano e di peso approrpiato. Centro per la valutazione dell'efficacia dell'assistenza sanitaria (CeVEAS) Disponibile a: http://www.saperidoc.it/flex/cm/pages/ServeAttachment.php/L/IT/D/4%252Fd%252F9%252FD.0741693c65e6572738c6/P/BLOB%3AID%3D395/E/pdf . Ultimo accesso : 28/04/2020
- Triassi M. Il Managment in Sanità. Il governo dei sistemi sanitari complessi. 1st ed. Roma: Società Editrice Universo; 2011.
- Uvnäs Moberg K, Prime DK, Oxytocin effects in mothers and infants during breastfeeding Birth. Infant Journal. 2013, VOLUME 9 - Issue 6.
- Bystrova K, Ivanova V, Edhborg M, Matthiesen A , Ransjö-Arvidson A, Mukhamedrakhimov R. et al. Early Contact Versus Separation: Effects on Mother-Infant Interaction One Year Later Birth. 2009 Jun;36(2):97-109
- Renfrew MJ, Lang S, Woolridge MW. Early versus delayed initiation of breastfeeding. Cochrane Database Syst Rev.2000. (2):CD000043
- AgudeloS, Gamboa O, Rodríguez F, Cala S, Gualdrón N, Obando E. The Effect of Skin-To-Skin Contact at Birth, Early Versus Immediate, on the Duration of Exclusive Human Lactancy in Full-Term Newborns Treated at the Clínica Universidad De La Sabana: Study Protocol for a Randomized Clinical Trial. 2016 Oct 26;17(1):521.
- Widstrom AM, Wahlberg V, Matthiesen AS, Eneroth P, Uvnas-Moberg K, Werner S, et al. Short-term effects of early suckling and touch of the nipple on maternal behaviour. Early Hum Dev 1990; Mar;21(3):153-63.
- Bergman NJ, Linley LL, Fawcus SR. Randomized controlled trial of skin-to-skin contact from birth versus conventional incubator for physiological stabilization in 1200- to 2199-gram newborns. Acta Paediatr 2004; 93(6):779-85.
- Bystrova K, Widstrom AM, Matthiesen AS, RansjoArvidson AB, Welles-Nystrom B, Wassberg C, et al. Skin-to-skin contact may reduce negative consequences of “the stress of being born”: a study on temperature in newborn infants, subjected to different ward routines in St. Petersburg. Acta Paediatr 2003; 92(3):320-6
- Christensson K, Siles C, Moreno L, Belaustequi A, De La Fuente P, Lagercrantz H, et al. Temperature, metabolic adaptation and crying in healthy full-term newborns cared for skin-to-skin or in a cot. Acta Paediatr 1992 . Jun-Jul 1992;81(6-7):488-93.
- Adamkin D.H. Neonatal Hypoglycemia.Curr Opin Pediatr.2016 Apr;28(2):150-5
- Yamauchi Y, Yamanouchi I. Breast-feeding frequency during the first 24 hours after birth in full-term neonates. Pediatrics 1990. Aug;86(2):171-5.
- H M Cooijmans K, Beijers R, Rovers A. C, de Weerth C . .Effectiveness of Skin-To-Skin Contact Versus Care-As-Usual in Mothers and Their Full-Term Infants: Study Protocol for a Parallel-Group Randomized Controlled Trial BMC Pediatr. 2017 Jul 6;17(1):154.
- Semmekrot BA, de Vries MC, Gerrits GP, Van Wieringen PM. Optimal breastfeeding to prevent hyperbilirubinaemia in healthy, term newborns. Ned Tijdschr Geneeskd 2004; Oct 9;148(41):2016-9.
- Bertini G, Dani C, Tronchin M, Rubaltelli FF. Is breastfeeding really favoring early neonatal jaundice? Pediatrics 2001; Mar;107(3):E41.
- De Chateau P, Wiberg B. Long-term effect on mother infant behaviour of extra contact during the first hour post partum. III. Follow-up at one year. Scand J Soc Med 1984; 12(2):91-103.
- Mikiel-Kostyra K, Mazur J, Boltruszko I. Effect of early skin-to-skin contact after delivery on duration of breastfeeding: a prospective cohort study. Acta Paediatr 2002; 91(12):1301-6
- Awi DD, Alikor EA. The influence of pre- and postpartum factors on the time of contact between mother and her new-born after vaginal delivery. Niger J Med 2004; Jul-Sep;13(3):272-5.
- Gonçalves J, Fuertes M, João Alves M, Antunes S, Almeida A.R, Casimiro R. Maternal Pre and Perinatal Experiences With Their Full-Term, Preterm and Very Preterm Newborns. BMC Pregnancy Childbirth. 2020 May 6;20(1):276.
- Consales A, Crippa B.L, Cerasani J, Morniroli D, Damonte M, Bettinelli M E. Overcoming Rooming-In Barriers: A Survey on Mothers' Perspectives. Front Pediatr. 2020 Feb 21;8:53
- Organizzazione Mondiale della Sanità.Codice Internazionale sulla commercializzazione dei sostituti del latte materno. OMS 1981. Disponibile a : http://www.salute.gov.it/imgs/C_17_pagineAree_1467_listaFile_itemName_7_file.pdf. Ultimo accesso: 03 maggio 2020
- Centuori S, Burmaz T, Ronfani L, Fragiacomo M, Quintero S, Pavan C, et al. Nipple care, sore nipples, and breastfeeding: a randomized trial. J Hum Lact1999; Jun;15(2):125-30
- Yang X, Gao L.L, Ip W, Chan W. Predictors of Breast Feeding Self-Efficacy in the Immediate Postpartum Period: A Cross-Sectional Study. Midwifery. 2016 Oct;41:1-8.
- Ahluwalia I.B, Morrow B, D'Angelo D, Li R. Maternity Care Practices and Breastfeeding Experiences of Women in Different Racial and Ethnic Groups: Pregnancy Risk Assessment and Monitoring System (PRAMS). Matern Child Health J. 2012 Nov;16(8):1672-8
- Yamauchi Y, Yamanouchi I. The relationship between rooming-in/not rooming-in and breastfeeding variables. Acta Paediatr Scand 1990; Nov;79(11):1017-22.
- Cotto CW, Garcia Fragoso L. Rooming-in Improves Breastfeeding Initiation Rates in a Community Hospital in Puerto Rico . Bol Asoc Med P R Jan-Mar 2010;102(1):30-2.
- Svensson K, Matthiesen A, Widström A. Night Rooming-In: Who Decides? An Example of Staff Influence on Mother's Attitude. Birth 2005 Jun;32(2):99-106
- Braun ML, Giugliani ER, Soares ME, Giugliani C, De Oliveira AP, Danelon CM. Evaluation of the impact of the baby-friendly hospital initiative on rates of breastfeeding. Am J Public Health 2003; August; 93(8): 1277–1279.
- Philipp BL, Malone KL, Cimo S, Merewood A. Sustained breastfeeding rates at a US babyfriendly hospital. Pediatrics 2003; Sep;112(3 Pt 1):e234-6.
- Jaafar S H, Seng Lee K, J Ho J. Separate Care for New Mother and Infant Versus Rooming-In for Increasing the Duration of Breastfeeding. Cochrane Database Syst Rev. 2012 Sep 12;(9):CD006641.
- Strembel S, Sass S, Cole G, Hartner J, Fischer C. Breastfeeding policies and routines among Arizona hospitals and nursery staff: results and implications of a descriptive study. J Am Diet Assoc 1991;91:923-25
- Unione Europea, Organizzazione Mondiale della Sanità. Alimentazione dei lattanti e dei bambini fino a tre anni: raccomandazioni standard per l’Unione Europea. OMS 2006. Disponibile a: https://www.unicef.it/Allegati/Raccomandazioni_UE_alimentazione_lattanti.pdf. Ultimo accesso 03 maggio 2020.
- Giusti A, Conti S, Di Lorenzo G, Donati S, Perra A, Grandolfo R. How Italian midwives contribute to breastfeeding promotion: a national experience of "cascade" training, 2006 Jan-Feb;62(1):53-67.
- REGIONE CAMPANIA - Giunta Regionale - Seduta del 23 novembre 2007 - Deliberazione N. 2041 - Area Generale di Coordinamento N. 20 - Assistenza Sanitaria - Linee guida alle Azienda Sanitarie e Ospedaliere della Regione Campania sulla promozione dell'allattamento al seno. B.U.R.C.2008. Disponibile a : http://www.sito.regione.campania.it/burc/pdf08/burc02or_08/del2041_07.pdf. Ultimo accesso 03 maggio 2020.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
L’efficacia di utilizzo delle tecniche di de-escalation nel paziente psichiatrico: revisione narrativa
Antonino Calabrò1, Alessia Marangon2, Maria Chiara Carriero3, Federica Ilari 4, Roberto Lupo5, Lorenzo Bardone6
- Infermiere ASL Biella S.P.D.C.
- Infermiera libera professionista;
- Psicologa Istituto Santa Chiara Roma
- Infermiere Tutor della didattica professionale UPO sede di Biella;
- Infermiere ASL Le, Ospedale “San Giuseppe da Copertino”
- Infermiere Tutor della didattica professionale UPO sede di Biella;
* Corresponding Author: Dott. Antonino Calabrò, Infermiere presso l’ASL Biella S.P.D.C.
E-mail: antonino_calabro@pec.it
DOI: 10.32549/OPI-NSC-34
Cita questo articolo
Abstract
Introduzione: L’aggressività e la violenza nei luoghi di lavoro rappresentano un fenomeno psicosociale in continuo aumento e questo può causare possibili importanti ripercussioni all’intero processo di cura.
Obiettivo: Valutare l’efficacia delle tecniche di de-escalation nella gestione degli agiti aggressivi del paziente psichiatrico.
Metodi: Per condurre la seguente revisione è stato delineato un quesito di ricerca utilizzando la metodologia PIO. Successivamente, è stata condotta una revisione narrativa della letteratura, attraverso l’utilizzo delle banche dati banche dati PubMed ed EMBASE.
Risultati: Dalla revisione della letteratura internazionale, solamente tre studi soddisfacevano i nostri criteri di inclusione. Dagli studi selezionati emerge che gli operatori della salute mentale reagiscono in modo diverso alla violenza. Alcuni si relazionano con i pazienti generando soluzioni positive, mentre altri gestiscono i pazienti con misure coercitive. Si evince l’efficacia dell’utilizzo delle tecniche di de-escalation nella gestione degli agiti aggressivi e che sia il personale che i pazienti aspirano a raggiungere relazioni non conflittuali e sociali mentre interagiscono in situazioni violente e minacciose.
Conclusioni: La de-escalation risulta essere la tecnica più efficace solo previa conoscenza accurata del paziente, delle sue patologie e degli eventuali segni e sintomi prodromici che possono indicare l’insorgenza di un comportamento aggressivo. Inoltre, risulta più complicata con i soggetti aventi una storia pregressa di aggressività. Tuttavia emerge l’assenza di un’adeguata formazione del personale, che possa garantire la corretta messa in pratica dell’intervento e che possa rendere più sicuri gli infermieri nella gestione dell’agito aggressivo e del paziente violento.
Parole chiave: Infermiere, Aggressione; Violenza, comportamento aggressivo, prevenzione, sicurezza, psichiatria, de-escalation, paziente disturbo mentale.
The effectiveness of using de-escalation techniques in the psychiatric patient: narrative review.
Abstract
Introduction:. Aggression and violence in the workplace represent an ever-increasing psychosocial phenomenon and this can cause possible important repercussions for the entire treatment process.
Objective: to evaluate the effectiveness of using de-escalation techniques in the management the psychiatric patient’s aggressive actions.
Methods:. To conduct the following review, a research question was outlined using the PIO methodology. Subsequently, a narrative review of the literature was conducted, through the use of the PubMed and EMBASE databases.
Results: From the review of the international literature, only three studies met our inclusion criteria Selected studies show that mental health workers react differently to violence. Some relate to patients by generating positive solutions, while others manage patients with coercive measures. The effectiveness of the use of de-escalation techniques in the management of aggressive actions and that both staff and patients aspire to achieve non-confrontational and social relationships while interacting in violent and threatening situations can be seen.
Conclusions: De-escalation is the most effective technique only after careful knowledge of the patient, his pathologies and any prodromal signs and symptoms that may indicate the onset of aggressive behavior. Furthermore, it is more complicated with subjects having a previous history of aggression. However, the absence of adequate staff training emerges, which can guarantee the correct implementation of the intervention and which can make nurses safer in the management of aggressive action and of the violent patient.
Keyword: Nurse, Aggression; Violence, Aggressive behavior, Prevention, Safety, Psychiatry, de-escalation, mental patient.
Introduzione
Nella realtà sanitaria l’aggressività nei luoghi di lavoro è un fenomeno in continuo aumento [1]. Gli operatori sanitari, in particolare gli infermieri, hanno un rischio maggiore di subire episodi di violenza [2] e ciò può danneggiare l’intero processo di cura oltre che incrementare lo stress da lavoro [3]. Vi sono delle aree specifiche di assistenza in cui i comportamenti aggressivi si verificano con maggiore frequenza: i servizi di emergenza [4], le attività domiciliari [5], le geriatrie e i servizi di salute mentale e psichiatria [6]. Molti sono gli studi che hanno analizzato i fattori di rischio che possono scatenare un passaggio all'atto (acting-out). Tra questi ricordiamo: il tempo d’attesa prolungato [7], una comunicazione inefficace, la riduzione del tempo da dedicare al paziente [7], l’età e il genere del paziente [8], patologie psichiatriche [8], demenze e/o lesioni cerebrali [9].
Il National Institute of Occupational Safety and Health [10] definisce l’aggressività come: “ogni atto di aggressione fisica, comportamento minaccioso o abuso verbale che si verifica nel posto di lavoro”. La violenza nel posto di lavoro invece, è riferita ad “una serie di comportamenti che possono causare danni, ferite o lesioni a un'altra persona, indipendentemente dal fatto che la violenza o l'aggressione siano espresse fisicamente o verbalmente, e il danno fisico sia sostenuto o l'intenzione sia chiara” [9].
In un’ottica preventiva sorge la necessità di un setting che possa prevenire e gestire il fenomeno dell’aggressività. In merito a ciò, il Ministero della Salute ha riportato delle raccomandazioni per la prevenzione e trattamento della violenza nei luoghi di cura [12] e ha erogato “La Raccomandazione n. 8” [13] che prende in considerazione la “prevenzione degli atti di violenza a danno degli operatori sanitari”. Fondamentale risulta, anche, la formazione del personale curante per poter riconoscere in tempo i segnali d’allarme e saper gestire gli ‘acting out’. In uno studio condotto da Heckemann et al. [14], in cui viene proposto un corso di gestione delle situazioni violente, il 50% dei partecipanti non si riteneva in grado di affrontare la situazione. In un altro studio condotto da Lanza et al. [15] si evince che i corsi di aggiornamento, in cui sono illustrate tecniche di prevenzione, non sono funzionali nel momento in cui i partecipanti sono già stati vittime di aggressione.
L’Istituto Nazionale per la Salute e il Clinical Excellence [16] hanno riportato l'uso di interventi contenitivi per la gestione del comportamento violento e, secondo le linee guida del National Institute for Health and Care Excellence (NICE), i principali sono di tipo farmacologico, fisico e comportamentale [11]. In particolare si ricordano: farmaci Pro re nata (PRN), Tecniche di De-escalation (distrazione, regolazione emotiva, rilassamento della persona ecc.), interventi restrittivi e il rapido rilassamento. Con l’adozione di tali tecniche, l’operatore, sempre dopo aver individuato i segni di un comportamento aggressivo, potrebbe essere in grado di prevenire l’atto violento prima che si verifichi. Resta quindi fondamentale comprendere e prevenire tali episodi; ad oggi si sa poco sull’efficacia delle tecniche di de-escalation, spesso raccomandate, in termini di riduzione dei danni associati.
Obiettivo dello studio
Valutare l’efficacia delle tecniche di de-escalation per gestire gli agiti aggressivi del paziente psichiatrico.
Materiali e Metodi
Per condurre la revisione è stato delineato un quesito di ricerca utilizzando la metodologia Population, Intervention, Outcome (PIO) (Tabella 1).

È stata condotta una revisione della letteratura consultando le seguenti banche dati: PubMed ed EMBASE.
Sono state utilizzate le seguenti parole chiave: “De-escalation”; “psychiatry”; “psychiatry Nursing”; “psychiatric Deparment”, “Hospital; emergency Services”; “aggression”; “anger”; “violence”; “mental patient”; “psychomotr agitation”; “aggressive behavior”; “aggressive reaction”. Per la ricerca sono state utilizzate le stringhe riportate nella Tabella 2, composte da termini Mesh e key-words combinati tra loro attraverso gli operatori booleani AND & OR. Gli articoli ottenuti e i relativi full-text sono stati verificati da due valutatori, al fine di identificare i report pertinenti.
Criteri di inclusione ed esclusione, strategia di ricerca nella letteratura scientifica
Sono stati fissati dei criteri di inclusione ed esclusione.
Criteri di inclusione: (a) studi primari; (b) studi pubblicati in lingua inglese e italiana; (c) studi pubblicati negli ultimi 10 anni (all’atto della stesura del presente manoscritto); (d) studi effettuati su popolazione adulta psichiatrica; (e) studi effettuati su popolazione europea e anglosassone.
Criteri di esclusione: (a) studi secondari; (b) articoli su pazienti di psichiatrica pediatrica e pazienti con deficit neurologici; (c) studi che facevano riferimento al solo intervento farmacologico.
Dopo aver applicato i criteri di inclusione ed esclusione, nella fase preliminare sono stati identificati 130 titoli (53 in PubMed e 84 in EMBASE). Sono stati esclusi 2 titoli poiché doppi. I 128 rimanenti sono stati valutati per titolo e abstract, ne sono stati scartati 116 perché non pertinenti con l’obbiettivo o non rispettavano i criteri d’inclusione e 2 perché studi secondari. Dei 10 rimanenti, dopo lettura del full text, sono stati scartati 7 ritenuti non pertinenti al quesito di ricerca. La procedura utilizzata nella selezione degli articoli è presentata di seguito sotto forma di un diagramma di flusso rappresentato nella Figura 1.
RISULTATI
Sono emersi tre studi pertinenti con il nostro quesito e nella Tabella 3 ne sono sintetizzate le caratteristiche e i risultati.
Lo studio di Price O. et al. [17], attraverso un’analisi qualitativa con interviste semi-strutturate, si è posto l’obiettivo di ottenere la descrizione da parte del personale, delle tecniche di de-escalation utilizzate. Sono stati esplorati le barriere e i fattori percepiti abilitanti all’attuazione delle tecniche di de-escalation. Sono stati selezionati 10 reparti, di cui solo 5 hanno accettato di partecipare. Sono stati intervistati coloro che lavoravano nel reparto con almeno 6 mesi di esperienza. I partecipanti hanno descritto 14 tecniche utilizzate in risposta all'aggressione, classificate in 3 categorie: (a) supporto, (b) controllo non fisico, (c) controllo fisico. Tale studio fornisce un quadro per comprendere la relazione tra comportamento del paziente, influenze ambientali e risposta del personale. Lo studio di Mary Lavelle et al. [18], invece, identifica con un’analisi retrospettiva, la sequenza di eventi che precedono la de-escalation, nei reparti psichiatrici ospedalieri.
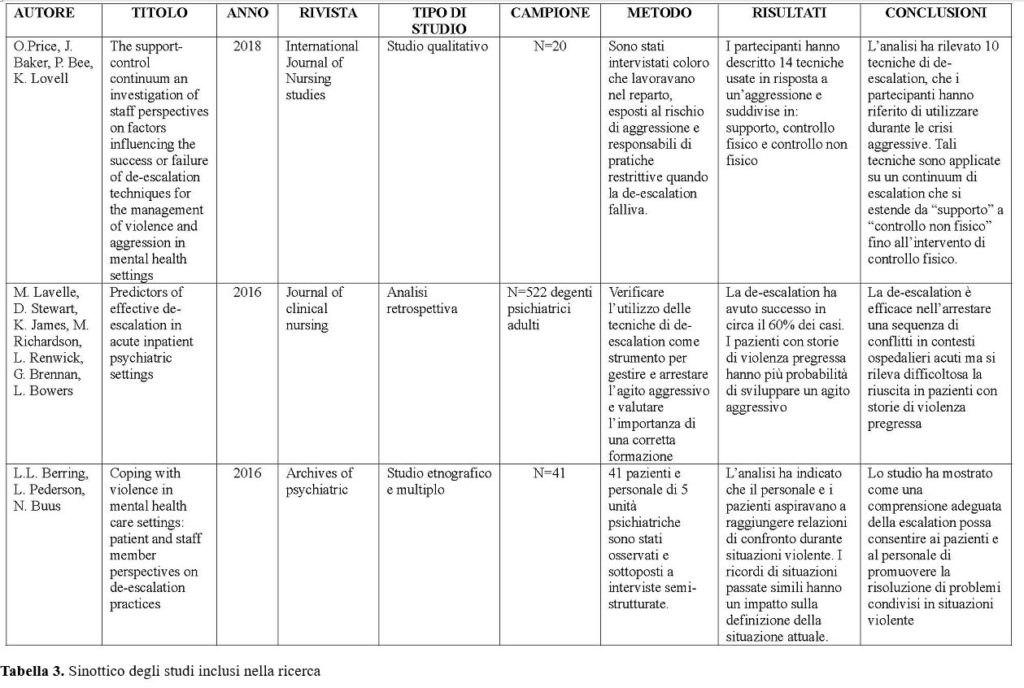
Sono state valutate le caratteristiche del paziente e dell’ambiente che influenzano l’utilizzo delle tecniche. Sono stati selezionati 522 pazienti delle unità psichiatriche. Per ogni paziente è stato registrato il coinvolgimento durante i conflitti. Più della metà (53%) ha messo in atto atteggiamenti aggressivi nei confronti del personale entro le prime due settimane di ricovero. Nel 60% dei casi la de-escalation ha avuto successo, ma è la più complicata con i soggetti aventi una storia pregressa di aggressività, per cui si richiede l’uso dei farmaci PRN. Infine, in uno studio etnografico di Berring L. et al. [19], si descrive come i pazienti e i membri del personale (N=41) definissero situazioni violente, e come attribuissero un significato al flusso di azioni in situazioni di de-escalation. L'analisi ha indicato che sia il personale che i pazienti aspiravano a raggiungere relazioni non conflittuali mentre interagivano in situazioni minacciose.
DISCUSSIONE
La presente revisione ha l’obiettivo di valutare l’efficacia delle tecniche di de-escalation per gestire gli agiti aggressivi del paziente psichiatrico. Le 14 tecniche di de-escalation oggetto di indagine nello studio di Price O. et al, sono applicate su un continuum che và dal supporto al controllo e si suddividono in: 6 tecniche dette di “Supporto” (intervento passivo, rassicurazione, distrazione, problema identificazione, risoluzione, riformulazione) con lo scopo di consentire al paziente di utilizzare le proprie risorse per autoregolare l'aggressività; 4 tecniche di “Controllo non fisico” (manipolazione ambientale, rimprovero, deterrenti, istruzione) con interventi più autorevoli che hanno esplicitamente affermato il controllo del personale nel contenere comportamenti dannosi; 4 tecniche di “Controllo fisico” (medicinali psicotropi , isolamento, contenimento, psicotropi intramuscolari forzati) con lo scopo di eliminare ulteriori aggressioni attraverso l’applicazione di pratiche restrittive. Le decisioni di adottare tecniche di controllo non fisiche sono state influenzate da: funzione percepita dell’aggressività, trial-and-error, rituali e routine locali che riguardano la gestione dell’aggressività, rischio e conoscenza del paziente. Il personale riscontra che se venissero messe in atto tecniche di controllo non fisico più efficaci, potrebbero portare ad un’escalation più elevata con conseguente utilizzo di pratiche restrittive. Inoltre si è riscontrato che la de-escalation risulta inefficace se messa in atto con pazienti aventi disturbi di personalità. I fattori ambientali e organizzativi risultano essere influenti nella buona pratica del controllo non fisico. I dati ottenuti da questo studio sono stati generati dalla sintesi delle opinioni e delle esperienze dei partecipanti. Questo potrebbe non fornire delle prove esaustive sui risultati, ma la ricerca rappresenta comunque, un punto di partenza per gli studi futuri. Inoltre, per limitare l’eterogeneità del campione e per renderlo quanto più rappresentativo possibile, è stato incluso solo il personale che aveva esperienza nelle tecniche di de-escalation ed è stato escluso, invece, il personale manager di reparto. Questo può aver omesso dati potenzialmente rilevanti. Un'ulteriore limitazione riguarda la concettualizzazione delle tecniche di de-escalation. In particolare, i partecipanti allo studio hanno visto le tecniche di“controllo non fisico” come coercitive e parte importante del processo di de-escalation. È possibile, quindi, che i partecipanti, abbiano concepito in modo impreciso le tecniche di de-escalation, come un intervento terapeutico coercitivo piuttosto che psicosociale. È probabile che una maggiore formazione ai partecipanti su queste tecniche, avrebbe dato risultati più esaustivi e importanti approfondimenti sulle realtà cliniche in cui vengono utilizzate. Ad esempio, come e perché vengono selezionate dal personale alcune tecniche, la relazione tra i due livelli di intervento, supporto e controllo non fisico, e la riuscita o l’uso di pratiche restrittive. Inoltre, capire quando e perché cessano di essere utilizzate le tecniche di supporto avrebbe dato prove importanti per ridurre la violenza e l'uso di queste pratiche. Tuttavia la formazione attuale riguardo le tecniche di de-escalation appare poco consona per permette al personale di regolare e gestire l’ansia con conseguente corretta messa in atto dell’intervento. Lo studio di Mary Lavelle et al. [18], identifica gli eventi che precedono la de-escalation nei reparti psichiatrici, valutando le caratteristiche del paziente e dell’ambiente che influenzano l’utilizzo delle tecniche, ha portato alla luce che più della metà dei pazienti (53%) ha messo in atto atteggiamenti aggressivi nei confronti del personale e nel 60% dei casi la de-escalation ha avuto successo, anche se risulta più complicata con i soggetti aventi una storia pregressa di aggressività, dimostrando che una scarsa fiducia nell’efficacia di queste tecniche quando il rischio di violenza è maggiore. Lo studio, va a confermare i dati presenti in letteratura, per cui molte volte gli infermieri vivono la violenza come“normale” e questa “normalizzazione” rende difficile l’identificazione della gravità della problematica[20]. Nello studio di Mary Lavelle, infatti, eventi che verrebbero classificati come di de-escalation non sono considerati incidenti significativi da parte degli infermieri. Inoltre, questo studio è un'analisi retrospettiva su un campione di pazienti consenzienti, e ciò potrebbe non fornire un quadro accurato della realtà clinica. Un'altra criticità identificata dall’autore è riferita all'intervallo di tempo analizzato. Viene analizzato ciò che accade di un turno di lavoro, perdendo possibili relazioni tra eventi che si verificano distanti nel tempo. Diventa, perciò, fondamentale incrementare una formazione per migliorare la fiducia nel personale ad utilizzarla e nel rilevare i sintomi prodromici dell’agito aggressivo, in quanto l’efficacia della de-escalation è ottimale se viene messa in atto all’inizio del ciclo dell’aggressività.
L’ultimo studio selezionato, condotto da Berring L. et al. [15], descrive il modo in cui i pazienti e il personale sanitario definiscono situazioni violente e il significato che ne è attribuito. Attraverso lo studio etnografico e multiplo, i partecipanti sono stati incoraggiati a contattare il ricercatore dopo aver riscontrato una situazione di de-escalation. Dopo aver riferito una situazione del genere, il primo autore avrebbe condotto delle interviste per indagare sul caso. L'analisi ha indicato che sia il personale che i pazienti aspiravano a raggiungere relazioni pacifiche quando interagivano in situazioni violente. Inoltre, lo studio ha anche rivelato come tutte le parti usassero gli stessi schemi di base nel definire le situazioni. A tal proposito, le soluzioni di de-escalation venivano definite: (a) sulla base di credenze mentali esistenti, (b) le credenze venivano cambiate, perché si rifletteva su ciò che aveva portato alla situazione e si raggiungeva un apprendimento. I ricordi di situazioni vissute creavano aspettative anticipatorie nel paziente e queste avevano un impatto nel definire la situazione attuale. Perciò, la conoscenza del paziente e il suo passato possono garantire la possibilità di agire nel modo più adeguato e tempestivo in momenti di agitazione. Risulta, dunque, quanto sia importante il momento riflessivo, in quanto porta il paziente a creare pensieri positivi della situazione e promuovere la risoluzione dei problemi. Nello studio di Berring la visione dell’interazione sociale è su piccola scala, ma fornisce delle informazioni utili su come le esperienze passate influenzano le presenti nella pratica clinica. Pertanto, lo studio approfondisce le pratiche organizzative per comprendere meglio i comportamenti violenti e minacciosi.
LIMITI
Il presente studio aiuta a comprendere i comportamenti violenti ma non è esaustivo sul fenomeno indagato e necessita di una più approfondita analisi. Il lavoro presenta alcuni limiti. È stata presa in considerazione solo la letteratura più recente degli ultimi 10 anni e sono state interrogate le banche dati PubMed ed EMBASE, non coinvolgendo quelle minori. Il campione di studi era orientato verso specifiche popolazioni e questo fattore può aver ridotto la generalizzabilità dei risultati.
CONCLUSIONI
L’obiettivo di questa indagine era quello di valutare l’efficacia delle tecniche di de-escalation, per la prevenzione e la gestione degli agiti aggressivi nei confronti del personale sanitario. Gli operatori della salute mentale reagiscono in modo diverso alla violenza. Alcuni si relazionano con i pazienti in modi che producono soluzioni positive [21], mentre altri gestiscono i pazienti con misure coercitive. È emersa l’efficacia dell’utilizzo delle tecniche di de-escalation nella gestione degli agiti aggressivi. Tuttavia, emerge che un’adeguata formazione del personale, può garantire interventi in più tempestivi e rendere gli infermieri nella gestione dell’agito aggressivo. Infatti, si nota che la de-escalation è efficace previa conoscenza del paziente, delle sue patologie e dei segni che possono indicare l’insorgenza di un comportamento aggressivo, da poter applicare le tecniche fin dal primo momento. Vi è il bisogno di formulare ipotesi di miglioramento qualitativo delle situazioni di rischio e di aggiornare le competenze professionali dell’infermiere, attraverso corsi di formazione in cui introdurre approcci di gestione del paziente. Inoltre, potrebbe essere interessante indagare il tasso di denunce e segnalazioni degli operatori sanitari all’autorità giudiziaria, a causa degli attacchi violenti e delle conseguenze fisiche. Secondo alcuni studi, non sono state registrate denunce [22,23] e questa osservazione potrebbe suggerire che l’aggressione da parte di un paziente può essere giustificata da un operatore sanitario, a differenza della violenza perpetrata da persone sane.
Questo potrebbe portare a pensare che già durante la situazione di escalation ci sia una predisposizione passiva dell’infermiere nei confronti del paziente. Dai dati presenti in letteratura risulta che anche le attitudini degli infermieri siano un elemento importante da prendere in esame se si vogliono ridurre gli episodi di violenza. Tutto questo porta la nostra attenzione sul concetto di prevenzione, sull’offrire una formazione del personale sanitario sulle modalità comunicative e di gestione e sul dare un supporto psicologico ed una preparazione psicologica per accrescere la consapevolezza delle proprie reazioni ed emozioni di fronte al rischio di violenza. Si potrebbe, quindi, rendere l’operatore più preparato a prevedere e gestire le situazioni di pericolo, non solo per “essere in grado” ma anche per “sentirsi in grado” di affrontarle, con un esito efficace.
Abbreviazioni
NICE (National Institute for Health and Care Excellence)
Acting-out (passaggio all'atto)
PRN (Pro re nata)
PIO (Population, Intervention, Outcome)
BIBLIOGRAFIA
- Hegney D, Tuckett A, Parker D et al. Workplace violence: differences in perceptions of nursing work between those exposed and those not exposed, a cross-sector analysis. Int J Nurs Pract. 2010;16:188-202.
- Zoni, S., Lucchini, R., & Lorenzo, A. L’integrazione di indicatori oggettivi e soggettivi per la valutazione dei fattori di rischio stress-correlati nel settore sanitario. Giornale Italiano di Medicina del Lavoro ed Ergonomia. 2010;32 (3): 332-336.
- Ray, M.M. The dark side of the job: Violence in the Emergency Department. Journal of Emergency Nursing. 2007; 33 (3):257-61.
- Gillespie GL, Gates DM, Kowalenko T et al. Implementation of comprehensive intervention to reduce physical assaults and threats in the Emergency department, J Emerg Nurs. 2014; 40:586-591.
- Camerino D, Estryn-Behar M, Conway PM et al. Work-related factors and violence among nursing staff in the European NEXT study: a longitudinal cohort study, Int J Nurs Stud. 2008; 45: 35-50.
- Kay SR, Wolkenfeld F, Murrill LM. Profiles of aggression among psychiatric patients. I. Nature and prevalence, J Nerv Ment Dis. 1988;176: 539-546.
- Chapman, R., Perry, L., Styles, I., & Combs, S. (2009). Predicting patient aggression against nurses in all hospital areas. British Journal of Nursing, 18(8), 476-483.
- Hahn, S., Müller, M., Needham, I., Dassen, T., Kok, G., & Halfens, R. J. (2010). Factors associated with patient and visitor violence experienced by nurses in general hospitals in Switzerland: a cross‐sectional survey. Journal of clinical nursing, 19(23‐24), 3535-3546.
- Trahan, R. L., & Bishop, S. L. (2016). Coping strategies of neurology nurses experiencing abuse from patients and families. Journal of neuroscience nursing, 48(3), 118-123.
- National Institute for Occupational Safety and Health (NIOSH), “Violence in the Workplace; risk factors and prevention strategies in current intelligence bulletin 57” , pubblication no. 96-100, 1996.
- NICE Guideline. Violence and aggression: short-term management in mental health, health and community settings. The British Psychological Society & The Royal College of Psychiatrists. 2015; 10.
- Agenzia sanitaria e sociale regionale Emilia-Romagna (Assr). Raccomandazione per prevenire gli atti di violenza a danno degli operatori sanitari.2010. Disponibile online al seguente indirizzo: http://assr.regione.emiliaromagna.it/it/servizi/pubblicazioni/rapportidocumenti/raccomandazione-per-la-prevenzione-della-violenza-a-danno-degli-operatori-sanitari. Ultima consultazione: febbraio 2018.
- Ministero della salute – Dipartimento della qualità, direzione generale della programmazione sanitaria, dei livelli di assistenza e dei principi etici di sistema, ufficio III (2007) , “Raccomandazione per prevenire gli atti di violenza a danno degli operatori sanitari.
- Heckemann, B., Breimaier, H. E., Halfens, R. J., Schols, J. M., & Hahn, S. (2016). The participant's perspective: learning from an aggression management training course for nurses. Insights from a qualitative interview study. Scandinavian journal of caring sciences, 30(3), 574-585.
- Lanza, M.L., Schmidt,S., McMillan, F., Demaio, J., Forester,L. (2010). Support Our Staff- a Unique Program to Help Deal with Patient Assault. Perspective in psychiatric care. Vol. 47. Issn 0031-5990. P. 131-137.
- National Institute of Clinical Excellence (NICE). Violence - The short-term management of disturbed/violent behavior in in-patient psychiatric settings and emergency departments. Guideline London, UK.2005; 25.
- Price, O., Baker, J., Bee, P., & Lovell, K. The support-control continuum: An investigation of staff perspectives on factors influencing the success or failure of de-escalation techniques for the management of violence and aggression in mental health settings. International journal of nursing studies.2018; 77: 197-206.
- Lavelle, M., Stewart, D., James, K., Richardson, M., Renwick, L., Brennan, G., & Bowers, L. Predictors of effective de‐escalation in acute inpatient psychiatric settings. Journal of clinical nursing.2016; 25(15-16):2180-2188.
- Berring, L. L., Pedersen, L., & Buus, N. Coping with violence in mental health care settings: Patient and staff member perspectives on de-escalation practices. Archives of psychiatric nursing.2016; 30(5):499-507.
- Pinar R. & Ucmak, F. Verbal and physical violence in emergency department: a survey of nurses in Instambul, Turkey. Journal of clinical Nursing. 2011 Feb;20(3-4):510-7.
- Gunasekara, I, Pentland, T, Rodgers, T e Patterson, S. Cosa rende un'eccellente infermiera per la salute mentale? Un'indagine pragmatica avviata e condotta da persone con esperienza vissuta nell'uso del servizio. International Journal of Mental Health Nursing. 2014;23:101–109.
- Lupo, R.; De Mitri, O; Franza, M; Fabrizio, F; Girau, A., & De Angelis, P. Violenza sul luogo di lavoro: risultati di un’indagine in area critica. Italian Journal of Emergency Medicine. Febbraio 2017;1:1-9. ISSN 2532-1285. Ultima consultazione: febbraio 2018.
- Calabrò Antonino. La violenza verso gli infermieri in psichiatria: un'indagine multicentrica. L'Infermiere 2016; 1:39-43. http://www.fnopi.it/ecm/rivista-linfermiere/rivista-linfermiere-page-31-articolo-367.htm. Ultima consultazione: febbraio 2018.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Epidemia da covid-19 - Carenza dei DPI
Di seguito, le comunicazioni inviate dall'OPI sulla carenza dei DPI.
Covid19Covid19-cliniche
Covid19-cliniche1 - Copia
Covid19-cliniche2
Benessere organizzativo e soddisfazione lavorativa: studio cross-sectional in una popolazione di infermieri
Anna Arnone1*, Maria Vicario2
- Dipartimento di Emergenza e Accettazione U.O. Medicina d’Urgenza, A.O.R.N. ‘’Antonio Cardarelli’’, Napoli (Italia)
- Dipartimento di Medicina Sperimentale, Università degli Studi della Campania ‘’Luigi Vanvitelli’’, Napoli (Italia); Presidente FNOPO
Corresponding Author: Anna Arnone, infermiera presso Dipartimento di Emergenza e Accettazione U.O. Medicina d’Urgenza, A.O.R.N. ‘’Antonio Cardarelli’’. E-mail: anna.arnone93@live.it
DOI: 10.32549/OPI-NSC-33
Cita questo articolo
ABSTRACT
Introduzione: La soddisfazione lavorativa impatta su molteplici aspetti nell’ambiente di lavoro influenzando la produttività, la performance, l’assenteismo, la permanenza, l’assunzione, l’impegno organizzativo, l’assistenza. Lo scopo dello studio è stato quello di documentare la percezione del livello di benessere organizzativo e di soddisfazione lavorativa individuando i determinanti di malessere organizzativo presso l'ASL 3 Genovese ''Ospedale Villa Scassi''.
Materiali e Metodi: Lo studio cross-sectional è stato condotto da aprile a giugno 2019; le informazioni sono state raccolte attraverso un questionario somministrato ad un campione di 318 infermieri composto da 72 items e da diverse variabili sociodemografiche di cui 22 per indagare il livello di burnout e gli altri 50 per indagare l’influenza dei fattori psicosociali sullo stato di benessere dei lavoratori.
Risultati: Sono stati somministrati un totale di 318 questionari con un tasso di adesione del 36.16%. Il 76.52% della popolazione non è soddisfatta della propria condizione lavorativa, mentre il 20.86% lo è. I livelli di sfinimento emotivo sono risultati elevati in quanto il 30% del campione intervistato risulta essere ''più volte al mese'' emotivamente stressato a causa del lavoro svolto. Il 33.9% e il 42.6% del campione hanno giudicato complesso e interessante il proprio lavoro con un voto pari a 10.
Discussione: Vi è la necessità di rendere le organizzazioni sanitarie maggiormente consapevoli che avere una classe di infermieri che mostrano passione e interesse nei confronti della propria professione migliora la qualità del lavoro stesso e la qualità delle cure fornite agli assistiti.
Parole Chiave: Soddisfazione, lavorativa, motivazione, infermieri, burnout, benessere organizzativo, autonomia
.
Organizational well-being and job satisfaction: cross-sectional study in the nursing population
ABSTRACT
Introduction: Job satisfaction impacts on many aspects of the work environment, influencing productivity, performance, absenteeism, permanence, hiring, organizational commitment, assistance. The aim of the study was to document the perception of the level of organizational well-being and job satisfaction by identifying the determinants of organizational malaise at the ASL 3 Genovese '' Villa Scassi Hospital ''.
Materials and Methods: The cross-sectional study was conducted from April to June 2019. Data were acquired with a questionnaire administered to 318 nurses and composed by 72 items and different socio-demographic variables, 22 to investigate the level of burnout and 50 to investigate about influence of psychosocial factors on the welfare state of workers.
Results: 318 questionnaires were administered with a 36.16% membership rate. 76.52% of the population is not satisfied with their working status, while 20.86% are. The levels of emotional exhaustion are high because 30% of the interviewed sample appears to be emotionally stressed "several times a month" due to the work done. 33.9% and 42.6% considered their work complex and interesting with a grade of 10.
Discussion: It’s necessary to make health organizations more aware that having nurses who show passion and interest in their profession improves the quality of work itself and the quality of care and attention provided to clients.
Keywords: Job satisfaction, motivation, nurses, burnout, organizational well-being, autonomy.
INTRODUZIONE
In questo periodo storico vi è un’immagine molto variegata della figura infermieristica. Il pieno riconoscimento dell’identità professionale, sempre rivendicata dagli infermieri, è ancora purtroppo solo teorica. Il motivo dell’incertezza di questo ruolo risente ampiamente senz’altro nei cambiamenti avvenuti nel processo formativo. Infatti la rivoluzione culturale e professionale auspicata dai diversi dispositivi normativi degli ultimi anni non è stata pienamente recepita non solo nell’immaginario collettivo ma anche tra gli stessi infermieri e questo è scaturito dalla rapida crescita che il ruolo dell’infermiere ha avuto attraverso numerosi cambiamenti avvenuti troppo in fretta negli ultimi venti anni [1,2,3]. L’immagine della figura infermieristica è da tempo un aspetto molto dibattuto sia a livello nazionale che internazionale, in quanto il ritratto professionale fornito dai media, la percezione sociale e l’auto-percezione individuale e collettiva degli infermieri sono fortemente influenzate dagli stereotipi negativi riprodotti dai media, con ricadute negative sulle politiche di allocazione delle risorse e sulla strutturazione dell’identità professionale dell’infermiere [4]. Il quadro che ne deriva conduce non solo ad una considerazione errata del ruolo degli infermieri da parte della società e al crearsi di uno scarso rapporto di fiducia tra la popolazione
e questa figura sanitaria, ma anche ad una non adeguata considerazione che gli infermieri hanno di sé, minando la loro autostima, le performance lavorative e di conseguenza, gli outcome assistenziali [5]. Questi professionisti, inoltre, si trovano quotidianamente di fronte a sfide complesse costituite dalle condizioni cliniche degli utenti e dalla relazione spesso conflittuale con l’organizzazione in cui lavorano: più una persona sente di appartenere all’organizzazione più ne condivide i valori, le pratiche, i linguaggi, più trova motivazione e significato nel suo lavoro [6].
Pertanto tutti questi fattori contribuiscono a ridurre l’attrazione per la professione infermieristica, inducendo negli infermieri stessi frustrazione, stress ed insoddisfazione lavorativa, conducendo ad un elevato turnover e conseguentemente incrementando l’intenzione di abbandono nei diversi contesti lavorativi, come supportato dalla letteratura in cui lo stress è considerato un fenomeno con un’incidenza maggiore agli esordi della carriera lavorativa [7,8]. In genere si dà ampia considerazione all'influenza delle caratteristiche personali come elementi di rischio senza considerare il peso dei fattori caratteristici associati al contesto lavorativo. In letteratura, tuttavia, si dà ampia considerazione a tali fattori, causa di stress a lunga durata, tra i quali figurano tensioni eccessive e prolungate e il rapporto interpersonale [9].
Le organizzazioni sanitarie dovrebbero avere maggiore consapevolezza che un migliore funzionamento di una struttura sanitaria è imprescindibilmente legata al grado di soddisfazione lavorativa degli infermieri e degli operatori sanitari che contribuiscono a migliorare il funzionamento operativo della struttura, alla soddisfazione del team e degli utenti e alla loro influenza positiva sugli esiti che vengono raggiunti attraverso un costante impegno garantendo così un’assistenza di qualità [10]. In questa prospettiva la leadership assume un ruolo chiave nel coordinamento e nell’organizzazione che, come supportato da alcuni studi [11,12], influenza la percezione degli infermieri sulla propria organizzazione nonché la cultura organizzativa attraverso la quale, le strutture sanitarie sono ritenute espressione dello sviluppo personale del leader.
Obiettivo dello studio
L’obiettivo di questa ricerca è stato quello di rilevare in un campione di infermieri la percezione del livello di benessere organizzativo e di soddisfazione lavorativa e conseguentemente, individuare i principali fattori di malessere organizzativo in grado di influenzare il clima aziendale e di determinare lo stato di benessere psico-fisico dei lavoratori [13,14].
MATERIALI E METODI
Lo studio, di tipo cross-sectional, si è svolto nel periodo aprile-giugno 2019 presso l’ASL 3 Genovese ''Ospedale Villa Scassi'' di Genova. Lo studio ha incluso le unità operative (UU.OO.) di Pronto Soccorso, Chirurgia toracica e vascolare, Medicina generale, Ortopedia, Chirurgia generale, Centro ustioni, Cardiologia e Unità di Terapia Intensiva Coronarica (UTIC), Pneumologia, Neurologia, Nefrologia e dialisi, Oncologia, Rianimazione e Terapia Intensiva. Le UU.OO. suddette sono state incluse nello studio per omogeneità delle attività, delle risorse umane o tecnologiche impiegate e delle procedure operative adottate e per complementarietà organizzativa.
Prima di procedere alla somministrazione dei questionari è stata richiesta e ottenuta autorizzazione scritta dalla Direzione Sanitaria Aziendale e i partecipanti allo studio hanno firmato il consenso informato e l’autorizzazione al trattamento dei dati personali. Sono stati considerati eleggibili tutti gli infermieri che hanno aderito su base volontaria all’indagine e operanti al momento della valutazione. Non sono stati offerti incentivi per la partecipazione allo studio.
Per le finalità dello studio è stato utilizzato uno specifico strumento validato [15,16], composto in cinque sezioni per un totale di 77 items.
La prima è costituita da 12 items come inquadramento delle caratteristiche socio-demografiche del campione (età anagrafica, nazionalità, anzianità nella qualifica di infermiere, durata dell’attuale mansione, stato civile, figli di età inferiore ai 18 anni, abitudine al fumo, assunzione cronica di psicofarmaci, vicinanza dell’abitazione al luogo di lavoro, titolo accademico infermieristico (diploma o laurea I livello), categoria di pazienti assistiti (lungodegenti, soggetti affetti da patologie acute), tipologia del luogo di lavoro).
- La seconda parte del questionario è costituita dalla versione italiana del Maslach Burnout Inventory [15] composta da 22 items con l’utilizzo della scala Likert a 6 punti che individua tre diverse componenti atte a valutare il livello di Burnout.
La terza e la quarta parte, costituite rispettivamente da 21 e 32 items, indagano l’influenza dei fattori stressogeni e psicosociali sullo stato di benessere dei lavoratori attraverso le sezioni seconda e terza proposte dalla Società Italiana di Medicina del Lavoro e Igiene Industriale per le indagini epidemiologiche sulla valutazione delle condizioni lavorative [16].
La parte conclusiva è costituita da una scala analogica visiva con un range di valori compresi tra 1 e 10 (da nessuno ad enorme) per indicare il proprio interesse per il lavoro e la complessità del lavoro stesso. I questionari sono stati consegnati ai coordinatori che hanno provveduto a distribuirli in ciascuna U.O. suddetta al personale infermieristico che, a sua volta, ha provveduto a compilarli in modalità anonima e a riconsegnarli al proprio coordinatore per il successivo ritiro.
Analisi Statistica
I dati sono stati espressi come numeri assoluti o percentuali nel caso di variabili qualitative. L’uso di numeri assoluti o percentuali è stato utilizzato anche nel caso di variabili continue, come ad esempio l’età, grazie ad una stratificazione per intervalli eseguita sui rispettivi campi o range di variazione. Infine i risultati di questo studio sono stati rappresentati attraverso distribuzioni di frequenza e, a seconda dei casi, con la rappresentazione grafica più opportuna. Tutte le analisi statistiche sono state eseguite utilizzando Microsoft Excel ver. 2019 per Windows 10.
RISULTATI
Sono stati distribuiti 318 questionari in 14 diverse unità operative (UU.OO.) e sono stati ricevuti in totale 115 questionari completi, 1 incompleto, 27 non pervenuti e 175 vuoti.
Come mostrato in Figura 1 si evince la partecipazione della popolazione alla compilazione del questionario: il 55.03 % della popolazione non ha partecipato all’indagine, solo il 36.16 % ha aderito in maniera attiva allo studio, un solo questionario è risultato incompleto (0.3 %) e l’8.4% dei questionari non sono pervenuti.
Il campione analizzato risulta così composto: il 77.39% rispondente appartiene al genere femminile e il 22.61% al genere maschile. Il 52.17% degli intervistati ha un’età superiore ai 45 anni e il 58.26% del campione lavora nella propria struttura da più di dieci anni.
Figura 1 La partecipazione della popolazione alla compilazione del questionario.
Il 97.39 % del campione è di nazionalità italiana mentre solo il 2.60 % è extracomunitario. Il 53.04% del campione possiede il diploma professionalizzante ante D.M. 509/1999 e il restante 46.95 % possiede il titolo di laurea triennale di I livello.
E’ stato chiesto ad ogni intervistato se fosse soddisfatto o meno della sua condizione lavorativa dal punto di vista sia organizzativo che socio-economico: il 76.52 % del campione (cioè 88 individui su 115) non è soddisfatto della propria condizione lavorativa, solo il 20.86 % ha risposto a questa domanda in maniera affermativa ed il 2.6 % si è astenuto dal rispondere. Il risultato sull’assunzione di psicofarmaci da parte degli operatori che hanno partecipato allo studio evidenzia che solo il 3.47% di essi dichiara di farne uso, mostrando che la maggior parte degli operatori sanitari (96.52%) non utilizza psicofarmaci.
Tutti i dati acquisiti relativi alla scheda anagrafica presente nel questionario sono riportati nella seguente Tabella 1.
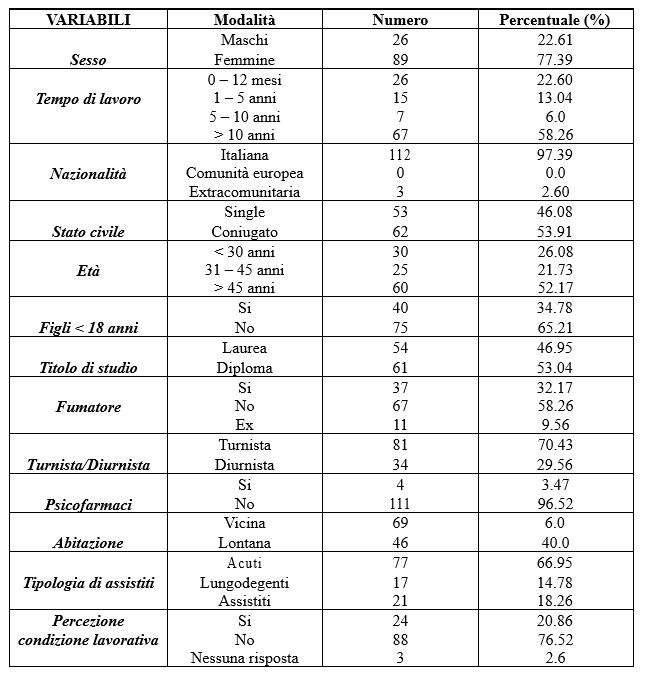
Tabella 1 Caratteristiche generali del campione
Sono state analizzate, inoltre, le preoccupazioni dei lavoratori, che avevano tre possibili scelte di risposta: 1) No, 2) Professionali, 3) Familiari.
Anche in questo caso sono riportate le risposte ottenute dal campione di infermieri arruolati in questo studio e appartenenti a differenti Unità Operative (UU.OO.) (Figura 2). Il 36.5 % della popolazione presenta preoccupazioni familiari, mentre il 26.1 % preoccupazioni professionali e il 28.7 % non presenta preoccupazioni. Va aggiunto che il 3.5 % della popolazione non ha risposto alla domanda e il 5.2 % ha inserito due risposte: preoccupazioni familiari e professionali.
Figura 2 Andamento delle preoccupazioni dei lavoratori: R1 (nessuna preoccupazione), R2 (preoccupazioni personali), R3 (preoccupazioni familiari).
Un altro tema analizzato in questo studio sono le condizioni lavorative associate al personale infermieristico. Anche in questo caso sono stati selezionati alcuni item che valutano la necessità di essere molto veloci nel lavoro da svolgere, molto produttivi e la quantità di funzioni da svolgere. In questo caso per ogni domanda sono presenti 4 possibili risposte, numerate da 1 a 4, con il seguente significato: 1) raramente, 2) qualche volta, 3) abbastanza spesso, 4) molto spesso
Dalla Figura 3 si nota che per quanto riguarda le mansioni da svolgere, il 47.8 % della popolazione ha affermato che “molto spesso” l’operatore ha molte cose da fare nel suo lavoro giornaliero e solo lo 0.9 % fornisce la risposta 1.
Riguardo l’obbligatorietà ad essere produttivi, il 47 % della popolazione fornisce la risposta 3 e, anche in questo caso, lo 0.9 % fornisce la risposta 1. Un’altra caratteristica valutata è la velocità nel lavoro, la quale per il 39.1 % del campione risulta essere richiesta “abbastanza spesso” (risposta 3).
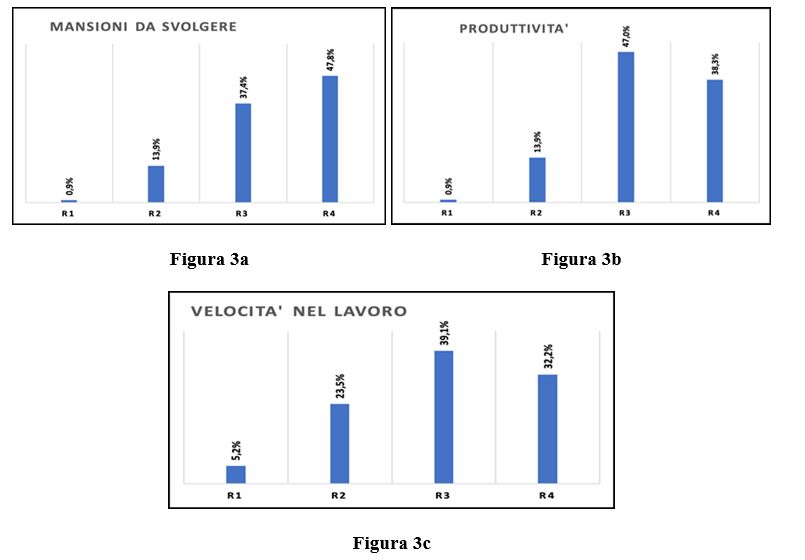
Figura 3. (3a) Andamento delle condizioni lavorative associate al personale infermieristico (mansioni da svolgere). (3b) Andamento delle condizioni lavorative associate al personale infermieristico (produttività). (3c) Andamento delle condizioni lavorative associate al personale infermieristico (velocità nel lavoro).
Nella Figura 4a sono riportate le percentuali delle risposte alla possibilità di scegliere l’ordine con cui svolgere i compiti attribuiti al proprio ruolo e a cui si è attribuita una risposta da 1 a 5 con il seguente significato: 1) Fortemente, 2) Molto, 3) Moderatamente, 4) Un po’, 5) Molto poco.
Il 26.1 % della popolazione ha fornito la risposta 4 e solo il 10.4 % ha fornito la risposta 1. In Figura 4b, invece, sono riportate le risposte del campione analizzato riguardo la scelta della parte del lavoro da effettuare con 4 possibili risposte, numerate da 1 a 4, con il seguente significato: 1) Enormemente, 2) Molto, 3) Un po’, 4) Per niente.
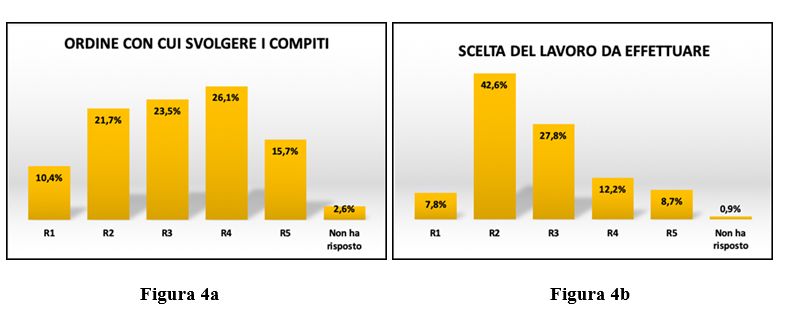
Figura 4. (4a) Andamento dell’indipendenza lavorativa (ordine con cui svolgere i compiti). (4b) Andamento dell’indipendenza lavorativa (scelta del lavoro da effettuare)
Il 47 % del campione ritiene che le funzioni da svolgere siano molto numerose e, in media, il lavoro richiede di essere “abbastanza spesso” veloce (39.1 %) e produttivo (47 %). Al contrario, però, analizzando la possibilità di scegliere l’ordine con il quale svolgere i compiti lavorativi e analizzando la possibilità che gli infermieri hanno di decidere quale parte del loro lavoro effettuare, è stato notato che in entrambi i casi i lavoratori hanno relativa autonomia (Figure 4a e 4b).
Nello studio sono stati analizzati i livelli di sfinimento emotivo a cui sono associati sintomi tipici quali ansia, irritabilità, insonnia (Figura 5) dai quali il nostro campione non è esente. Esso, infatti, presenta livelli medi di tali sintomatologie che, secondo i risultati del questionario, si presentano, in media, con una frequenza pari a “qualche volta”. I sintomi più comuni risultano ansia e tensione (52.2 %), irritabilità (62.2 %) e nervosismo (58.3 %).
In questo caso per ogni domanda sono presenti 4 possibili risposte, numerate da 1 a 4, con il seguente significato: 1) Mai/raramente; 2) Qualche volta; 3) Abbastanza spesso; 4) Molto spesso/costantemente
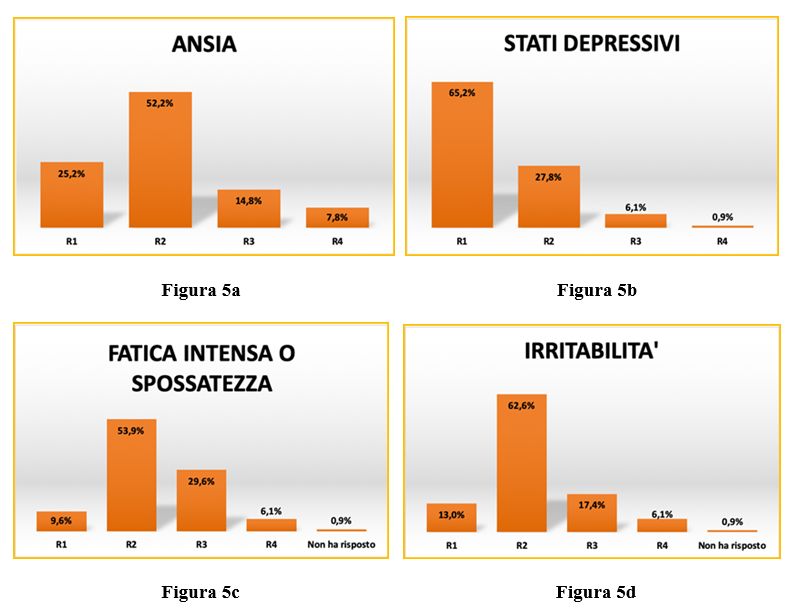
Figura 5. (5a) Presenza di sintomi tipici derivanti da condizioni di intenso stress e disagio (ansia). (5b) Presenza di sintomi tipici derivanti da condizioni di intenso stress e disagio (stati depressivi). (5c) Presenza di sintomi tipici derivanti da condizioni di intenso stress e disagio (fatica intensa o spossatezza). (5d) Presenza di sintomi tipici derivanti da condizioni di intenso stress e disagio (irritabilità).
In ultimo, è stato chiesto ad ogni operatore di esprimere, con un voto nel range da 1 (nessuno) a 10
(enorme), l’interesse che esprime nei confronti del proprio lavoro e il giudizio sulla complessità di quest’ultimo.
Come si nota dalla Figura 6, il 33.9 % della popolazione ha giudicato con un voto pari a 10 la complessità del proprio lavoro e, per quanto riguarda l’interesse, il 42.6 % della popolazione ha un elevato interesse nei confronti del proprio lavoro, fornendo un voto pari a 10.
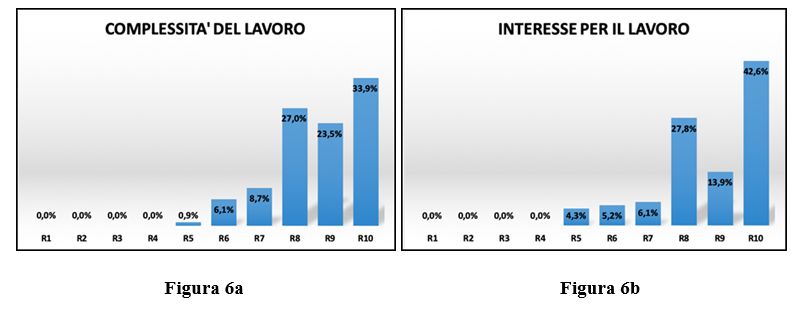
Figura 6. (6a) Giudizio sulla complessità del lavoro. (6b) Interesse nei confronti del lavoro.
DISCUSSIONE
Solo il 36.16 % della popolazione ha partecipato in maniera attiva alla compilazione del questionario, mentre il 55.03 % non ha compilato (Figura 1). Tra le possibili motivazioni vi è lo scarso interesse in esame, nonostante fosse rivolto a comprendere le condizioni lavorative di questi ultimi per avere a disposizione materiale utile per un futuro miglioramento. Altra possibile motivazione è rappresentata dalla intensa attività lavorativa quotidiana degli infermieri che, come mostrato, è molto elevata.
Il campione analizzato risulta essere composto dal 77.39 % da donne e solo dal 22.61 % da uomini, a conferma degli studi statistici effettuati nel corso degli anni che attestano che il lavoro in ambito infermieristico risulta essere in prevalenza scelto dalle donne [17]. Il 52.17 % dei partecipanti ha un’età superiore ai 45 anni e il 26.08 % ha un’età inferiore ai 30 anni; tale dato è in linea con recenti studi sull’ ‘’invecchiamento” della popolazione infermieristica in Italia, un fenomeno ormai diffuso nella società italiana che vede una progressiva riduzione del numero degli infermieri nonché l’aumento dell’età media della popolazione lavorativa e che potrebbero determinare problemi rilevanti sia in termini di "tenuta” che di “qualità” del sistema assistenziale in riferimento alla particolare e delicata tipologia delle funzioni e prestazioni erogate [18]. In letteratura, a tal proposito, si evidenzia che i soggetti anagraficamente e professionalmente più anziani risultano significativamente più insoddisfatti e più a rischio di Burnout [19].
Al dato anagrafico va anche aggiunto e correlato il dato sul tempo di lavoro in struttura: il 58.26 % degli intervistati lavora presso l’ASL 3 Ospedale Villa Scassi da un tempo superiore a 10 anni, evidenziando che la maggior parte del campione analizzato ha grande esperienza sia in ambito lavorativo che dal punto di vista della conoscenza del luogo di lavoro. Ciò è molto importante ai fini dello studio perché una migliore conoscenza del luogo di lavoro permette di avere informazioni veritiere sia sulle condizioni lavorative che sullo stress derivante dal luogo di lavoro.
Il dato che risulta più preoccupante, però, è la soddisfazione della condizione lavorativa dal punto di vista organizzativo e socio-economico del singolo lavoratore: il 76.52 % del campione non è soddisfatta della propria condizione lavorativa, mentre il 20.86 % lo è. Tale dato è indice di un diffuso malessere presente nella categoria degli infermieri e ciò è dovuto sia al carico e alle condizioni di lavoro sia al forte stress emotivo a cui sono soggetti; questo comporta un'ulteriore diminuzione delle risorse disponibili e un impatto psicologico negativo sui pazienti ricoverati che avvertono una minor sicurezza sul loro stato di salute, fonte di stati di ansia e depressione che provocano un deterioramento delle condizioni cliniche generali [20]. Studi statistici dimostrano che i livelli di burnout risultano più elevati negli infermieri rispetto ad altre categorie lavorative e sono legati al contatto diretto e prolungato con i pazienti, con rischio di coinvolgimento emotivo e a bassi livelli di soddisfazione sul lavoro [21,22].
Conclusioni
I dati dello studio confermano la necessità di rendere le organizzazioni sanitarie maggiormente consapevoli che avere una classe di infermieri che mostrano passione e interesse nei confronti della propria professione migliora la qualità del lavoro stesso e la qualità delle cure e delle attenzioni fornite agli assistiti [23].
Gli elementi di prevenzione nei luoghi di lavoro individuati in letteratura sono la promozione della salute, la riduzione del sovraccarico orario e la gestione di sessioni di supervisione [24].
Tra le strategie che concorrono alla motivazione e alla soddisfazione lavorativa sui quali è necessario intervenire si possono considerare il rafforzamento delle risorse individuali per aumentare la capacità di gestione dello stress lavorativo e il miglioramento delle dinamiche relazionali [7].
Limiti dello studio
In questo studio preliminare è stata sviluppata un’indagine statistica puramente descrittiva condotta solo in una singola struttura ospedaliera in cui solo il 36.16 % del campione ha partecipato in maniera attiva alla compilazione del questionario. Sarebbe interessante sottoporre alla stessa indagine anche altre strutture per comprendere quale sia, nei vari luoghi d’Italia, da nord a sud, l’interesse che la classe infermieristica mostra nei confronti della propria professione per poterla poi correlare alle statistiche sulla qualità del lavoro svolto dagli infermieri stessi.
Eventuali Finanziamenti
Questa ricerca non ha ricevuto nessuna forma di finanziamento
Conflitti di interesse
Gli autori dichiarano che non hanno conflitti di interesse associati a questo studio.
Ringraziamenti
Si ringraziano gli Infermieri dell’ASL 3 Genovese ‘’Ospedale Villa Scassi’’ chiamati quotidianamente a garantire ai pazienti un’assistenza di qualità, efficace, efficiente, personalizzata, sicura e competente.
BIBLIOGRAFIA
- Janiszewski Goodin, H. (2003). The nursing shortage in the United States of America: an integrative review of the literature. Journal of Advanced Nursing, 43(4), 335-43.
- Stanley, D.J. (2008). Celluloid angels: a research study of nurses in feature films 1900-2007. Journal of Advanced Nursing, 64(1), 84-95.
- Dignani L., Montanari P., Dante A., Guarinoni M.G., Petrucci C., Lancia L., L’immagine dell’infermiere in Italia dall’analisi dell’archivio storico di un quotidiano nazionale, Professioni Infermieristiche, V.67, N.1 (2014).
- Clarke H.F., Lashinger H., Giovannetti P., Shamian J., Thomson D., Tourangeau A. (2001), Nursing shortages: Workplace environments are essential to the solution, in «Hospital Quarterly», 4; 4: 50-57.
- Ferrari F., La motivazione al lavoro e la soddisfazione lavorativa: un inquadramento, Management per le professioni sanitarie, 2014.
- Avallone F., Bonaretti M., Benessere organizzativo, Rubbettino Editore, Roma, 2003.
- Sentinello M., Negrisolo A., Quando ogni passione è spenta. La sindrome del burnout nelle professioni sanitarie. Milano: McGraw-Hill, 2009.
- Maslach, C., & Leiter, M. P. (1997). The Truth about Burnout: How Organizations Cause Personal Stress and What to do about It. San Francisco, CA: Jossey-Bass.
- Cox T, Griffiths A, Rial-Gonzales E., Research on Work-related Stress. Luxembourg: European Agency of Safety and Health on Work, Office for Official Publications of the European Communities, 2000.
- Ciancio B., Trasformare la frustrazione del personale in soddisfazione: il potere della motivazione, Management Infermieristico, 1, 2001.
- Kuoppala J., Lammimpaa A., Liira J et al. (2008) Leadership, job-well-being and health effects. A systematic review and meta-Analysis. J Occup Environ Med, 50, 904-915.
- Coomber B., Barriball K L (2006) Impact of job satisfaction components on intent to leave and turnover for hospital-based nurses: a review of the research literature. Int J Nurs Stud, 44(2), 297-314.
- Newbury-Birch D, Kamali F., Psychological stress, anxiety, depression, job satisfaction, and personality characteristics in preregistration house officers. Postgrad Med J 2001; 77; 109-11.
- Siu OL., Predictors of job satisfaction and absenteeism in two samples of Hong Kong nurses. J Adv Nurs 2002; 40: 218-29.
- Sirigatti S, Stefanile C., The Maslach Burnout Inventory: Adattamento e taratura per l’Italia. Firenze: Organizzazioni Speciali, 1993.
- SIMLII – Attività lavorativa con videoterminali. Linee guida per la formazione continua e l’accreditamento del medico del lavoro, 2003.
- Cecilia Sironi, L’infermiere in Italia: storia di una professione, Ed. Carocci, Roma, 2012.
- Barbini N, Squadroni R (2003) Invecchiamento degli operatori sanitari e plurilocalizzazioni dolorose all’apparato osteoarticolare. G Ital Med Lav Erg, 25 (2), 168-172.
- Violante S, Benso PG., Gerbaudo L, Violante B (2009) Correlazione tra soddisfazione lavorativa e fattori di stress, burnout e benessere psicosociale tra infermieri che lavorano in differenti ambiti sanitari. Giornale Italiano di Medicina del Lavoro ed Ergonomia, 31(1), 36-44.
- Calamandrei C., La soddisfazione degli infermieri in relazione alla soddisfazione dei pazienti, Management Infermieristico, 3, 2000, pp. 26-32.
- Engelbrecht M, Bester CL, Van Den Berg H, Van Rensburg HCJ (2008) The Prediction of Psychological Burnout by Means of the Availability of Resources, Time Pressure or Workload, Conflict and Social Relations and Locus of Control of Professional Nurses in Public Health Centres in the Free State. Proceedings of the European Applied Business Conference (EABR) and Teaching and Learning Conference (TLC). Rothenburg, Germany.
- Chopra SS, Sotile WM, Sotile MO (2004) Student Jama, Physician burnout. JAMA, 291(4), 633.
- Cortese C. G., Motivare, Raffaello Cortina Editore, Milano, 2005.
- Korczak D, Kister C, Huber B (2008) Differential diagnostic des Burnout-Syndroms. GSM, 5(6).
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Efficacia della membrana amniotica nel trattamento delle ulcere del piede diabetico: una revisione della letteratura
Martina Raviglione1, Mariella Genta2, Lorenzo Bardone3
- Infermiera presso S.C. Medicina Interna, Ospedale degli Infermi, Ponderano
- Infermiera presso Ambulatori di Ostetricia e Ginecologia, Ospedale degli Infermi, Ponderano
- Infermiere presso Università del Piemonte Orientale UPO, sede di Biella
* Corresponding Author: Martina Raviglione, Infermiera presso S.C. Medicina Interna, Ospedale degli Infermi, Ponderano (Italy). E-mail: martina.raviglione11@gmail.com
DOI: 10.32549/OPI-NSC-32
RIASSUNTO
Introduzione: Il piede diabetico è una complicanza del diabete, che può comportare gravi limitazioni nelle attività della vita quotidiana, generare complicanze come infezioni e amputazioni.
La membrana amniotica, considerata un materiale di scarto post-parto, grazie alla ricerca e ai recenti progressi, è riconosciuta come importante risorsa per le medicazioni.
Materiali e Metodi: Revisione della letteratura condotta sulle banche dati CINAHL, PubMed ed EMBASE.
Risultati: Dagli studi selezionati si evince come la membrana amniotica abbia molteplici proprietà, come ruolo nella gestione delle lesioni cutanee, contribuendo ad aumentare il comfort del paziente oltre a diminuire il periodo di degenza ospedaliera ipotizzando una riduzione dei costi a livello sanitario.
Conclusione: La letteratura scientifica conferma che la membrana amniotica è ottimale nella risoluzione delle ulcere del piede diabetico, tuttavia ulteriori studi sono raccomandati.
Parole chiave: Piede diabetico, ulcera del piede diabetico, membrana amniotica, idratazione, standard di cura
EFFECTIVNESS OF THE AMNIOTIC MEMBRANE IN THE TREATMENT OF DIABETIC FOOT ULCERS: A LITERATURE REVIEW
ABSTRACT
Introduction: One of the complications of diabetes is the diabetic foot, whose main negative outcomes are ulcers, which can become chronic wounds leading to severe limitations in the activities of daily life, up to infection and amputation. The main objectives of nurses specialized in wound care are to promote a rapid and complete wound healing, which is why it is important to improve the awareness of new products that can help provide optimal care. The placenta, in particular the amniotic membrane, is considered a postpartum waste material but, thanks to research and recent progress, it is starting to be recognized as an important resource for dressings.
Materials and Methods: Review of the scientific literature, the databases were interrogated: CINAHL, PubMed and EMBASE.
Results: The analyzes carried out show that the amniotic membrane has multiple properties, in addition to reducing the length of hospital stay, visits, home care and increase the comfort of the patient and can result in a reduction of health costs.
Discussion: By evaluating the effects on clinical practice, it is possible to state that the amniotic membrane dressings associated with standard dressings are preferable compared to standard dressings only. Despite the large number of skin substitutes developed so far, there is no synthetic medication with these complex and multidirectional properties.
Conclusion: Research confirms that the amniotic membrane is optimal in resolving diabetic foot ulcers, however further studies are needed.
Keywords: “diabetic foot” “diabetic foot ulcer” “amniotic membrane” “moist dressing” “standard of care”
INTRODUZIONE
Il diabete è un importante problema di salute pubblica [1]. Secondo l’Organizzazione Mondiale della Sanità entro il 2030 sarà diagnosticato in 336 milioni di persone in tutto il mondo, contro i 171 milioni del 2000 [1]. A lungo termine provoca alterazioni vascolari, in particolare agli arti inferiori con lo sviluppo del cosiddetto “piede diabetico” [2], importante problema medico, sociale ed economico [1]. In molti casi, le lesioni cutanee non riescono a guarire rapidamente evolvendo in ulcere con conseguente perdita di mobilità con gravi limitazioni nelle attività della vita quotidiana fino ad arrivare a complicanze gravissime come l’amputazione [2]. L'amputazione può a sua volta aumentare la morbilità e i costi sanitari, riducendo allo stesso tempo la produttività e la qualità della vita di un individuo, oltre ad aumentare il livello di mortalità [3].
L’impatto sociosanitario di questa malattia cronica, è estremamente oneroso, in termini di spesa sociale, perdita della qualità della vita, morbilità e mortalità [4]. Negli USA i costi complessivi per curare una persona con ulcera agli arti inferiori oscillano tra $ 10,000 e quasi $ 60,000 all’anno a seconda della gravità dell'ulcera diabetica e dei risultati clinici [5]. In Italia, dal rapporto dell’anno 2017 dell’Osservatorio ARNO, il costo medio di un ricovero di una persona con patologia diabetica è di € 8.688 [6]; i costi relativi ai farmaci è pari a € 30.700 e quello relativo ai presidi corrisponde a € 92.350 all’anno per persona [7]. L'obiettivo principale del trattamento delle ulcere del piede diabetico, diabetic foot ulcer (DFU), è promuovere una guarigione rapida e completa al fine di ridurre il rischio di infezione, amputazione e altre forme di complicanze correlate [8].
Medicazioni umide, debridement, scarico delle ferite e controllo delle infezioni sono terapia standard o standard di cura, standard of care (SOC), nella gestione delle DFU, che viene usata comunemente in molti centri clinici in tutto il mondo (8). Le linee guida della Wound Healing Society raccomandano la considerazione di terapie avanzate della ferita se l'ulcera diabetica non diminuisce di dimensioni del 40% o più dopo 4 settimane di terapia standard [9]. Una possibile soluzione riguardo alla guarigione delle ulcere in termini di qualità della vita, percentuale delle guarigioni, costi per il sistema sociosanitario, è rappresentata dai sostituti cutanei [10]. Un esempio di sostituto cutaneo è la membrana amniotica che viene considerata un materiale di scarto post-parto, ma, grazie alla ricerca, sta iniziando ad essere riconosciuta come importante risorsa per le medicazioni [11].
La membrana amniotica promuove la proliferazione e la differenziazione di diverse tipologie cellulari, rilasciando importanti fattori di crescita e per tal motivo ne consente un vasto utilizzo(12). Al suo interno è stata rilevata la presenza del fattore di crescita dei cheratinociti (KGF) e il relativo recettore (KGFR), il fattore di crescita degli epatociti (HGF) e il relativo recettore (HGFR) del fattore di crescita epidermica (EGF), il fattore di crescita trasformante (TGF-α, TGFβ1, TGF-β2, TGF-β3) e dei fibroblasti (FGF) localizzati nell’epitelio della membrana amniotica(12). Un ruolo importante nella regolazione dello sviluppo dei tessuti è svolto dai fattori di crescita, in particolar modo il TGF-β è considerato il fattore di crescita più influente nel controllo dell’attività dei fibroblasti durante la guarigione della ferita [12]. Esso promuove l’adesione cellulare e sopprime la sintesi della proteasi degradante la matrice, aumenta sia la sintesi degli inibitori della proteasi che la sintesi e la deposizione delle proteine della matrice extracellulare [12]. Presenta anche proprietà antibatteriche, poiché sono espressi i peptidi antinfiammatori ed antimicrobici del sistema immunitario innato, come le b-defensine, gli inibitori dell’elastasi, l’inibitore delle proteasi dei leucociti, la lattoferrina e IL-1R. Inoltre, la trasparenza della membrana consente una diagnosi precoce d’infezione e risulta essere un indicatore al cambio della medicazione [13]. È importante che i professionisti sanitari siano a conoscenza delle nuove tecniche, delle tecnologie e dei prodotti che possono aiutare a fornire cure ottimali e a promuovere risultati positivi per le lesioni difficili [14].
Obiettivo dello studio
Valutare, attraverso una revisione della letteratura scientifica, l’efficacia del trattamento con membrana amniotica associata a medicazioni standard a confronto con le sole medicazioni standard nella guarigione delle ulcere diabetiche croniche.
MATERIALI E METODI
Per condurre la revisione è stato delineato precedentemente un quesito di ricerca utilizzando la metodologia PICO (Tabella 1).

Tabella 1. Quesito secondo la metodologia PICO
È stata condotta una revisione della letteratura consultando le seguenti banche dati: CINAHL, PubMed ed EMBASE per la ricerca sono state utilizzate le stringhe riportate nella Tabella 2, composte da termini Mesh e key-words combinati tra loro attraverso gli operatori booleani (Tabella 2 seguente).



Tabella 2. Metodologia di ricerca
Sono stati inclusi i record di studi primari inerenti al quesito di ricerca, mentre sono stati esclusi record di studi secondari, record inerenti alla popolazione pediatrica o animale. Non sono stati impostati né limiti temporali né limiti linguistici. I titoli e gli abstract, individuati nelle stringhe di ricerca, sono stati valutati in maniera indipendente da due revisori e successivamente da un terzo revisore in caso di discordanza
RISULTATI
Dalla ricerca bibliografica sono emersi 4 studi pertinenti con il nostro quesito. Non sono emerse discrepanze fra i valutatori. Nella Tabella 3 è descritta la cronologia di ricerca.
Nella fase preliminare sono stati individuati 26 record in CINAHL, 44 record in PubMed e 605 record in EMBASE, per un totale di 675 report di articoli, attraverso l’utilizzo di termini liberi come: diabetico, diabetes mellitus, diabetes complications, diabetic feet, diabetic patients, diabetic foot ulcer, diabetic feet ulcer, dfu, dfus, amnion, amniotic fluid, dham, amnion, amniotic membrane dressing, dama, dehydrated amniotic membrane allograft, cryopreservation amniotic membrane, epifix, grafix, cryoconservation amniotic membrane, wet dressing, moist wound therapy, alginate collagen dressing, standard of care, collagen, soc, e termini mesh come "diabetic foot”, "diabetes mellitus”, "diabetic patients", "diabetes mellitus type 2", "diabetes mellitus type 1", "amnion", amniotic fluid", “amniotic membrane”, "dama", "biological dressings", "foam dressings", "alginates", "alginate”, "collagen", “standard of care”.

Tabella 3: flow chart diagram del nostro studio
I termini sono stati combinati tra loro attraverso gli operatori booleani AND e OR. Attraverso una prima analisi del titolo che rispondevano all’obbiettivo generale della revisione,sono stati esclusi 70 record poiché doppi ed altrettanti 599 record poiché non pertinenti con il quesito di ricerca. Vengono identificati 4 studi che valutano l’efficacia del trattamento con membrana amniotica associata a medicazioni standard a confronto con le sole medicazioni standard nella guarigione delle ulcere diabetiche croniche.
Nella Tabella 4 (sezione Appendice) sono state sintetizzate le caratteristiche e i risultati degli studi selezionati. Nello studio Zelen et al. [18], condotto in USA, sono state arruolate 12 persone al regime standard di cura delle ferite (gruppo SOC), trattate con lo sbrigliamento chirurgico della ferita, medicazione umida con l'uso di idrogel a base di argento, schiuma con argento, a loro volta avvolti da una garza compressiva, e 13 persone randomizzate al gruppo della membrana amniotica disidratata (gruppo EpiFix®) sono state trattate inizialmente con lo sbrigliamento chirurgico del tessuto necrotico, successivamente l’ulcera è stata ricoperta con l’alloinnesto di membrana amniotica, a sua volta coperta da una medicazione non aderente, seguita da una medicazione idrorepellente e infine a compressione. I cambi di medicazione si sono svolti settimanalmente durante la visita in ambulatorio. Nello studio Lavery et al. [15], condotto in USA, sono stati randomizzati 50 partecipanti al trattamento con membrana amniotica crioconservata Grafix® e 47 al trattamento con medicazioni standard definito come gruppo di controllo. Le ulcere in entrambi i gruppi hanno ricevuto una cura standard che comprendeva lo sbrigliamento chirurgico,una medicazione non aderente e una garza inumidita con soluzione salina. Nello studio di Snyder et al. (16), condotto in USA,sono state arruolate 10 persone nella corte SOC e 11 nella coorte DAMA (dehydrated amnion membrane allograft) membrana amniotica disidratata. Il gruppo che riceveva solo SOC (Standard of care) comprendeva lo sbrigliamento di tessuto necrotico, medicazione umida a sua volta avvolta da una fasciatura a compressione applicata come copertura e scarico dell’arto interessato, mentre un secondo gruppo riceveva DAMA (AMNIOEXCEL®), ovvero membrana amniotica disidratata, associata a SOC. Le visite di follow up si sono tenute una volta alla settimana presso la clinica interessata. Nello studio Di Domenico et al. [17], condotto in USA, 20 persone sono state randomizzate per la membrana amniotica disidratata dHACA (dehydrated human amnion chorion allograft) associata a SOCe 20 per SOC. Nel gruppo trattato solo con SOC l’ulcera veniva pulita con soluzione salina sterile e medicata quotidianamente con alginato di collagene al domicilio da infermieri ogni giorno. L'applicazione del dHACA si è verificata settimanalmente durante il periodo di studio ed è stata coperta con una medicazione non aderente, con una medicazione idrorepellente e una medicazione imbottita a 3 strati. In tutti e 4 gli studi le persone hanno scaricato l’arto interessato con appositi dispositivi di deambulazione e non sono stati riscontrati eventi avversi correlati all'innesto.
DISCUSSIONE
La presente revisione ha l’obiettivo di valutare se la membrana amniotica presenta delle proprietà nella guarigione delle ulcere da piede diabetico. Dagli studi si evince che le medicazioni effettuate con la membrana amniotica garantiscono una guarigione più rapida rispetto alle terapie conservative; studio Zelen et al. [18]. È interessante notare che oltre il 50% dei pazienti nel gruppo EpiFix® sono guariti (definito come riepitelizzazione completa dell'area aperta della ferita) entro 1 settimana dall’adesione allo studio, nello studio Lavery et al. [15] 31 persone su 50 trattate con Grafix® hanno raggiunto la guarigione dell’ulcera rispetto a 10 persone su 47 trattate con medicazioni standard, nello studio Snyder et al. [16] il 45% delle persone trattate con AMNIOEXCEL® ha raggiunto la guarigione dell’ulcera verso lo 0% trattato con medicazioni standard, nello studio Di Domenico et al. [17] a 12 settimane l’85% trattato con membrana amniotica disidratata ha raggiunto la guarigione dell’ulcera verso il 25% trattato con medicazioni standard; tutte le medicazioni sono state effettuate in ambito ambulatoriale permettendo di diminuire il periodo di degenza ospedaliera, visite, assistenza domiciliare e aumentare il comfort del paziente, ipotizzando una riduzione dei costi a livello sanitario. Un ulteriore vantaggio è la disponibilità in una serie di dimensioni diverse, riducendo al minimo la quantità di rifiuti se utilizzate su ulcere di varie dimensioni e in varie fasi di guarigione [3-6]. Negli studi è possibile riconoscere alcuni accorgimenti per ottimizzare le proprietà intrinseche del tessuto:la medicazione deve essere eseguita a intervalli regolari per permettere il rilascio costante dei fattori terapeutici, deve essere applicata direttamente sulla lesione eliminando le bolle d’aria e i liquidi in eccesso per assicurare una buona adesione. I fattori di crescita non sono presenti in egual modo nella membrana e questo suggerisce che l’epitelio e lo stroma amniotico potrebbero avere diverse influenze sulla riepitelizzazione della lesione [3-6].
CONCLUSIONE
I risultati della revisione suggeriscono come l’argomento presenti ancora forti ed importanti gap in letteratura. Nonostante il gran numero di sostituti cutanei sviluppati finora, non vi è nessuna medicazione sintetica con tali attività complesse e multidirezionali come quelle rilevate per la membrana amniotica, il cui contributo alla guarigione ottimale delle lesioni è dovuto all’azione dei fattori di crescita presenti nel tessuto placentare che promuovono la proliferazione, la differenziazione cellulare e l’angiogenesi inducendo la formazione del tessuto di granulazione.
La letteratura ha rilevato che la membrana amniotica rappresenta il più abbonante scarto biomedico nella pratica ospedaliera e il suo possibile impiego andrebbe implementato considerando i promettenti vantaggi che può offrire nella pratica clinica rispetto ad alcune terapie convenzionali meno efficaci e allo stesso tempo la facilità con cui può essere raccolta.
CONFLITTI DI INTERESSE
Non sono state necessarie fonti di finanziamento per sostenere il progetto. Gli autori dichiarano di non avere conflitti di interessi in merito a questo studio.
BIBLIOGRAFIA
- World Health Organization. Global Report on Diabetes. Isbn. 2016
- Smeltzer SC, Bare BG, Hinkle J l, Cheever KH. Brunner & Suddarth’s Textbook of Medical-Surgical Nursing. 4th ed. Monographs of the Society for Research in Child Development. Casa Editrice Ambrosiana; 2014. 1684 p.
- Brown ML, Tang W, Patel A, Baumhauer JF. Partial foot amputation in patients with diabetic foot ulcers. Foot ankle Int. 2012 Sep;33(9):707–16.
- Zelen CM, Serena TE, Denoziere G, Fetterolf DE. A prospective randomised comparative parallel study of amniotic membrane wound graft in the management of diabetic foot ulcers. Int Wound J. 2013 Oct;10(5):502–7.
- Zelen CM, Serena TE, Denoziere G, Fetterolf DE. A prospective randomised comparative parallel study of amniotic membrane wound graft in the management of diabetic foot ulcers. Int Wound J. 2013 Oct 1;10(5):502–7.
- Società Italiana di Diabetologia, Cineca. Osservatorio Arno Diabete 2017. Vol. XXX, 14 novembre. Bologna: Cube Srl - Bologna; 2017 p. 58.
- O. Ludovico, L. Mangiacotti, P. Chiarelli2, S. De Cosmo, D. Crupi. I costi standard del piede diabetico. 2015.
- Laurent I, Astère M, Wang KR, Cheng Q, Li QF. Efficacy and Time Sensitivity of Amniotic Membrane treatment in Patients with Diabetic Foot Ulcers: A Systematic Review and Meta-analysis. Diabetes Ther. 2017 Oct 11;8(5):967–79.
- Steed DL, Attinger C, Colaizzi T, Crossland M, Franz M, Harkless L, et al. Guidelines for the treatment of diabetic ulcers. Wound Repair Regen .;14(6):680–92.
- Ministero della Salute. Linee guida per il prelievo, la processazione e la distribuzione di tessuti a scopo di trapianto. 2016;65.
- Koob TJ, Lim JJ, Massee M, Zabek N, Denoziè G. Properties of dehydrated human amnion/chorion composite grafts: Implications for wound repair and soft tissue regeneration. J Biomed Mater Res Part B Appl Bio-mater [Internet]. 2014;00:0–0.
- Koizumi NJ1, Inatomi TJ, Sotozono CJ, Fullwood NJ, Quantock AJ KS. Growth factor mRNA and protein in preserved human amniotic membrane. Curr Eye Reserch . 2000;20:173–7.
- Tehrani FA, Ahmadiani A, Niknejad H. The effects of preservation procedures on antibacterial property of amniotic membrane. Cryobiology . 2013 Dec;67(3):293–8.
- Caula C, Apostoli A. Cura e assistenza al paziente con ferite acute e ulcere croniche - Manuale per infermieri. 2010th ed. Rimini: Maggioli Editore; 2011. 430 p.
- Lavery LA, Fulmer J, Shebetka KA, Regulski M, Vayser D, Fried D, et al. The efficacy and safety of Grafix ® for the treatment of chronic diabetic foot ulcers: results of a multi-centre, controlled, randomised, blinded, clinical trial. Int Wound J . 2014 Oct 1;11(5):554–60.
- Snyder R, Shimozaki K, Tallis A, Kerzner M, Reyzelman A, Lintzeris D, et al. A Prospective, Randomized, Multicenter, Controlled Evaluation of the Use of Dehydrated Amniotic Membrane Allograft Compared to Standard of Care for the Closure of Chronic Diabetic Foot Ulcers | WOUNDS. Wounds . 2016;28(3):70–7.
- DiDomenico LA, Orgill DP, Galiano RD, Serena TE, Carter MJ, Kaufman JP, et al. Aseptically Processed Placental Membrane Improves Healing of Diabetic Foot Ulcerations: Prospective, Randomized Clinical Trial. Plast Reconstr surgery Glob open . 2016 Oct;4(10):e1095.
- Zelen CM, Gould L, Serena TE, Carter MJ, Keller J, Li WW. A prospective, randomised, controlled, multi-centre comparative effectiveness study of healing using dehydrated human amnion/chorion membrane allograft, bioengineered skin substitute or standard of care for treatment of chronic lower extremity diabetic ul. Int Wound J.
Appendice
Tabella 4. Tabella sinottica degli studi inclusi nella revisione




![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Meditation with Music for a Calmer and Healthier Mind
Just the other day I happened to wake up early. That is unusual for an engineering student. After a long time I could witness the sunrise. I could feel the sun rays falling on my body. Usual morning is followed by hustle to make it to college on time. This morning was just another morning yet seemed different.
Witnessing calm and quiet atmosphere, clear and fresh air seemed like a miracle to me. I wanted this time to last longer since I was not sure if I would be able to witness it again, knowing my habit of succumbing to schedule. There was this unusual serenity that comforted my mind. It dawned on me, how distant I had been from nature. Standing near the compound’s gate, feeling the moistness that the air carried, I thought about my life so far.
Your time is limited, so don't waste it living someone else's life. Don't be trapped by dogma – which is living with the results of other people's thinking.
Steve Jobs
I was good at academics, so decisions of my life had been pretty simple and straight. Being pretty confident I would make it to the best junior college of my town in the first round itself, never made me consider any other option. I loved psychology since childhood, but engineering was the safest option. Being born in a middle class family, thinking of risking your career to make it to medical field was not sane. I grew up hearing ‘Only doctor’s children can afford that field’ and finally ended up believing it. No one around me believed in taking risks. Everyone worshiped security. I grew up doing the same.
‘Being in the top will only grant you a good life’ has been the mantra of my life. But at times, I wish I was an average student. I wish decisions would have not been so straightforward. Maybe I would have played cricket- the only thing I feel passionate about. Or maybe I would have studied literature (literature drives me crazy). Isn’t that disappointing- me wishing to be bad at academics. It’s like at times I hate myself for the stuff I am good at.
When you step out of these four walls on a peaceful morning, you realize how much nature has to offer to you. Its boundless. Your thoughts, worries, deadlines won’t resonate here. Everything will flow away along with the wind. And you will realize every answer you had been looking for, was always known to you. It would mean a lot to me if you recommend this article and help me improve.
How We Rethink Our Approach To Daily Commitments
Many years ago, I worked for my parents who own a video production company. Because it is a family business, you inevitably end up wearing many hats and being the czar of many different jobs. I mainly managed projects and worked as a video editor. On production, there were times that I was called on to work as an audio tech and was made to wear headphones on long production days. In those days, having a really good set of headphones that picked up every nuance of sound was essential to making sure the client got what they needed. Naturally, my first impression of these headphones is based off of the look of them. They have a classic over-the-ear style that is highlighted by a blue light that indicates the power for the noise canceling. The padding on the ear pieces seems adequate for extended usage periods.
They are wired headphones, but the stereo mini-plug cable is detachable. Something else I noticed right of the bat was the very nice carrying case that comes with them. It has a hard plastic exterior with a soft cloth interior that helps to protect the surface of the headphones from scratches. I never truly appreciated cases for headphones until I started carrying them from place-to-place. Now I can’t imagine not having a case. Once I gave the headphones a thorough once-over exam, I tried them on. As I mentioned, they have a classic over-the-ear style and just looking at them, the padding on the ear pieces seem adequate and the peak of the headband seemed to be a bit lacking, but you don’t really know comfort unless you try on the product. So, I slipped the headphones on and found them to be exquisitely comfortable.
If you look at what you have in life, you'll always have more. If you look at what you don't have in life, you'll never have enough.
Oprah Winfrey
Now that I had the headphones on my head, I was finally ready to plug and play some music. I plugged the provided cable into the jack on the headphones and then the one on my iPhone. Then I called up Pandora. I tend to have a very eclectic music purview and have many stations set up for different moods. the sound quality of these headphones was remarkable. There is an amazing depth of sound and incredible highs and lows that make listening to music a truly breathtaking experience. In order to test how voices sounded, and the overall art of mixing, I pulled up Netflix on my iPad Air and watched a few minutes of a movie to hear all the nuances of the film.
None of them were lost. In fact, I ended up hearing sounds that I hadn’t heard before. Echoes…birds chirping…wind blowing through trees…breathing of the characters…it was very impressive what the headphones ended up bringing out for me.
My Free Time Habit and Why You Should Have One Too
Just the other day I happened to wake up early. That is unusual for an engineering student. After a long time I could witness the sunrise. I could feel the sun rays falling on my body. Usual morning is followed by hustle to make it to college on time. This morning was just another morning yet seemed different.
Witnessing calm and quiet atmosphere, clear and fresh air seemed like a miracle to me. I wanted this time to last longer since I was not sure if I would be able to witness it again, knowing my habit of succumbing to schedule. There was this unusual serenity that comforted my mind. It dawned on me, how distant I had been from nature. Standing near the compound’s gate, feeling the moistness that the air carried, I thought about my life so far.
Your time is limited, so don't waste it living someone else's life. Don't be trapped by dogma – which is living with the results of other people's thinking.
Steve Jobs
I was good at academics, so decisions of my life had been pretty simple and straight. Being pretty confident I would make it to the best junior college of my town in the first round itself, never made me consider any other option. I loved psychology since childhood, but engineering was the safest option. Being born in a middle class family, thinking of risking your career to make it to medical field was not sane. I grew up hearing ‘Only doctor’s children can afford that field’ and finally ended up believing it. No one around me believed in taking risks. Everyone worshiped security. I grew up doing the same.
‘Being in the top will only grant you a good life’ has been the mantra of my life. But at times, I wish I was an average student. I wish decisions would have not been so straightforward. Maybe I would have played cricket- the only thing I feel passionate about. Or maybe I would have studied literature (literature drives me crazy). Isn’t that disappointing- me wishing to be bad at academics. It’s like at times I hate myself for the stuff I am good at.
When you step out of these four walls on a peaceful morning, you realize how much nature has to offer to you. Its boundless. Your thoughts, worries, deadlines won’t resonate here. Everything will flow away along with the wind. And you will realize every answer you had been looking for, was always known to you. It would mean a lot to me if you recommend this article and help me improve.


