L’infermiere nel DEA: una risorsa strategica per la gestione dell’overcrowding e della customer satisfaction
Francesco Petrosino1 - Aniello Lanzuise2
- Infermiere, Osservazione Breve Intensiva e Pronto Soccorso, A.O.U. “San Giovanni di Dio e Ruggi d’Aragona – Salerno
- Infermiere Dirigente, P.O. “S. Maria della Pietà” – Camilliani, Casoria, Napoli
Doi: 10.32549/OPI-NSC-23
Cita questo articolo
Introduzione
Il fenomeno dell’overcrowding (sovraffollamento) è una delle principali criticità che si trova quotidianamente a dover affrontare la maggior parte dei Pronto Soccorso; si riscontra quando vi è un eccessivo e non programmabile afflusso di pazienti.
L’overcrowding genera conseguenze che coinvolgono l’intero ospedale: nonostante il fenomeno sia stato oggetto di numerosi studi, a oggi, la letteratura internazionale non sembra essere in grado di fornire una soluzione univoca al problema, proprio a causa delle sue caratteristiche, complesse e poliedriche; né, tantomeno si è riusciti a proporre un modello organizzativo in grado di arginare prontamente il problema per erogare assistenza sicura e di qualità.
Obiettivo
Scopo di questo studio è quello di indagare la reale situazione di una specifica realtà di Pronto Soccorso e comprendere se l’introduzione di un infermiere dedicato alla gestione dei flussi possa ridurre il fenomeno dell’overcrowding.
Materiale e metodo
È stato condotto uno studio osservazionale retrospettivo sui dati relativi gli accessi al Pronto Soccorso dell’AOU di Salerno (anni 2012-2017); sono state considerate le attività utili a una gestione efficace ed efficiente dell’overcrowding e alcune possibili soluzioni.
Risultati
L’attuazione sinergica di strategie pianificate, pur non risolvendo completamente l’overcrowding, può permettere una riduzione e/o una redistribuzione del sovraccarico di lavoro.
Conclusioni
L’implementazione di una metodologia che impegni il personale del DEA nella gestione dei flussi dei pazienti, con la supervisione e il controllo da parte di un infermiere dedicato, può portare a una migliore gestione della value (valore) e della customer satisfaction (soddisfazione del cliente).
Parole chiave
Pronto Soccorso, overcrowding, lean management, customer satisfaction
ED nurse: a strategic resource for the management of overcrowding and customer satisfaction
Introduction
The overcrowding is one of the main problems that every day has to face most of the Emergency Rooms; it is found when there is an excessive, and non-programmable, inflow of patients.
Overcrowding generates consequences that involve the entire hospital: despite the phenomenon has been the subject of numerous studies, to date, international literature does not seem to be able to provide a univocal solution to the problem, because of its complex and multifaceted characteristics; nor it was possible to propose an organizational model that can readily contain the problem to provide safe and quality care.
Aim
The purpose of this study is to investigate the real situation of a specific emergency room and understand whether the introduction of a nurse dedicated to the management of flows may reduce the overcrowding.
Material and method
An observational retrospective study was conducted on data from Emergency Rooms of Salerno's University Hospital (period 2012-2017); were therefore considered the activities useful for an effective and efficient control of overcrowding and some possible solutions.
Results
The synergistic implementation of planned strategies, even if not completely solving overcrowding, may permit a reduction and/or a redistribution of the work overload.
Conclusions
The implementation of a methodology that engages the ED staff in the management of patient flows, with the supervision and control by a nurse flow coordinator, may lead to a better management of the value and the customer satisfaction.
Keywords
Emergency room, overcrowding, nurse flow coordinator, lean management, customer satisfaction
INTRODUZIONE
Il fenomeno dell’overcrowding (sovraffollamento)[1] è una delle principali criticità per i Dipartimenti di Emergenza e Accettazione (DEA): si riscontra quando vi è un eccessivo e non programmabile afflusso di pazienti, con un importante divario tra richieste dell’utenza e disponibilità di risorse per soddisfarle [2]. In Italia le statistiche confermano la presenza di tale fenomeno: i dati del Programma Nazionale Esiti (PNE)[3] – sviluppato da AGENAS per conto del Ministero della Salute – relativi all’anno 2015 documentano circa 3.6 accessi in Pronto Soccorso (PS) ogni 10 abitanti; di questi, circa il 66% sono costituiti da pazienti con codice verde e circa il 15% viene in seguito ricoverato. Tale ultimo indicatore è alquanto variabile nell’ambito del territorio nazionale.
L’overcrowding genera conseguenze che coinvolgono l’intero ospedale: maggiore durata della permanenza e aumento della mortalità [4], insoddisfazione degli utenti [5], riduzione della qualità delle cure [6], burnout del personale [7], difficoltà a reclutarne di nuovo e a mantenere quello già in essere [8].
Il fenomeno dell’overcrowding è un tema frequentemente affrontato dalla letteratura internazionale, tanto che sono oramai ben note le cause di questo fenomeno – come ad esempio visite non urgenti, “frequent flyers” o reingressi, patologie stagionali, organico inadeguato, “boarding” o tempo di attesa per l’ospedalizzazione, carenza di posti letto [9][10] – e talora anche le possibili soluzioni. Queste ultime, però, non sempre vengono messe in atto, proprio a causa delle caratteristiche complesse e poliedriche dell’overcrowding [11]. In definitiva, il sovraffollamento riduce o, in casi estremi, annulla la capacità del PS di garantire risposte e interventi tempestivi, adeguati e ottimali [12].
In un contesto di costante dinamicità dei processi di cura, la programmazione strategica non dovrebbe più essere vista come semplice applicazione di leggi e regolamenti, ma seguire piuttosto una logica più complessa, che focalizzi la propria attenzione sugli aspetti strategici, organizzativi e di razionalizzazione delle risorse [13] e della gestione dei posti letto in un' ottica lean [14]. L’introduzione di modelli di gestione manageriale adeguati al governo della complessità e all’orientamento al risultato, richiede una nuova capacità di pianificazione e di controllo strategico: sarà quindi necessario individuare nuovi strumenti che possano integrare quelli esistenti e supportare l’organo di governo nell’individuazione degli obiettivi, nella loro definizione e articolazione, e nella verifica del grado di raggiungimento degli stessi. E in tale quadro il Pronto Soccorso assume un ruolo rilevante: un ambiente critico e in continua evoluzione che deve essere regolamentato con efficaci strategie di leadership infermieristica, affinché si possano produrre validi risultati [15], e nel quale il calcolo del fabbisogno infermieristico – e del workload – assume un ruolo di fondamentale importanza [16][17] sebbene non sia l’unico obiettivo da perseguire [18][19].
Nel 2003, Asplin et al. proposero un modello concettuale che scomponeva il problema dell’overcrowding in tre componenti interdipendenti (Figura 1): input (accesso dei pazienti al PS/DEA, creazione domanda di servizi), throughput (gestione del paziente e sua permanenza in PS) e output (termine delle attività con dimissione, ricovero, trasferimento ad altra struttura, etc.); l’obiettivo dichiarato era di fornire un modello concettuale che aiutasse a comprendere quali fossero le cause del sovraffollamento, al fine di sviluppare possibili soluzioni al problema agendo su ognuna delle diverse componenti [20]. Tale schema si caratterizza per la semplicità e la precisione con cui si individuano, nelle realtà che lo applicano, le tre macrocategorie determinanti l’overcrowding [21]; nella ricerca di possibili soluzioni al problema, nasce la figura dell’infermiere “flussista”, figura preposta a dirigere flussi di pazienti, dall’arrivo in Pronto Soccorso alla registrazione, dal triage alla visita, fino alla dimissione [22]. Il modello di Asplin necessita di più azioni concomitanti per la soluzione dell’overcrowding e l’infermiere di processo è stata individuata come figura che potrebbe farsi carico degli aspetti essenziali del modello [44]. Ne scaturisce un nuovo modello organizzativo che porta a una configurazione essenzialmente dinamica di tutto il processo, improntata alla flessibilità e alla revisione periodica, superando la staticità del modello gerarchico-burocratico che ha caratterizzato, fino a oggi, le aziende pubbliche: dando priorità ai bisogni del flusso di valore, anche la customer satisfaction (soddisfazione del cliente) ne trarrà beneficio. Tutto questo dovrà poi essere implementato in un’ottica lean (snella) [23]: infatti, il pensare snello e creativo in Sanità equivale a cercare di sottrarre “peso” ai processi, evitando al contempo sprechi [24] ed implementando modelli di comunicazione sempre più efficaci [25]

OBIETTIVO
Obiettivo di questo studio è quello di valutare la situazione dell’overcrowding nel Pronto Soccorso dell’AOU “San Giovanni di Dio e Ruggi d’Aragona” di Salerno (da ora in poi indicata come “Ruggi”) e individuare se e quale possa essere il ruolo dell’infermiere “flussista”nella gestione dell’overcrowding nella realtà presa in esame.
MATERIALE E METODI
È stato condotto uno studio osservazionale retrospettivo (anni 2012-2017) sui dati relativi agli accessi del PS del “Ruggi”, dati ottenuti – previa autorizzazione della Direzione Sanitaria – attraverso l’estrazione dalla piattaforma applicativa ERP (Healthcare Enterprise Resource Planning) aziendale; sono state quindi considerate le attività utili a una gestione efficace ed efficiente dell’overcrowding e alcune possibili soluzioni.
RISULTATI
Analisi dei dati
Come è possibile vedere in Figura 2, nel corso degli ultimi 5 anni, c’è stato un aumento considerevole degli accessi al PS del “Ruggi”, con un picco nel 2014, anno dell’apertura della nuova struttura, con numeri che rendono un’idea di quanto il fenomeno dell’overcrowding abbia assunto carattere di criticità.
Prendendo in considerazione i dati degli accessi di n.43 PS della Campania in tutto il 2015 (popolazione residente, fonte ISTAT, 5.861.529), questi risultano essere 1.415.981 con una media di 241.6 accessi per 1000 abitanti: il PS del “Ruggi” è al secondo posto in quanto a numero di ricorsi a esso(n.84170). C’è però da dire che, nonostante l’alto numero di accessi, la permanenza oltre le 24h risulta essere solo del 2.6%. Questa percentuale appare essere molto bassa se paragonata al 6.1% del “Cardarelli” e al 5.2% dell’AO “Moscati” di Avellino e del “Rummo” di Benevento [3]: queste ultime due aziende, infatti, hanno un numero di accessi inferiori di almeno un terzo di quelli del “Ruggi” (Figura 3).


Per quanto riguarda, invece, gli accessi al “Ruggi” suddivisi per codice colore (Figura 4), si nota un aumento, in percentuale sugli accessi totali, dei codici Rossi e Gialli: questo dato è verosimilmente legato, a nostro avviso, sia all’aumento dell’età media e alla pluripatologia sia all’allargata offerta di prestazioni sanitarie – e quindi all’attrattività – da parte dell’Azienda, a seguito della sua integrazione con l’Università di Salerno. I codici Verdi, invece, restano più o meno stabili nei 5 anni.

A fronte, però, dell’aumento degli accessi totali, anche al “Ruggi” si assiste a un lieve calo dei ricoveri (Figura 5), così come osservato nei rapporti annuali SDO del Ministero della Salute.
Altra problematica legata all’overcrowding è l’allontanamento dal DEA prima della visita o durante l’attesa. Numerosi studi hanno riportato che la quota di abbandoni di pazienti in PS prima della visita medica si aggira intorno al 5% (0,1-15) [26]. Come si può leggere dal grafico (Figura 6), la percentuale di pazienti che si allontanano dal PS del “Ruggi” si attesta, in media, intorno a un 8-9% annuo sugli accessi totali; la maggior parte degli abbandoni avviene prima della visita e, negli ultimi due anni, vi è stato un aumento degli stessi; questo, verosimilmente, è legato all’aumento del numero degli accessi e del tempo di attesa prima della visita. Altro fattore importante potrebbe essere la sensazione che si avverte di sovraffollamento anche solo restando ad aspettare nei locali del PS.


Monitoraggio dell’overcrowding nel PS del “Ruggi”
Lo stato dell’arte del monitoraggio nel PS del “Ruggi” a oggi prevede esclusivamente l’utilizzo di statistiche puntuali (piattaforma applicativa aziendale) e dati periodici aggregati (flussi EMUR). Mancano invece dati aggiornati in tempo reale e indicatori dinamici su dati aggregati come, per esempio, score di processo per la gestione operativa all’interno dei cruscotti dedicati [10]; nella nostra analisi abbiamo preso in considerazione il CEDOCS (Community Emergency Department Overcrowding Scale) [27]: il suo punteggio è stato calibrato confrontando il risultato che da esso si otteneva con la “percezione” di affollamento che avevano gli operatori durante la rilevazione [28]. Questo score aggregato andrebbe poi utilizzato, in ogni presidio sede di PS, per la redazione di un piano di gestione del sovraffollamento (PGS). Raccogliendo i dati di accesso in una settimana – con una media di 208 accettazioni giornalieri – ricaviamo un grafico (Figura 7) dal quale appare chiaro come il PS del “Ruggi” risulti essere “severamente sovraffollato”i primi e gli ultimi giorni della settimana, mentre risulta essere quotidianamente “affollato” a metà giornata.

Ricavare questi dati, e successivamente analizzarli, potrebbe essere utile per la definizione di strategie di escalation in un’ottica lean di gestione dell’overcrowding.
DISCUSSIONE
L’overcrowding del PS/DEA è causato da diversi fattori tutti ascrivibili a ognuna alle tre macrocategorie interdipendenti individuate da Asplin et al. [20]: input factors, throughput factors e output factors; volendo analizzare nello specifico tali fattori, si può definire come i primi riflettano le fonti e le espressioni dell’afflusso di pazienti in Pronto Soccorso, i secondi rispecchino i colli di bottiglia di un Pronto Soccorso mentre i terzi i colli di bottiglia di altre parti del sistema sanitario, con ripercussione sul Pronto Soccorso stesso [21][29].
Nel 2003 uno studio di Liz Lees e Jacki Ferreday [30] – avente come obiettivo quello di migliorare i tempi relativi ai processi, ridurre la variabilità e migliorare il flusso dei pazienti – individua una figura definita patient-flow coordinator che doveva supportare tutto il personale del PS nell’affrontare alcuni dei problemi che affliggono quotidianamente i DEA. Un consequenziale e significativo miglioramento nel throughput – riduzione del tempo di ammissione, diminuzione dei tempi di permanenza, dei tempi di trasferimento e dei reingressi – è infatti risultato da un altro studio di Preethy et al. [31] del 2016, nel quale si analizza il ruolo di un coordinatore infermieristico delle emergenze per il miglioramento del flusso dei pazienti nel DEA. Tale studio è congruente con i risultati di Asha et al. [32] che ha visto – introducendo nei DEA la figura dell’infermiere coordinatore di processi – un miglioramento del tasso di conformità fra pazienti ammessi e pazienti dimessi (tempo di permanenza). Questa nuova professionalità potrebbe soprattutto influenzare il throughput (riduzione del tempo di permanenza in PS con la diversione dei pazienti, degli allontanamenti e della diversione delle ambulanze) e migliorare, quindi, il flusso dei pazienti e la loro soddisfazione [33].
Nella realtà da noi presa in esame, l’implementazione di un infermiere dedicato, che per brevità chiameremo “flussista”, potrebbe occupare un ruolo fondamentale per il miglioramento di tutto il processo nei vari setting organizzativi: utilizzo della diversione dei pazienti – con l’implementazione di percorsi fast-track e l’impiego (auspicabile) del modello “See and Treat” (input) – e identificazione del ruolo che ha il professionista nel processo di triage (throughput o fattori interni); infatti già oggi, come è possibile vedere in Figura 4, la modifica del sistema di triage al “Ruggi” – nel 2014 è passato da un metodo di valutazione cosiddetto “di bancone” a un modello di “triage globale”, con un infermiere esaminatore, un infermiere valutatore e l’utilizzo di protocolli interni che hanno ridotto la variabilità di tutto il processo – ha portato a un miglioramento dell’identificazione di quei pazienti a potenziale rischio evolutivo che, a volte, venivano “persi di vista” per sottostima del codice (gialli codificati verdi). Altro punto importante è stata l’istituzione dell’infermiere valutatore: potendo oggettivare il problema, non si è più portati a “far entrare” tutti il prima possibile – questo per evitare sia le proteste degli utenti sia contenziosi medico-legali successivi a eventuali eventi avversi –, cosa che potrebbe successivamente spingere coloro che hanno avuto un accesso improprio, a decidere di allontanarsi (Figura 6)[34]. Come è facile comprendere, la presenza di un ulteriore infermiere che possa gestire i processi – assegnando i pazienti a quell’area di trattamento che, per intensità di cure, risulti essere più appropriata alle loro condizioni cliniche, anche in base alla situazione interna del PS e mantenendo un feedback continuo con le aree di assistenza – potrebbe portare a intercettare i casi urgenti e individuare gli outlier (comportamenti fuori norma), governando così in sicurezza anche l’attesa. Egli potrebbe, in particolar modo, curare la rivalutazione, perché momento basilare per governare l’attesa in sicurezza, valutando un “utilizzo attivo dei tempi”, in maniera da rassicurare il paziente.
Stesso discorso vale per il miglioramento dei percorsi fast-track (componente in ingresso) all’interno del PS del “Ruggi: gestiti dagli infermieri di triage, hanno portato a una razionalizzazione dei percorsi e a una sensibile diminuzione dei tempi di attesa e di accesso alle cure, specie per le utenze con i codici a bassa priorità: l’utilizzo di un infermiere dedicato che possa gestire questo flusso (diversione) alleggerirebbe il carico lavorativo e lo stress di questi infermieri, quotidianamente sottoposti a continue richieste, spesso non coerenti alla loro attività, e che potrebbero rallentare il riconoscimento di situazioni invece a rischio. Questo nostro risultato è in parte comparabile (per numero di accessi considerati) a quello del lavoro di Xavier et al. [31] e di Handel et al. [33], nei quali si poneva l’accento sulla diminuzione dei tempi di attesa dei pazienti in PS (relativamente alla loro diversione); la diminuzione degli allontanamenti non è, invece, ugualmente comparabile: quest’ultimo aspetto, nello studio succitato, è migliorato per la presenza di un “paramedico” acceleratore dei flussi, figura non ancora presente nella realtà del “Ruggi” e nella quale si è assistito, viceversa, ad un aumento del loro numero.
Infine, una ulteriore ottimizzazione – rispetto all’attuale organizzazione –, si potrebbe ottenere con l’implementazione di un infermiere “flussista” che gestisca anche gli accessi in Osservazione Breve Intensiva (OBI): questa modalità di ricovero – relativamente al fattore output (componente in uscita) per la riduzione del boarding [35] – ha ricevuto un livello medio-alto di gradimento rilevato attraverso la somministrazione di un questionario di gradimento anonimo al “Ruggi” (Figura 8); risulta quindi essere un percorso da tenere in debita considerazione per il miglioramento di tutto il processo a esso collegato.
Dai dati raccolti è emerso che oggi al “Ruggi” il ruolo dell’infermiere “flussista” è in parte lasciato ai colleghi di turno: risulta dunque evidente come questa figura potrebbe divenire di primo piano nei vari setting organizzativi del PS/DEA e che, quindi, necessiti di personale dedicato.
Quanto descritto porterebbe, in definitiva, a un modello organizzativo con un impatto sicuramente importante sulla gestione della value, dell’esperienza vissuta dai pazienti e della customer satisfaction, nonostante la sua implementazione necessiti di ulteriori ricerche e valutazioni in merito alla concreta attuazione.

CONCLUSIONE
L’overcrowding è riconosciuto come un grave problema nei PS di tutto il mondo, come verificato dalla ampia letteratura a riguardo [36]. Con le soluzioni suindicate si modifica il paradigma proprio del DEA: non si dovrà più gestire solo il pushing dei pazienti ma cercare un equilibrio ottimale in tutto il flusso, sia in entrata sia in uscita, attraverso meccanismi standardizzati che portino alla “built-in quality”.
Appare chiaro che oggi un’azienda così complessa, quale può essere quella sanitaria, non può pretendere di ottenere risultati solamente attraverso il miglioramento delle sue singole funzioni, ma anche nella definizione del problema stesso [37] e deve introdurre al suo interno un concetto nuovo che è quello della gestione per processi. I processi, intesi come sequenze standard di attività fra loro logicamente collegate, vanno ottimizzati per fornire un servizio migliore, contenere i costi, razionalizzare le risorse interne e diventare maggiormente competitivi: l’introduzione di una figura professionale come quella dell’infermiere “flussista” potrebbe essere il punto di partenza per sviluppare nuovi modelli che meglio rispecchino la situazione, al fine di poter prendere decisioni e attuare azioni che vadano a ridurre effettivamente l’overcrowding in maniera efficace ed efficiente. Bisognerà dare priorità al cittadino, identificando l’intero suo percorso all’interno della struttura sanitaria in una logica che sarà di tipo pull e non più push, ovvero entro la quale saranno i bisogni dei pazienti a definire e “tirare” il flusso di lavoro, piuttosto che l’organizzazione a “spingere” le attività verso di essi [24]. L’attuazione sinergica di strategie pianificate, pur non risolvendo completamente il problema dell’overcrowding, permetterebbe, in questo modo, una riduzione/redistribuzione del sovraccarico di lavoro, una gestione di spazi e risorse più appropriata, una maggior appropriatezza di alcune prestazioni e una riduzione del rischio per i pazienti [38]. Sarà inoltre necessaria un’integrazione con sistemi e strumenti di controllo e di misurazione delle performance aziendali a supporto degli organi di gestione e governo [39], come per esempio la Balanced Scorecard – strumento di gestione altamente flessibile e affidabile che considera alcune variabili chiave per un’azienda associandole al concetto di “equilibrio” – per essere sempre orientati alla missione non alla produzione di profitto [40].
CONFLITTI DI INTERESSE E FONTI DI FINANZIAMENTO
Nessuno degli autori ha conflitti di interesse né ha ricevuto finanziamenti per la stesura dell’articolo.
BIBLIOGRAFIA
- Australasian College for Emergency Medicine. Access Block and overcrowding in emergency departments. 2004.
- American College of Emergency Physicians. Crowding. Ann Emerg Med. 2006; 47:585.
- Disponibile a: http://95.110.213.190/PNEedizione16_p/index.php. Ultimo accesso: 30 dicembre 2018.
- Sun BC, Hsia RY, Weiss RE, Zingmond D, Liang LJ, Han W, et al. Effect of Emergency Department crowding on outcomes of admitted patients. Ann Emerg Med. 2013 Jun; 61(6):605-611.e6.
- Tekwani KL, Kerem Y, Mistry CD, Sayger BM, Kulstad EB. Emergency department crowding is associated with reduced satisfaction scores in patients discharged from the emergency department. West J EmergMed. 2013;14(1):11–5.
- Zhou JC, Pan KH, Zhou DY, Zheng SW, Zhu JQ, Xu QP, et al. High hospital occupancy is associated with increased risk for patients boarding in the emergency department. Am J EmergMed. 2012;125:416.e1–.e7.
- Hwang U, Richardson L, Livote E, Harris B, Spencer N, Sean Morrison R. Emergency department crowding and decreased quality of pain care. Acad Emerg Med. 2008;15(12):1248–55.
- Estey A, Ness K, Saunders LD, Alibhai A, Bear RA. Understanding the causes of overcrowding in Emergency Departments in the Capital Health Region in Alberta: a focus group study. 2003 Mar; 5(2):87-94.
- Hoot NR, Aronsky D. Systematic review of emergency department crowding: causes, effects, and solutions. Ann Emerg Med. 2008, 52(2), 126-136.
- Pines JM, Hilton JA, Weber EJ, Alkemade AJ, Al Shabanah H, Anderson PD, et al. International perspectives on emergency department crowding. Academic Emergency Medicine.2011;18(12), 1358-1370.
- Committee on the Future of Emergency Care in the United States Health System. Hospital-Based Emergency Care: At the breaking point. Washington, DC; National Academies Press; 2006.
- Emergency Nurses Association. (2006). Emergency Nurses Association position statement: crowding in the emergency department. Journal of Emergency Nursing, 32(1), 42-47.
- Finamore V. La valutazione della strategia negli enti locali: l’applicazione della Balanced Scorecard. Tesi di Dottorato, Scienza Aziendali, Università degli Studi di Napoli – Federico II; 2005.
- Converso G, Di Giacomo S, Murino T, Rea T. A System Dynamics Model for Bed Management Strategy in Health Care Units. Intelligent Software Methodologies, Tools and Techniques. 2015;pp 610-622
- Raup GH. The impact of ED nurse manager leadership style on staff nurse turnover and patient satisfaction in academic health center hospitals. J Emerg Nurs.2008; 34(5):403-9.
- Gräff I, Goldschmidt B, Glien P, Klockner S, Erdfelder F, Schiefer JL, Grigutsch D. Nurse Staffing Calculation in the Emergency Department - Performance-Oriented Calculation Based on the Manchester Triage System at the University Hospital Bonn. PLoS One. 2016 May 3;11(5):e0154344.
- Carayon P, Gurses AP. Nursing Workload and Patient Safety - A Human Factors Engineering Perspective Agency for Healthcare Research and Quality (US); 2008 Apr.
- Berry L, Curry P. Nursing Workload and Patient Care. CFNU, 2012.
- Asplin BR, Rhodes KV, Flottemesch TJ, WearsR, Camargo Jr CA, Hwang U. Is this emergency department crowded? A multicenter derivation and evaluation of an emergency department crowding scale (EDCS). Acad Emerg Med.2004; 11(5), 484.
- Asplin BR, Magid DJ, Rhodes KV, Solberg LI, Lurie N, Camargo CA Jr. A conceptual model of Emergency Department crowding. Ann Emerg Med. 2003; 42:173-180.
- Hoot NR, Zhou C, Jones I, Aronsky D. Measuring and forecasting emergency department crowding in real time. Ann Emerg Med. 2007; 49(6), 747-755.
- Kelen GD, Scheulen JJ, Hill PM. Effect of an emergency department (ED) managed acute care unit on ED overcrowding and emergency medical services diversion. Acad Emerg Med. 2001; 8(11), 1095-1100.
- Vose C, Reichard C, Pool S, Snyder M, Burmeister D. Using LEAN to improve a segment of emergency department flow. J Nurs Adm.2014 Nov;44(11):558-63.
- Jones D, Mitchell A. Lean thinking for the NHS. NHS Confederation, 2006.
- Rea T, Simeone S, Annunziata M, Serio C, Esposito MR, Gargiulo G, Guillari A . Effectiveness of the Situation-Background-Assessment-Recommendation, (SBAR) methodology in patient handovers between nurses, Italy. Igiene e Sanità Pubblica. 2018;74(3):279-293.
- Rathlev NK, Chessare J, Olshaker J, Obendorfer D, Mehta SD, Rothenhaus T, Crespo S, Magauran B, Davidson K, Shemin R, Lewis K, Becker JM, Fisher L, Guy L, Cooper A, Litvak E. Patients who leave before being seen in an urgent care setting. Eur J Emerg Med. 2013 Dec; 20(6):420-4.
- Weiss SJ, Rogers DB, Maas F, Ernst AA, Nick TG. Evaluating community ED crowding: the Community ED Overcrowding Scale study. Am J Emerg Med. 2014 Nov; 32(11):1357-63.
- MekjavichL, BartlesonBJ, WeissS, Wolff A. Using ED overcrowding tools to improve care and throughput. 2014, Webinair. California Hospital Association.
- Kelen GD, Scheulen JJ, Hill PM. Effect of an emergency department (ED) managed acute care unit on ED overcrowding and emergency medical services diversion. Acad Emerg Med. 2001; 8(11), 1095-1100.
- Lees L, Ferreday J. The role of a patient-flow coordinator in an emergency assessmentunit. Nursing Times; 2003; 99:32, 32–34.
- S P, Xavier T, N R, Robin M, Agrawal D. Impact of an Emergency Nurse Coordinator on Work Flow Optimization in an Emergency Department in Delhi, India. Stud Health Technol Inform. 2016; 225:875-6.
- Asha SE, Ajami A. Improvement in emergency department length of stay using a nurse-led 'emergency journey coordinator': a before/after study. Emerg Med Australas. 2014;26(2):158–63.
- Handel DA, Ma OJ, Workman J, Fu R. Impact of an expeditor on Emergency Department patient throughput. Western Journal of Emergency Medicine, 2011, 12(2), 198-203.
- Polevoi S, Quinn J, Kramer N. Factors associated with patients who leave without being seen. Academic Emergency Medicine, 2005, 12, 232-236.
- Johnson KD, Winkelman C. The effect of emergency department crowdingon patient outcomes: a literature review. Adv Emerg Nurs J. 2011; 33(1), 39-54.
- Moskop JC, Sklar DP, Geiderman JM, Schears RM, Bookman KJ. Emergency department crowding, part 1 - concept, causes, and moral consequences. Ann Emerg Med. 2009; 53(5), 605-611.
- Pines JM. Moving closer to an operational definition for ED crowding [letter]. Acad Emerg Med. 2007; 14:382-383.
- Kollberg B, Dahlgaard J. Measuring lean thinking initiatives in health care services. International Journal of Productivity and Performance Management, 2005; 56(1):7-24.
- Baroma B, Bellisario A, Chirico A. Lean Philosophy and Balanced Scorecard: what’s new? In performance Measurement and Management Control: global Issues. Bingley: Emerald Group Publishing Limited, October 2013.
- Reeder TJ, Burleson DL, Garrison HG. The overcrowded emergency department: a comparison of staff perceptions. Acad Emerg Med. 2003; 10(10), 1059-1064.
- Dunn R. Reduced access block causes shorter emergency department waiting times: an historical control observational study. Emerg Med. 2003; 15(3), 232-238.
- Weiss SJ, Arndahl J, Ernst AA, Derlet R, Richards J, Nick TG. Development of a site sampling form for evaluation of ED overcrowding. Med Sci Monit. 2002; 8(8), CR549-53.
- Bernstein SL, Aronsky D, Duseja R, Epstein S, Handel D, Hwang U, et al; Society for Academic Emergency Medicine, Emergency Department Crowding Task Force. The effect of Emergency Department crowding on clinically oriented outcomes. Acad Emerg Med. 2009 Jan; 16(1):1-10.
- Morley C, Unwin M, Peterson GM, Stankovich J, Kinsman L. Emergency department crowding: A systematic review of causes, consequences and solutions. PLoS ONE, August 2018; 13(8):e0203316.
- Murphy SO, Barth BE, Carlton EF, Gleason M, Cannon CM. Does an ED flow coordinator improve patient throughput? J Emerg Nurs. 2014 Nov;40(6):605-12.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Unitary Caring Science - Universals of Human Caring and Global Micro practices of Caritas
By Jean Watson, PhD, RN, AHN-BC, FAAN, LL (AAN).
Founder/Director Watson Caring Science Institute, a non-profit organization.
Distinguished Professor/Dean Emerita University of Colorado Denver, College of Nursing.
Doi: 10.32549/OPI-NSC-22
Cita questo articolo
Abstract:
This manuscript offers a reflective pause to consider an overview of Unitary Caring Science as a philosophical-theoretical discipline-specific, professional nursing practice/praxis model for human caring nursing. It provides the background of the 10 Caritas Processes, considered universals of human caring phenomena and practices. The underlying starting point for unitary caring science is informed by an ‘Ethic of Belonging ‘- that is, we all belong to the infinite field and sacred circle of life itself. – belonging to the cosmic energy of universal Love. Thus our ‘Belonging’ becomes before our separate ‘Being’. So, in this foundational unitary starting point - ‘ethics comes before ontology’. With this philosophical-ethical foundation nursing practice moves from technical industrial forms of practice to Praxis, that is discipline specific, value guided, informed, knowledgeable, moral practice (praxis). This shift transcends technology and objective task- focused- physical care, to critiquing, repatterning practices from tasks and skills to Caring -Healing Arts and micro-practices that allow for human face- to- face, heart- to- heart – energetic human caring touch and transpersonal caring moments that unite.
Key words: Unitary Caring Science, Praxis, Caritas Processes, Disciplinary.
Introduction
This manuscript offers a reflective pause to consider an overview of Unitary Caring Science as a philosophical-theoretical discipline-specific, professional nursing practice/praxis model for human caring nursing. It provides the background of the 10 Caritas ProcessesÔ, considered universals of human caring phenomena and practices. The underlying starting point for unitary caring science is informed by an ‘Ethic of Belonging ‘- that is, we all belong to the infinite field and sacred circle of life itself. – belonging to the cosmic energy of universal Love. Thus our ‘Belonging’ becomes before our separate ‘Being’. So, in this foundational unitary starting point - ‘ethics comes before ontology’. [1,2].
With this philosophical-ethical foundation nursing practice moves from technical industrial forms of practice to Praxis, that is discipline specific, value guided, informed, knowledgeable, moral practice (praxis). This shift transcends technology and objective task- focused- physical care, to critiquing, repatterning practices from tasks and skills to Caring -Healing Arts and micro-practices that allow for human face- to- face, heart- to- heart – energetic human caring touch and transpersonal caring moments that unite.
This disciplinary focus for Nursing science serves as a guide toward an evolved quantum worldview for Unitary Caring Science. This evolved unitary caring science worldview (quantum universe) is in sharp contrast to the industrial -fragmented, dominant, separatist worldview of Western science and the current ‘modern’ hospital, product- line system of care delivery. This conventional, outdated industrial worldview is informed by a separatist ontological worldview, whereby everything is separated out from the whole. Whereas within a quantum universe, and a unitary caring science lens, everything is connected; all humans are connected with reality of a shared globe, which unites, transcending differences.
Method
This is a theoretical exposition manuscript using a descriptive exploratory method to highlight the evolving disciplinary scientific development of nursing, from conventional technical physical, objective mindsets to theory guided moral, philosophically guided praxis, informed by Watson’s Theory of Human Caring and universals of human caring: The 10 Caritas Processes Ô; and new criteria of Caritas literacy evidenced through micro-practices.
Unitary Caring Science
The underlying starting point for unitary caring science is informed by an ‘Ethic of Belonging ‘- that is, we all belong to the infinite field and sacred circle of life itself. – belonging to the cosmic energy of universal Love. Thus our ‘Belonging’ becomes before our separate ‘Being’. So, in this foundational unitary starting point- ‘ethics comes before ontology’ [1-2]. With this philosophical-ethical foundation nursing practice moves from technical industrial forms of practice to Praxis, that is discipline specific, value guided, informed, knowledgeable, moral practice (praxis).
Unitary Caring science moves from dominate empirical objectivist, epistemological methods to expanding, emancipatory forms of inquiry; asking new questions about what counts as knowledge. With this philosophical-ethical foundation nursing practice moves from technical industrial forms of practice to Praxis, that is discipline specific, value guided, informed, knowledgeable, moral practice (praxis). This shift transcends technology and objective task- focused-physical care, to critiquing, repatterning practices from tasks and skills to Caring -Healing Arts and micro-practices that allow for human face- to- face, heart- to- heart – energetic human caring touch and transpersonal caring moments that unite.
It takes 100 years for a profession to mature as a distinct discipline; nursing is at a critical turning point in its history as it reached the centenary of Nightingale in 2010. Either nursing advances as a distinct discipline, with its distinct values, phenomena, theories, and worldview to honor its covenant with humanity to address the whole person/whole system needs for all, or it succumbs to being a very fine technological practice, within an evolved, totally transformed world of caring, health and healing. Within our Western system of healthcare, we have yet to actualize the Nightingale model of Nursing – calling upon nature and natural caring processes for healing, beyond treatment and curing. As nursing engages in its own advancement as a distinct discipline for caring-healing/health, we create a circle of knowledge development; moving from theory, to informed conscious, intentional caring/healing practices to research and forms of inquiry and new forms of caring healing evidence and person- population- specific outcomes.
Results
Unitary Caring Science an evolved model of Nursing Praxis
Caring science (and now unitary caring science (Watson, 2018) has been evolving over the past 30 years, based upon the advancement of Watson’s Theory of Human Caring and developments of Human Caring Science,beyond Western medical science [3 – 8]. Whereby Western medical science focuses on objective, distant empirical, physical phenomenon, separating wholes into parts for study and for diagnosing and treatment plans and program, caring science focuses on human caring –healing, wholeness, health, including subjective, inter-subjective, non-physical, energy patterns and processes, as well as physical phenomena, with focus on whole person, whole health, personal meaning, context, relations and vicissitudes of human complexity.
Discussion
The next section identifies and discusses commonalities of unitary caring science praxis. For example, Universal Values; Shared Language of human caring; Global Premises; Caritas Literacy, Micro-practices as evidence of new criteria of authentic human caring practice/praxis.
Unitary Caring Science is based upon Universal Values of Humanistic-Altruism – as a sacred calling since Nightingale, nursing exists for purpose of offering compassionate caring, healing and health care for all. This foundational value system guides the expanded worldview for caring science, a consciousness beyond physical Western worldview – emphasizing the reality of a relational worldview whereby everything is connected, acknowledging we are now living in a quantum universe. Thus Caring Science theory can be approached, studied and practiced, as a philosophy, an ethic, a theory and/or an evolved model of unitary science.
Universal Shared Language-Nursing
If one is to study the Theory of Human Caring formally, then the language of the theory becomes important to use to capture the phenomenon of human caring.
Without language to capture the caring phenomenon of what nurses are practicing every day, nursing becomes invisible. As part of a postmodern world it is acknowledged if you do not have your language, you do not exist.
The language of human caring has been named and described through the 10 Caritas Processes™, which provide the structure and language of the Caring Science Theory of Human Caring. These Caritas Processes have been validated as reflecting universals of human caring, in that they apply to our shared humanity and all cultures and beliefs around the world. They have been validated for patient care relevance in countries and continents globally, for example, in the Middle East, Asia Pacific, China, South American, South Africa, Europe, Thailand, Japan and Latin American countries.
Meaning of Caritas
Caritas comes from the Latin word meaning to cherish, to appreciate, to give special, if not loving attention to. It represents charity and compassion, generosity of spirit. It connotes something very fine. Indeed, something precious that needs to be cultivated and sustained [7]
Watson’s theory of Transpersonal caring and the 10 Caritas Processes is one theory that can help to advance, discipline specific theory-guided nursing practice.
The 10 Caritas Processes ™ serve as the basis for ‘universals of human caring ‘, whereby our Being is connected and we all Belong to nature and our shared humanity around the globe. In other words we all Belong to the infinite field of Universal Cosmic Love [1, 6 -8].
An ethic and relational ontology and Ethic of Belonging, is in direct contrast to the dominant Western science ethic and ontology of separation. Thus, when nursing acknowledges and acts from a consciousness of the ethic of ‘Belonging’, the whole human and all the vicissitudes of shared humanity are honored. When the nurse and embraces concepts such as Caritas and Love, combined with universals of human caring, we have to acknowledge that we have an evolved model of science. Unitary Caring Science is the scientific context the 10 Caritas Processes™ as ‘universals of human caring’ - universals that unite humankind, transcending differences across cultures, religions, customs, borders, boundaries and geographic locations in the world.
The Ten Caritas Processes™ - (From Jean Watson – used with permission)
The Ten Caritas Processes provide a common language for nursing to discover, ‘see’, explore, further develop and authentically live out through practice, using these processes as a guide to personal/professional life practices.
They include the following:
- Sustaining Humanistic –altruistic values by practice of loving kindness, compassion and equanimity with self/other.
- Being Authentically present, enabling faith/ hope/belief system; honoring subjective, inner life-world of self/other.
- Being sensitive to self and others by cultivating own spiritual practices; beyond ego-self to transpersonal presence.
- Developing and sustaining loving-trusting-caring relationships.
- Allowing for expression of positive and negative feelings – authentically listening to another person’s story.
- Creatively problem-solving – ‘solution-seeking’ through caring process; full use of self and artistry of caring-healing practices via use of all ways of knowing/Being/Doing/Becoming = Caritas Praxis.
- Engaging in transpersonal teaching-learning within context of caring relationship; staying within other’s frame of reference – shift toward coaching model for expanded health/wellness.
- Creating a healing environment at all levels; subtle environment for energetic authentic caring-healing presence.
- Reverentially assisting with basic needs as sacred acts; touching unity of mind-body-spirit of other; sustaining human dignity.
- Opening to spiritual mystery, unknowns – Allowing for miracles.
No matter what country; what culture; what customs; what religion; what borders and boundaries – geographic, political or otherwise, these 10 Caritas Processes™ hold across the globe as common denominators for humanity and their need for human caring for health and healing.
These Caritas Processes have been philosophically and theoretically validated in diverse countries and cultures worldwide, including, for example Islamic –Muslim Middle East Cultures - Iran and Saudi Arabia, Turkey, Jordan, Palestine, Israel, Lebanon; European Countries – Italy, Spain, France, Portugal, Poland, Switzerland, United Kingdom, Greece, Germany; Africa – South Africa; Latin& South America – Spanish- Speaking, countries, such as Mexico, Venezuela, Colombia, Costa Rico, Panama, Peru, Chile, Bogota., Cuba; In Asia Pacific countries such as Thailand, Japan, China, Taiwan, Korea, Singapore, Macau, Hong Kong, Philippines, among others; States throughout USA and North America – Canada, Quebec.
These processes are universal because they represent a professional covenant nursing has with humanity worldwide. These processes are built upon Global Human Caring Values.
*– Universals Premises human caring worldwide:
* reprinted with permission University Press of Colorado [7].
- Human caring and Love are the most universal, the most tremendous and the most mysterious of cosmic forces. They comprise the primal and universal psychic energy for survival [9].
- Often, this wisdom and these needs are overlooked. Although we know people need each other in loving and caring ways, often we do not behave well toward each other. If our humanness and humanity is to survive and if we are to evolve toward a more loving, moral community and civilization, we need to become more caring and loving to nourish our humanity and evolve as a civilization and live together on Planet Earth. [9].
- Because nursing is a caring profession, its ability to sustain its caring ideals, ethics and philosophy for professional practices affect the human development of civilizations and nursing’s mission to society. Sustaining a caring ethical ideal affect the human development of civilization and determines nursing’s contribution to society.
- As a beginning we have to learn how to offer caring, love, forgiveness, compassion, and mercy to ourselves before we can offer authentic caring, tenderness, compassion, love, and dignity to others. [8,9].
- Nursing has always held a human care and caring stance with respect to people and their health-illness-healing concerns.
- Knowledgeable, informed, ethical human caring is the essence of professional nursing values, commitments and competent actions. It is the most central and unifying source to sustain its covenant with society and ensure its survival [10].
- Human caring at the individual and group/community level has received less and less emphasis in the healthcare delivery system, but now has to be restored if systems are to survive as ethically and scientifically responsible and accountable to society, and if nursing is to survive as a distinct profession and discipline to fulfill it social mandate.
- Caring values of nurses and nursing have been submerged. Nursing and society are therefore in a critical situation today in sustaining human caring ideals and a caring ethic and ideology in practice. The human caring role is threatened by increased medical technological-economic- bureaucratic and managerial institutional constraints in this post- post-modern era of dramatic and chaotic, unprecedented change in human history. At the same time there has a proliferation of radical treatments and cure techniques to save lives, often without regard to costs or loss of meaning to human existence.
- Human caring can be most effectively demonstrated and practiced only interpersonally. The inter-subjective human processes keep alive a common sense of shared humanity. It teaches us how to be human by identifying ourselves with others, whereby the humanity of one is reflected in the other. However, paradoxically, caring consciousness transcends time, space, and physicality and affects the evolving consciousness of humanity at large. [8,12].
- The caring moment is where the Caritas processes are lived out. The moment is transpersonal in that it has a field of its own which is greater than the occasion itself. As such the process also becomes transcendent because it goes beyond itself and of each person and becomes part of some larger, deeper complex pattern of life[8].
Caritas Literacy
These universals of human caring and values, which support them, also raise the notion of Caritas Literacy. For example, some of the current social-system and political structures in health care and in our world, governance can be considered ‘illiterate’ with respect to human caring and universals of shared humanity as one world, one humanity. “Illiteracy consists of task-conscious practices; use of lower vibration objectifying language, ‘scientizing’ of human emotions and expressions and repressive, insensitive dehumanizing, dividing – separating actions and policies, crafting a commodification of caring and people” [11,12].
The opposite of Illiteracy is Caritas Literacy which is based upon the evolved consciousness and intentionality of nurses and nursing to shift from medical science/technology to caring –healing for self/other. Caritas literacy is based upon
A special way of Being – Ontology as to how to Be a loving, caring, compassionate human being. Literacy involved wisdom and dimensions of the art and artistry of our being, not just dominant science dimensions of objectivity, where humans get reduced to moral status of objects. Literacy and Caritas evokes heart intelligence, of level of moral efficacy and a lifelong journey of self-healing, self-growth and deliberate spiritual evolving practices. The Caritas Processes serve as ontological and ethically guided Caring Praxis – Praxis conveys informed practice, an oneness of Knowing/Being/Doing/Becoming Caritas – bringing compassion and love back into our life our work, our world – moving beyond traditional skill/task- based technically dominated practices.
The next section provides some global guidelines for Caritas Literacy.
Caritas Literacy Global:
- Ethics of Face – The only way we can sustain our humanity at this point in human history is through the face to face connection [1,7]. It is through the face-to-face connection – we ‘see’ the other; when we look into face of other, it mirrors the infinity of human soul and reflect back the infinity of our own soul, which unites us in our shared humanity.
- Caritas Heart MethodologyÓ – the human heart sends more messages to the brain than the brain sends to the heart; caring, compassion, love, beauty, truth all reside in our heart; when we radiate higher vibration feelings, such as love, caring, compassion from our heart, we affect the whole field of our work and world of humanity as one heart/one world uniting.
- Human Touch – human touch and intentional energetic touch is one form of healing; nurses engage in touch as a dominant form of human caring. We never know how we are touching the life of another person; when we touch someone else, we also are being touched.
Caritas Literacy Micro-practices for Sustaining a Caritas Relationship: Adapted from Watson, [7] - with permission.
- Pause before entering the patient’s room;
- ‘Read the field’ to detect energetic field of space and humans;
- ‘Be present’ – authentically
- Seek to ‘see’ ; to ‘hear’ person, beyond the diagnosis, treatment, disease;
- Suspending role and status, honoring each person their unique gifts and skills;
- Speaking and listening without judgment, working from one’s heart –centered space, working toward shared meaning and common values;
- Listening with compassion and open heart without interrupting; listening to another’s story as perhaps as one of the greatest healing gifts;
- Learning to be still, to center self, while able to dwell in silence, hold silence for reflection, contemplation and clarity;
- Recognizing that transpersonal Caritas Presence and practices transcend the ego-self and connect us human spirit to human spirit to where our life and work are divided no more;
- Honoring the reality that we are part of each other’s journey- we are all on our own journey toward healing as part of the infinity of the human condition. When we work to heal ourselves, we contribute to healing the whole.
Conclusions
This paper has provided an overview of Unitary Caring Science and how it differs from conventional Western Science, based upon the Ethic and Ontology of Belonging versus a worldview of Separation of humanity. This evolved view as foundation for the discipline of nursing, unites our oneness with each other and Planet Earth. The Theory of Transpersonal Human Caring and 10 Caritas Processes are embedded within the evolved ethic and worldview of Unitary Caring Science and includes universals of human caring. Foundational values that underpin the evolving quantum, world view of unitary caring science was presented. Global Caritas literacy practices are identified, such as Ethics of Face; Heart to Heart connections and Human Touch are introduced, along with more specific micro-practice/praxis guidelines for Caritas literacy. These basic, simple micro-practices, bring theory to life in concrete ways to sustain human caring and healing for nursing’s covenant with humanity. It can be concluded, based upon the global experiences and programs of the author, the 10 Caritas Processes are relevant to all humans and are important universals for sustaining an evolved civilization for humankind.
Conflict of Interest
The author declares there is no conflict of interest regarding publication of this paper.
References
- Levinas, E. (1969). Totality and Infinity. Pittsburgh, PA: Duquesne University.
- Watson, J. (2018). Unitary Caring Science. The Philosophy and Praxis of Nursing. Boulder, CO: University press of Colorado.
- Watson, J. (1979) The philosophy and science of caring. Boston: little Brown.
- Watson, J. (1988) Human Caring Science. Boston: Jones & Bartlett.
- Watson, J. (1999) Postmodern Nursing & Beyond. Edinburgh: Churchill-Livingstone.
- Watson, J. (2006) Caring Science as Sacred Science. Philadelphia: FA Davis.
- Watson, J. (2008). Nursing the Philosophy and Science of Caring. Second revised edition. Boulder, CO: University Press of Colorado.
- Watson, J. (2012) Human Caring Science. A theory of Nursing. Sudbury, MA: Jones and Bartlett.
- de Chardin, T. (1967). On Love. New York: Harper & Rowe.
- Leininger, M. (Ed.) (1981). Caring the essential human need. Thorofare, NJ: Charles B. Slack.
- Watson, J. (2017) Watson, J. Global Advances in Human Caring Literacy. In Lee, S. Palmieri, P, Watson, J. Global Caring Literacy. NY: Springer.
- Lee, S. Palmieri, P, Watson, J. Global Caring Literacy. NY: Springer.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Architecture Walks are Popular, Find One in Your City
Many years ago, I worked for my parents who own a video production company. Because it is a family business, you inevitably end up wearing many hats and being the czar of many different jobs. I mainly managed projects and worked as a video editor. On production, there were times that I was called on to work as an audio tech and was made to wear headphones on long production days. In those days, having a really good set of headphones that picked up every nuance of sound was essential to making sure the client got what they needed. Naturally, my first impression of these headphones is based off of the look of them. They have a classic over-the-ear style that is highlighted by a blue light that indicates the power for the noise canceling. The padding on the ear pieces seems adequate for extended usage periods.
They are wired headphones, but the stereo mini-plug cable is detachable. Something else I noticed right of the bat was the very nice carrying case that comes with them. It has a hard plastic exterior with a soft cloth interior that helps to protect the surface of the headphones from scratches. I never truly appreciated cases for headphones until I started carrying them from place-to-place. Now I can’t imagine not having a case. Once I gave the headphones a thorough once-over exam, I tried them on. As I mentioned, they have a classic over-the-ear style and just looking at them, the padding on the ear pieces seem adequate and the peak of the headband seemed to be a bit lacking, but you don’t really know comfort unless you try on the product. So, I slipped the headphones on and found them to be exquisitely comfortable.
If you look at what you have in life, you'll always have more. If you look at what you don't have in life, you'll never have enough.
Oprah Winfrey
Now that I had the headphones on my head, I was finally ready to plug and play some music. I plugged the provided cable into the jack on the headphones and then the one on my iPhone. Then I called up Pandora. I tend to have a very eclectic music purview and have many stations set up for different moods. the sound quality of these headphones was remarkable. There is an amazing depth of sound and incredible highs and lows that make listening to music a truly breathtaking experience. In order to test how voices sounded, and the overall art of mixing, I pulled up Netflix on my iPad Air and watched a few minutes of a movie to hear all the nuances of the film.
None of them were lost. In fact, I ended up hearing sounds that I hadn’t heard before. Echoes…birds chirping…wind blowing through trees…breathing of the characters…it was very impressive what the headphones ended up bringing out for me.
Top Working Tips to Help You Succeed as a Freelance
01. Wake up at the same time.
Naturally, my first impression of these headphones is based off of the look of them. They have a classic over-the-ear style that is highlighted by a blue LED light that indicates the power for the noise canceling. The padding on the ear pieces seems adequate for extended usage periods.
They are wired headphones, but the 3.5mm stereo mini-plug cable is detachable. Something else I noticed right of the bat was the very nice carrying case that comes with them. It has a hard plastic exterior with a soft cloth interior that helps to protect the surface of the headphones from scratches. I never truly appreciated cases for headphones until I started carrying them from place-to-place. Now I can’t imagine not having a case.
I’d start my day by checking email, Twitter, Facebook. Reading the “news”. I’d look at my to-do list and start working on something.
02. Plan your workout time.
Now that I had the headphones on my head, I was finally ready to plug and play some music. I plugged the provided cable into the jack on the headphones and then the one on my iPhone Then I called up Pandora. I tend to have a very eclectic music purview and have many stations set up for different moods. The sound quality of these headphones was remarkable. There is an amazing depth of sound and incredible highs and lows that make listening to music a truly breathtaking experience.
In order to test how voices sounded, and the overall art of sound mixing, I pulled up Netflix on my iPad Air and watched a few minutes of a movie to hear all the nuances of the film. None of them were lost. In fact, I ended up hearing sounds that I hadn’t heard before. Echoes…birds chirping…wind blowing through trees…breathing of the characters…it was very impressive what the headphones ended.
Distractions aside, there was no real rhyme or reason to my workflow. The not-so-fun (but necessary) stuff kept getting neglected.

03. Create connections.
Now that I had the headphones on my head, I was finally ready to plug and play some music. I plugged the provided cable into the jack on the headphones and then the one on my iPhone 6. Then I called up Pandora. I tend to have a very eclectic music purview and have many stations set up for different moods. The sound quality of these headphones was remarkable. There is an amazing depth of sound and incredible highs and lows that make listening to music a truly breathtaking experience.
In order to test how voices sounded, and the overall art of sound mixing, I pulled up Netflix on my iPad Air 2 and watched a few minutes of a movie to hear all the nuances of the film. None of them were lost. In fact, I ended up hearing sounds that I hadn’t heard before. Echoes…birds chirping…wind blowing through trees…breathing of the characters…it was very impressive what the headphones ended up bringing out for me.
I was good at academics, so decisions of my life had been pretty simple and straight. Being pretty confident I would make it to the best junior college of my town in the first round itself, never made me consider any other option. I loved psychology since childhood, but engineering was the safest option. Being born in a middle class family, thinking of risking your career to make it to medical field was not sane. I grew up hearing ‘Only doctor’s children can afford that field’ and finally ended up believing it. No one around me believed in taking risks. Everyone worshiped security. I grew up doing the same.
‘Being in the top will only grant you a good life’ has been the mantra of my life. But at times, I wish I was an average student. I wish decisions would have not been so straightforward. Maybe I would have played cricket- the only thing I feel passionate about. Or maybe I would have studied literature (literature drives me crazy). Isn’t that disappointing- me wishing to be bad at academics. It’s like at times I hate myself for the stuff I am good at.
When you step out of these four walls on a peaceful morning, you realize how much nature has to offer to you. Its boundless. Your thoughts, worries, deadlines won’t resonate here. Everything will flow away along with the wind. And you will realize every answer you had been looking for, was always known to you. It would mean a lot to me if you recommend this article and help me improve.
Summer Holiday Guide: How to spend the best time of the year
Many years ago, I worked for my parents who own a video production company. Because it is a family business, you inevitably end up wearing many hats and being the czar of many different jobs. I mainly managed projects and worked as a video editor. On production, there were times that I was called on to work as an audio tech and was made to wear headphones on long production days. In those days, having a really good set of headphones that picked up every nuance of sound was essential to making sure the client got what they needed. Naturally, my first impression of these headphones is based off of the look of them. They have a classic over-the-ear style that is highlighted by a blue light that indicates the power for the noise canceling. The padding on the ear pieces seems adequate for extended usage periods.
They are wired headphones, but the stereo mini-plug cable is detachable. Something else I noticed right of the bat was the very nice carrying case that comes with them. It has a hard plastic exterior with a soft cloth interior that helps to protect the surface of the headphones from scratches. I never truly appreciated cases for headphones until I started carrying them from place-to-place. Now I can’t imagine not having a case. Once I gave the headphones a thorough once-over exam, I tried them on. As I mentioned, they have a classic over-the-ear style and just looking at them, the padding on the ear pieces seem adequate and the peak of the headband seemed to be a bit lacking, but you don’t really know comfort unless you try on the product. So, I slipped the headphones on and found them to be exquisitely comfortable.
If you look at what you have in life, you'll always have more. If you look at what you don't have in life, you'll never have enough.
Oprah Winfrey
Now that I had the headphones on my head, I was finally ready to plug and play some music. I plugged the provided cable into the jack on the headphones and then the one on my iPhone. Then I called up Pandora. I tend to have a very eclectic music purview and have many stations set up for different moods. the sound quality of these headphones was remarkable. There is an amazing depth of sound and incredible highs and lows that make listening to music a truly breathtaking experience. In order to test how voices sounded, and the overall art of mixing, I pulled up Netflix on my iPad Air and watched a few minutes of a movie to hear all the nuances of the film.
None of them were lost. In fact, I ended up hearing sounds that I hadn’t heard before. Echoes…birds chirping…wind blowing through trees…breathing of the characters…it was very impressive what the headphones ended up bringing out for me.
Best New Studio Headphones: the Ultimate Musician Guide
Just the other day I happened to wake up early. That is unusual for an engineering student. After a long time I could witness the sunrise. I could feel the sun rays falling on my body. Usual morning is followed by hustle to make it to college on time. This morning was just another morning yet seemed different.
Witnessing calm and quiet atmosphere, clear and fresh air seemed like a miracle to me. I wanted this time to last longer since I was not sure if I would be able to witness it again, knowing my habit of succumbing to schedule. There was this unusual serenity that comforted my mind. It dawned on me, how distant I had been from nature. Standing near the compound’s gate, feeling the moistness that the air carried, I thought about my life so far.
Your time is limited, so don't waste it living someone else's life. Don't be trapped by dogma – which is living with the results of other people's thinking.
Steve Jobs
I was good at academics, so decisions of my life had been pretty simple and straight. Being pretty confident I would make it to the best junior college of my town in the first round itself, never made me consider any other option. I loved psychology since childhood, but engineering was the safest option. Being born in a middle class family, thinking of risking your career to make it to medical field was not sane. I grew up hearing ‘Only doctor’s children can afford that field’ and finally ended up believing it. No one around me believed in taking risks. Everyone worshiped security. I grew up doing the same.
‘Being in the top will only grant you a good life’ has been the mantra of my life. But at times, I wish I was an average student. I wish decisions would have not been so straightforward. Maybe I would have played cricket- the only thing I feel passionate about. Or maybe I would have studied literature (literature drives me crazy). Isn’t that disappointing- me wishing to be bad at academics. It’s like at times I hate myself for the stuff I am good at.
When you step out of these four walls on a peaceful morning, you realize how much nature has to offer to you. Its boundless. Your thoughts, worries, deadlines won’t resonate here. Everything will flow away along with the wind. And you will realize every answer you had been looking for, was always known to you. It would mean a lot to me if you recommend this article and help me improve.
La percezione della Qualità di vita del paziente con scompenso cardiaco: indagine sul campo
Mottola Antonella1, Cefalo Maria Grazia2, Di Martino Maurizio3, Continisio Grazia Isabella4
- Dottore in Infermieristica e Sanità Pubblica, Responsabile Servizio Infermieristico/Ostetrico, Azienda Ospedaliera Rummo, Benevento
- Infermiera, Benevento
- Infermiere Pediatrico, A.O.U. Federico II, Napoli
- Psicologa, A.O.U. Federico II, Napoli
*Corresponding Author: Antonella Mottola, RN, MSN, PhD. E-mail: mottola.antonella@libero.it
Doi: 10.32549/OPI-NSC-21
Cita questo articolo
ABSTRACT
Introduzione
Lo Scompenso Cardiaco ha un impatto importante sui pazienti, le famiglie e la spesa sanitaria. Il peggioramento della tolleranza agli sforzi, la dispnea, lo sviluppo di patologie multi organo e la necessità di cambiamenti di stili di vita e di una complessa terapia farmacologica possono determinare un impatto negativo sulla qualità di vita di questi pazienti. Gli aspetti psicologici e socioculturali contribuiscono all’espressione dei sintomi e alla percezione da parte del paziente della malattia. Pertanto risulta essenziale esplorare il vissuto del paziente nell’ambito di cura.
Obiettivo
Definire il vissuto del paziente con Scompenso Cardiaco. Rilevare, analizzare e comprendere gli aspetti della vita quotidiana che vengono influenzati dallo Scompenso Cardiaco.
Metodo
Indagine osservazionale condotta de settembre 2015 a marzo 2016. Sono stati inclusi 41 pazienti con diagnosi di Scompenso Cardiaco, nella provincia di Benevento. Per il raggiungimento degli obiettivi dello studio sono stati somministrati ai soggetti inclusi il Six-Item Screener, Questionario Socio Demografico, Epworth Sleepiness Scale, Hospital Anxiety and Depression Scale, Multidemensional Scale of Perceveid Social Support.
Risultati
Dai risultati dello studio, non sono emersi “fattori barriera” che compromettono la qualità della vita dei pazienti e l’efficacia della loro autocura. Sono emerse, tuttavia, importanti differenze tra le categorie individuate. Le donne, così come i soggetti under 65, si sono rivelati essere più fragili in termini di “performance emotiva” e di “percezione” di una rete sociale che le supporti (oltre la famiglia).
Conclusioni
I risultati emersi sono in linea con i dati della letteratura scientifica. Gli aspetti psicoemotivi possono rappresentare delle fragilità e condizionare il vissuto del paziente con Scompenso Cardiaco. Lo studio può offrire uno spunto per una ulteriore indagine orientata alla individuazione ed all’implementazione di un nursing che non solo “curi” e “guarisca”, ma che supporti, orienti il paziente.
Keywords: QoL, Scompenso Cardiaco, esperienze del paziente, percezione del supporto sociale, ansia e depressione percepita.
Quality of Life in heart failure patients: survey of perception
ABSTRACT
Background
Heart Failure has a major impact on patients, families and healthcare spending. Worsening stress tolerance, dyspnea, the development of multi-organ pathologies and the need for lifestyle changes and a complex drug therapy can have a negative impact about the quality of life of these patients. Psychological and socio-cultural aspects contribute to the expression of symptoms and to the patient’s perception of the disease. Therefore it is essential to explore the patient’s experience in the care setting
Objective
To explore the patient’s experience with Heart Failure. Measure, analyze and understand aspects of daily life of subjects that are affected by the Heart Failure.
Method
Observational study was conducted since September 2015 to March 2016. We have included 41 patients diagnosed with Hearth Failure, in the province of Benevento. To achieve the objectives of the study we used specifics tools: Six-Item Screener, Demographic Questionnaire, Epworth Sleepiness Scale, Hospital Anxiety and Depression Scale, Multidemensional Scale of Perceveid Social Support.
Results
From the results of the study, no “barrier factors” have emerged that compromise the quality of life of patients and the effectiveness of their self-sufficiency. However, important differences emerged between the categories identified. Women, as well as the subject under 65, have proved to be more fragile in terms of “emotional performance” and “perception” about a social supports them (beyond the family).
Conclusion
The results emerged are in line with the data of the scientific literature. Psycho-emotional aspects can represent fragility and condition the patient’s experience with Heart Failure. The study can offer an opportunity for a further investigation oriented to the identification and implementation of a holistic nursing that not only “give care”, but that supports, orient the patient.
Keywords: QoL, Hearth Failure, patient’s experience, patient’s perceived social support, perception of anxiety and depression.
BACKGROUND
Lo Scompenso Cardiaco (SC) è una malattia cronica in forte aumento a causa dell’invecchiamento della popolazione. Infatti, mentre solo lo 0.5-2% della popolazione generale è affetta da SC, negli ultrasettantacinquenni questa patologia interessa una persona su cinque [1]. In Italia si stima che siano 1 milione i pazienti affetti da SC e questa cifra aumenta se si considerano anche coloro che sono asintomatici. Lo SC è la causa del 5% delle ospedalizzazioni, è presente nel 10% dei pazienti ricoverati e rappresenta il 2% della spesa del Sistema Sanitario Nazionale [1-3]. La mortalità per SC è pari al 50% a 4 anni dalla diagnosi mentre il 40% dei pazienti ricoverati per SC muore o viene riospedalizzato entro 1 anno [2, 4]. La storia naturale della malattia è caratterizzata da fasi di esacerbazione clinicamente evidenti, intervallate da periodi di stabilità clinica, con un progressivo scadimento della capacità funzionale e della qualità di vita. La prognosi dei pazienti affetti da SC è stata spesso paragonata a quella delle neoplasie maligne. Studi di popolazione in pazienti ambulatoriali documentano una mortalità intorno al 5-7% durante il ricovero, del 10% a 30 giorni, 20-25% ad 1 anno e 50% a 5 anni dalla diagnosi(5). La letteratura scientifica descrive come un self care inadeguato produca un abbassamento della qualità di vita ed un aumento delle riospedalizzazioni e dell’utilizzo dei servizi di emergenza [6, 7]. Infatti viene evidenziato come la cura di sé, nei diversi momenti della malattia, sia fondamentale per migliorare i risultati e ridurre il tasso delle riospedalizzazioni.
Il problema importante nella gestione dei pazienti è quello di comprendere come i sintomi dello SC, quali la dispnea, gli edemi diffusi, l’affaticabilità, le alterazioni del sonno, mancanza di appetito ed astenia, possono essere la causa di una riduzione della qualità della vita. Inoltre per alcuni pazienti si rende necessario, anche, considerare la presenza di tali sintomi con gli stadi della malattia e/o la presenza contemporanea di diverse malattie e qualità della vita [8, 9]. Pertanto si è deciso di condurre questo studio per indagare gli aspetti relativi della qualità di vita di un campione di 41 pazienti con SC. Analizzare il vissuto significa analizzare l’approccio della persona alla malattia ed alla cura, permettendo di individuare tutti quei comportamenti modificabili e che influenzano l’andamento della malattia.
MATERIALI E METODI
Disegno dello studio
Indagine osservazionale condotta da settembre 2015 a marzo 2016. Sono stati inclusi 41 pazienti con diagnosi di Scompenso Cardiaco, nella provincia di Benevento. Il reclutamento è stato effettuato presso lo studio di un MMG previa acquisizione dell’autorizzazione alla conduzione dello studio. Prima della raccolta dei dati è stato acquisito da tutti i partecipanti il consenso alla conduzione dell’indagine, garantendo il pieno rispetto della privacy. Per il raggiungimento degli obiettivi dello studio sono stati somministrati ai partecipanti dello studio il Six-Item Screener (Screening della compromissione cognitiva in 6 domande), Questionario Socio Demografico, Epworth Sleepiness Scale (Scala di Epworth per la valutazione della sonnolenza), Hospital Anxiety and Depression Scale, Multidemensional Scale of Perceveid Social Support (Scala Multidimensionale del Sostegno Sociale Percepito).
Criteri di inclusione ed esclusione
In questo studio sono stati inclusi i pazienti:
– con età superiore a 18 anni; che hanno rilasciato il consenso alla partecipazione all’indagine; senza alcun deterioramento cognitivo; in grado di comprendere e parlare la lingua italiana; con diagnosi di scompenso cardiaco da almeno due mesi; pazienti in classe NYHA II (ovvero in una condizione di malattia meno grave e senza sintomi); pazienti non ospedalizzati o non ospitati in RSA.
Non sono stati inclusi i pazienti:
-con età inferiore a 18 anni; con alterazioni dello stato cognitivo; che non hanno rilasciato il consenso alla partecipazione all’indagine; che non parlavano e comprendevano la lingua italiana; pazienti in classe NYHA III e IV; pazienti ospedalizzati o residenti in RSA.
Strumenti.
Per esplorare il la percezione della qualità di vita dei pazienti sono state utilizzate le scale di seguito elencate:
- Six-Item Screener [10, 11]: si tratta di un test di screening che individua l’eventuale presenza di deterioramento cognitivo attraverso domande che richiedono l’uso della memoria e la capacità di orientamento temporale. Il punteggio da 0-3 indica Probabile compromissione mentre un punteggio 4-6 indica Compromissione meno probabile.
- Questionario Socio Demografico: per indagare le caratteristiche socio-anagrafiche (genere, età, classe sociale, titolo di studio, condizione occupazionale, stato civile)
- Epworth Sleepiness Scale [12]: somministrato per quantificare la sonnolenza diurna attraverso domande sulla probabilità del soggetto di addormentarsi in diverse situazioni della vita quotidiana; la scala può rivelare eventuali disturbi del sonno. Interpretazione: un risultato < 12 indica un soggetto con normale sonnolenza diurna; un risultato compreso tra 12 e 14 indica un soggetto con ipersonnolenza diurna mentre un risultato >14 indica un soggetto affetto da un’importante ipersonnolenza diurna.
- Hospital Anxiety and Depression Scale HADS [13]: consente di indagare la sfera psichica relativamente ai due principali disturbi dell’umore: l’ansia e la depressione. L’HADS si avvale di due scale di 7 domande ciascuna, con risposta Likert a 4 punti (0= nessuna, 3= massima gravità). Una scala valuta la componente d’ansia e l’altra la componente di depressione. Per ogni domanda il paziente deve indicare qual è l’opzione che meglio indica il livello attuale del suo stato emotivo; è possibile una sola risposta. I pazienti che ottengono un punteggio da 0 a 7 sono indicati come nella norma (Non Cases), quelli con un punteggio da 7 a 11 sono indicati come pazienti a rischio, che potrebbero trasformarsi in casi psicopatologici (Borderlines), mentre i pazienti con punteggio superiore a 11 vengono indicati come casi conclamati (Cases).
- Multidemensional Scale of Perceveid Social Support [14]: la scala multidimensionale del supporto sociale valuta il supporto sociale percepito, proveniente dalla famiglia, dagli amici e da una persona particolarmente significativa. É composta da 12 item, utilizza un formato di risposta di tipo Likert a sei punti e si compone di tre subscale, ognuna di 4 item, che permettono di rilevare la percezione del sostegno proveniente da tre fonti: famiglia (MSPSS/F), amici (MSPSS/A), altro significativo (MSPSS/O).
Analisi dei dati
I dati raccolti sono stati inseriti, ai fini dell’analisi, nel software di statistica SPSS, successivamente sono state estrapolate delle categorizzazione avendo come riferimento due variabili, scelte sulla base dei riscontri frequenti in letteratura, previste all’interno del questionario socio demografico: la variabile del sesso e dell’età. Per valutare se le due variabili dei pazienti prese in considerazione fossero associate alle caratteristiche della qualità di vita indagate, sono state create tabelle delle tavole di contingenza.
RISULTATI
– Empworth Sleepiness Scale (ESS) e delle relative tavole di contingenza con le variabili/classi “sesso” e “classi di età”. I dati raccolti dalla somministrazione di questa scala hanno consentito di rilevare che il campione non presenta problemi di disturbi del sonno/insonnia. Ad items più critici quali “in automobile, fermo per pochi minuti nel traffico” o “seduto mentre parlo con qualcuno” o “seduto inattivo in un luogo pubblico” la risposta “non mi addormento mai” è risultata la più frequente con una percentuale compresa tra l’80,5% e il 97,6% dei partecipanti. Non sono state dunque riscontrate situazioni potenzialmente pericolose relative alla sfera del sonno [15]. Non sono emerse associazioni con le categorie “sesso” e “classi di età” (under 65 anni ed over 65 anni),
– Hospital Anxiety and Depression Scale e delle relative tavole di contingenza con le variabili “sesso” e “classi di età”. L’analisi dei dati non ha evidenziato nel campione aspetti particolarmente preoccupanti che possano indicare la presenza di disturbi dell’ansia e/o depressione, contrariamente da quanto emerge dalla letteratura [16] . In particolare, la maggiore frequenza di risposte non del tutto “negative” è stata riportata per 2 items indaganti la sfera dell’ansia e per 1 item indagante la sfera della depressione. Per la risposta all’item “mi sono venuti in mente pensieri preoccupanti” è stato osservato che una percentuale minima dei partecipanti si è collocata all’estremo negativo “per la maggior parte del tempo”, tuttavia una percentuale maggiore, è risultata essere in direzione della risposta “a volte ma non spesso”, ammettendo dunque di avere pensieri preoccupanti Grafico 2.

Benché non siano emerse associazioni significative con la variabile sesso, si riscontra una certa disomogeneità tra i maschi e le femmine. Le femmine hanno risposto scegliendo “a volte” con una maggiore frequenza rispetto ai maschi che hanno risposto più frequentemente con “mai”. All’item “sono riuscito ancora a provare piacere per le cose che ho sempre fatto volentieri” la percentuale maggiore di risposte date dai maschi si sono distribuite tra quelle “positive” (“proprio come una volta”, “non proprio come una volta”), mentre le femmine hanno dato in percentuale nettamente maggiore la risposta più “negativa” prevista (“solo in parte”) Grafico 1. Tale risultato mette in evidenza come i maschi riescono ancora a provare piacere per le cose che hanno sempre fatto volentieri proprio come una volta o non proprio come una volta, mentre le femmine decisamente solo in parte.
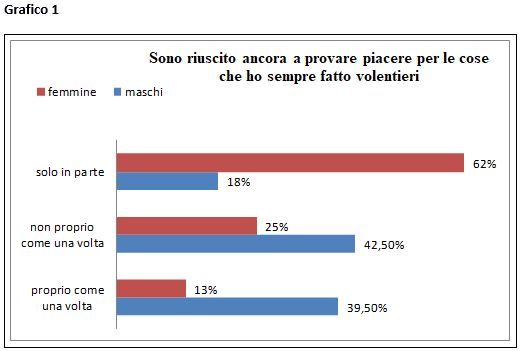
Le influenze sull’umore, in relazione alle risposte date per l’item “mi sono sentito di buon umore” ha evidenziato una percentuale di risposta prevalente nei maschi maggiormente “positiva”, ovvero “per la maggior parte del tempo”, mentre quella data dalle femmine (nettamente più preponderante rispetto ai maschi) è stata di un grado meno positivo, ovvero “a volte”. Pertanto i maschi si sentono di buon umore per la maggior parte del tempo, le femmine solo a volte, infatti il campione femminile ha dato risposte meno ottimistiche/positive rispetto ai maschi. Dall’analisi dei dati ottenuti dall’elaborazione della tavola di contingenza con la variabile “classe di età” non sono emerse differenze significative tra le risposte date dagli under 65 anni e quelle date dagli over 65 anni, ma in ogni caso gli under 65 tendevano a dare risposte più pessimistiche. Nei grafici 6, 7, sono descritte i dati relativi alle risposte disomogenee, divise tra quelle indaganti la depressione (6 risposte disomogenee su 7 items) e quelle indaganti l’ansia (2 su 7). Dati ottenuti dall’indagine del quesito relativo alla depressione.
Dai dati ottenuti con l’elaborazione della contingenza con la variabile “classe di età” è emerso che: a) gli under 65, rispetto agli over, hanno dato risposte meno positive (solo in parte/non proprio come un tempo/un po’ meno); b) le disomogeneità sono quasi tutte collocate nel sottotest indagante la depressione (solo 1 collocata nel sottotest indagante l’ansia), cioè gli under 65 hanno dato risposte meno positive/ottimistiche ai quesiti sulla depressione, leggibile come: l’umore degli under 65 è potenzialmente influenzabile in termini depressivi; c) tra le disomogeneità, le uniche che hanno fatto emergere un punto di vista meno ottimistico/positivo da parte degli over 65 rispetto agli under 65 (e non viceversa come la tendenza principale) sono rilevabili nei due quesiti che indagano un aspetto più “fisico” (“mi sono sentito rallentato/ho perso interesse per il mio aspetto fisico”), interpretabili come: gli over 65 si sentono rallentati e non pensano di prendersi cura dell’aspetto fisico come dovrebbero.
– Risultati della Scala Multidimensionale della Percezione del Supporto Sociale e delle relative tavole di contingenza con le variabili/classi “sesso” e “classi di età”. Ad una prima osservazione è emersa una evidente percezione positiva del supporto sociale da parte dei pazienti. Le uniche risposte con un riscontro percentuale maggiore che possano indurre a pensare che il paziente non abbia questa percezione del tutto positiva sono state quelle relative alla percezione del supporto offerto dagli amici.
Anche in questa scala, analizzando nel particolare i dati ottenuti con l’elaborazione delle tavole di contingenza correlate alla variabile “sesso” ed alla variabile “classe di età” sono emerse delle disomogeneità. Le disomogeneità nelle risposte tra maschi e femmine e quelle tra over 65 anni e under 65 anni sono per lo più similarmente relative agli items indaganti la percezione del supporto offerto dagli amici. Infatti, maschi e femmine e under 65 e over 65 sono decisamente concordi su come viene percepito il supporto offerto dalla famiglia, con una piccola differenza nella percezione di quest’ultimo tipo di supporto tra maschi e femmine: le femmine percepiscono un po’ in meno, rispetto ai maschi, il supporto offerto dalla famiglia in termini di “aiuto nel prendere decisioni”. Tale disomogeneità viene rappresentata di seguito nell’ambito della variabile “sesso” e della variabile “classe di età”. I dati ottenuti dalla contingenza con la variabile sesso sono rappresentativi di come i maschi tendano verso risposte estreme positive/ottimistiche (“fortemente in accordo”) e invece le femmine tendano ad essere meno estreme in queste risposte positive, preferendo risposte quali “molto in accordo/lievemente in accordo” e calandosi, inoltre, più frequentemente in una posizione “neutrale”. Altre due considerazioni evidenti: 1) le femmine rispetto ai maschi percepiscono meno il supporto offerto dagli amici; 2) le risposte omogenee tra maschi e femmine sono tutte “fortemente in accordo”. Infine, le disomogeneità tra maschi e femmine sono riscontrabili: a) nelle risposte date agli items indaganti il supporto offerto dagli amici, con risposte meno positive da parte delle femmine; b) nelle risposte date agli items indaganti il supporto offerto dalla famiglia in termini di “aiuto nel prendere decisioni”, con risposte meno positive da parte delle femmine; c) nelle risposte date agli items indaganti il supporto offerto da una persona in particolare (che non specificano se entro o non la famiglia), con risposte meno positive da parte delle femmine
I dati ottenuti dalla contingenza con la classe di età hanno messo in evidenza che le uniche risposte disomogenee tra under 65 e over 65 sono state quelle relative agli amici, tutte tendenzialmente meno positive da parte degli under 65, interpretabile come gli under 65 non percepiscono il supporto offerto dagli amici, che le risposte omogenee tra under 65 e over 65 sono tutte in termini di “fortemente in accordo”, interpretabile come under 65 e over 65 sono fortemente in accordo nel percepire il supporto offerto dalla famiglia Grafico 3.
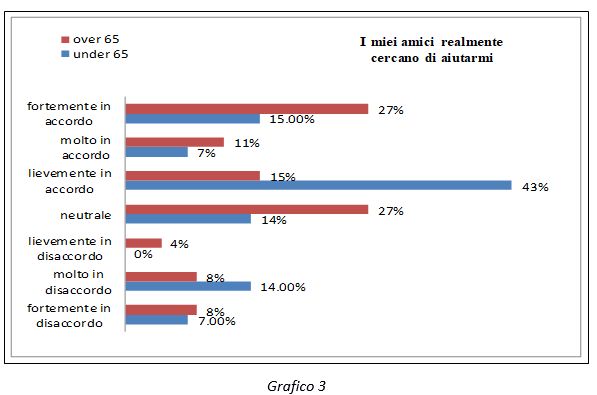
DISCUSSIONE
L’indagine condotta per esplorare il vissuto dei pazienti con S.C., non ha fatto emergere sostanziali problemi in merito agli aspetti indagati quali: sonno, percezione del supporto sociale, ansia/depressione, i partecipanti alla indagine non hanno manifestato effetti “barriera” correlati alla patologia tali da compromettano il self care. Pertanto si ritiene auspicabile che questo stesso campione sia indagato nell’ambito del self care messo in atto da ciascun partecipante, i cui risultati, qualora fossero coerenti con questa indagine, permetterebbero di rafforzare l’affermazione sopra esposta. Entrando nello specifico dell’indagine, le considerazioni rilevanti sono state, piuttosto, in merito alle differenze tra le categorie del campione sulle quali si è deciso di indagare: maschi/femmine e over 65/under 65, diversamente dagli outcomes correlati ai sintomi clinici (17). Le differenze che sono emerse nelle risposte date alle scale indaganti l’ansia/depressione e la percezione del supporto sociale, ma non a quelle date alla scala indagante i disturbi del sonno. Gli uomini hanno mostrato una sicurezza tale da averli portati a prendere posizioni estreme nel senso “positivo”, in particolare nella scala multidimensionale sulla percezione del supporto sociale: si sono sentiti quasi sempre “fortemente in accordo” nell’affermare la presenza di una rete di supporto da parte della famiglia e degli amici. Le donne, invece, hanno difficilmente preso tali posizioni estreme, dando risposte sempre meno positive rispetto a quelle dagli uomini, in particolare alla scala indagante l’ansia/depressione, non rivelando evidenti disturbi dell’umore, ma comunque una certa labilità. Incertezza che si mostra anche sulla percezione del supporto sociale: le donne, al contrario degli uomini, non percepiscono il supporto degli amici tanto quanto gli uomini, avvertendo invece quello della famiglia; l’aspetto particolare in merito a quest’ultimo tipo di supporto è che non lo sentono “fortemente” solo relativamente alla possibilità di appoggiarsi alla famiglia nel prendere decisioni, la cosa è leggibile come: le donne sentono la presenza della famiglia, ma o sentono di essere più indipendenti o avvertono una sensazione di solitudine. È verosimile quindi affermare che le donne hanno manifestato una certa fragilità in termini di “performance emotiva”, che sarebbe auspicabile indagare per poter comprendere da dove nasce tale fragilità e poter individuare gli strumenti più utili a “diagnosticarla” in una ipotetica dimissione, al fine di individuarne i fattori predittivi e intervenire precocemente con un supporto psicologico. L’altra considerazione rilevante riguarda la correlazione tra la diversità tra l’andamento di risposte date dagli under 65 e di quella date dagli over 65: la tendenza principale, è stata che gli over 65, che potremmo definire categoria fragile/più debole, in quanto appartenente alla classe anziana, si sono rivelati essere più sicuri di sé e più positivi rispetto agli under 65: hanno dimostrato di guardare con ottimismo al futuro e di non aver risentito di cambiamenti nell’umore dovuti alla patologia, se non unicamente un rallentamento fisico. Gli under 65, invece, hanno dimostrato subire maggiormente la patologia, con ripercussioni sull’umore; ripercussioni che però non sono assolutamente collocabili a livelli preoccupanti.
CONCLUSIONI
Si può affermare che lo scompenso cardiaco ha effettivamente delle influenze sul vissuto del paziente, affermazione supportata dai numerosi studi nazionali e internazionali [10]; tali ricadute, però, non sembrano dipendere tanto dal grado di gravità della patologia, quanto da fattori del tutto personali inerenti alla categoria di appartenenza del paziente (maschio/femmina, anziano/non anziano) e inerenti al suo personale vissuto e alle sue precedenti esperienze. Alla luce delle considerazioni sopra descritte, frutto dell’analisi dei dati, sarebbe interessante esplorare gli aspetti emotivi che hanno determinato una differenza nel vissuto, a fronte della patologia, tra le donne e gli uomini, al fine di orientare interventi infermieristici mirati. È auspicabile lo sviluppo di interventi assistenziali che, attraverso strumenti specifici, indaghino ed individuino precocemente quelle che possono essere le vulnerabilità emotive che, come è emerso da questo studio, rendono le donne potenzialmente più fragili rispetto agli uomini. Un’assistenza infermieristica in grado di farsi carico, supportare e indirizzare le donne verso un corretto stile di vita, che non guardi solo al mantenimento delle condizioni fisiche, ma sia volta a garantire una buona qualità di vita alla luce delle evidenze sull’accertata relazione di interdipendenza tra la qualità della vita e l’andamento della patologia, relazione che vede la malattia influenzare e allo stesso tempo essere influenzata dal vissuto del paziente.
BIBLIOGRAFIA
- Nieminen M, Brutsaert D, Dickstein K, Drexler H, Follath F, Harjola V, et al. EuroHeart Survey Investigators; Heart Failure Association, European Society of Cardiology. EuroHeart Failure Survey II (EHFS II): a survey on hospitalized acute heart failure patients: description of population. Eur Heart J. 2006;27(22):2725-36.
- Tavazzi L, Senni M, Metra M, Gorini M, Cacciatore G, Chinaglia A, et al. Multicenter prospective observational study on acute and chronic heart failure: one-year follow-up results of IN-HF (Italian Network on Heart Failure) outcome registry. Circulation: Heart Failure. 2013;6(3):473-81.
- Maggioni A, Spandonaro F. Lo scompenso cardiaco acuto in Italia. G Ital Cardiol. 2014;15(2):3-4.
- Oliva F, Ammirati E, Campana C, Carubelli V, Cirò A, Di Tano G, et al. La frequenza cardiaca e la prognosi nello scompenso cardiaco acuto e cronico. Giornale Italiano di Cardiologia. 2016;17(3):3S-16.
- Piepoli MF, Hoes AW, Agewall S, Albus C, Brotons C, Catapano AL, et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts) Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). European heart journal. 2016;37(29):2315-81.
- Riegel B, Dickson VV, Faulkner KM. The situation-specific theory of heart failure self-care: revised and updated. Journal of Cardiovascular Nursing. 2016;31(3):226-35.
- Riegel B, Lee CS, Dickson VV, Carlson B. An update on the self-care of heart failure index. The Journal of cardiovascular nursing. 2009;24(6):485.
- scientifiche a cura di Gianna I, Fabbri MG, Maggioni AP. Scompenso cardiaco: pazienti critici. G Ital Cardiol. 2007;8(9):568-73.
- Juenger J, Schellberg D, Kraemer S, Haunstetter A, Zugck C, Herzog W, et al. Health related quality of life in patients with congestive heart failure: comparison with other chronic diseases and relation to functional variables. Heart. 2002;87(3):235-41.
- Brooke P, Bullock R. Validation of a 6 item cognitive impairment test with a view to primary care usage. International journal of geriatric psychiatry. 1999;14(11):936-40.
- Callahan CM, Unverzagt FW, Hui SL, Perkins AJ, Hendrie HC. Six-item screener to identify cognitive impairment among potential subjects for clinical research. Medical care. 2002:771-81.
- Johns MW. A new method for measuring daytime sleepiness: the Epworth sleepiness scale. Sleep. 1991;14(6):540-5.
- Zigmond AS, Snaith RP. The hospital anxiety and depression scale. Acta psychiatrica Scandinavica. 1983;67(6):361-70.
- Dahlem NW, Zimet GD, Walker RR. The multidimensional scale of perceived social support: a confirmation study. Journal of clinical psychology. 1991;47(6):756-61.
- Ferrier K, Campbell A, Yee B, Richards M, O’Meeghan T, Weatherall M, et al. Sleep-disordered breathing occurs frequently in stable outpatients with congestive heart failure. Chest. 2005;128(4):2116-22.
- Katon W, Lin EH, Kroenke K. The association of depression and anxiety with medical symptom burden in patients with chronic medical illness. General hospital psychiatry. 2007;29(2):147-55.
- Misuraca G, Di Tano G, Camerini A, Cloro C, Gorini M. I dati del registro IN-HF Outcome. G Ital Cardiol. 2012;13(5 Suppl 1):23S-30S.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
La qualità del sonno in terapia intensiva: Indagine trasversale sulla percezione dei pazienti e degli infermieri
Gianmarco Trincone1, Assunta Guillari2, Marco Perrone3, Carmela Serio4, Karolina Capasso5, Aniello Lanzuise6
- Infermiere, U.O. di Pronto Soccorso, Pineta Grande Hospital, Castel Volturno, Caserta.
- Infermiere Coordinatore, Dipartimento di Sanità Pubblica e Farmacoutilizzazione, A.O.U. “Federico II”, Napoli.
- Infermiere Coordinatore, Dipartimento di Cardiologia, Cardiochirurgia ed Emergenze Cardiovascolari, A.O.U. “Federico II”, Napoli.
- Ostetrica, Libero professionista
- Infermiera, Arcispedale S. Maria Nuova, Reggio Emilia
- Infermiere Dirigente, P.O. “S. Maria della Pietà” – Camilliani, Casoria, Napoli
DOI: 10.32549/OPI-NSC-20
Cita questo articolo
ABSTRACT
Introduzione. Il sonno è uno stato fisiologico periodicamente necessario, fondamentale per la salute, per la conservazione dell’omeostasi e dell’equilibrio di sistemi e apparati del corpo umano. Infatti ad un periodo di sonno insufficiente sono associate una serie di importanti alterazioni fisiologiche. Le interruzioni e la deprivazione del sonno, sono comunemente sperimentate dai pazienti in Unità di Terapia Intensiva (UTI), ecco perché l’ambiente di Terapia Intensiva viene considerato come disturbante del sonno.
Obiettivo. Indagare sulla qualità del sonno dei pazienti durante la degenza, la percezione degli infermieri ed i fattori di disturbo al corretto sonno. Individuare la frequenza e tipologia degli interventi infermieristici erogati durante il turno notturno.
Metodo. Studio trasversale condotto dal mese di giugno al mese di agosto 2016 su un campione 27 pazienti e 15 infermieri di due Unità di Terapia Intensiva (un P.O. della provincia di Caserta e un P.O. della provincia di Napoli). La qualità del sonno percepita dai pazienti è stata rilevata attraverso la somministrazione del Richards-Campbell Sleep Questionnaire. I fattori disturbanti e le percezioni degli infermieri sono stati rilevati attraverso un questionario ad hoc. Infine, sono stati individuati modalità, frequenza e tipologia degli interventi infermieristici erogati durante il turno notturno.
Risultati. Dall’analisi dei risultati è emerso che la qualità complessiva del sonno percepita dai pazienti è risultata essere “mediocre” mentre negli infermieri la percezione della qualità del sonno dei propri assistiti è risultata sovrastimata. È emerso che le attività assistenziali, i rumori e le luci rappresentano i maggiori fattori che influenzano il sonno dei pazienti. Inoltre l’assistenza erogata risulta essere costante in tutte le fasce orarie, pertanto non sono favoriti periodi di sonno continuativi.
Conclusioni. I risultati della nostra indagine confermano che i pazienti in Terapia Intensiva presentano un modello di sonno-riposo alterato. Individuare strategie atte al suo miglioramento rappresenta l’obiettivo da perseguire nell’assistenza infermieristica al paziente critico.
Keywords: qualità del sonno dei pazienti, Unità di Terapia Intensiva, disturbo del modello di sonno, Richards Campbell Sleep Questionnaire, interventi infermieristici nel turno notturno.
Sleep quality in intensive care: patients and nurses perception by cross-sectional survey
ABSTRACT
Introduction. Sleep is a periodically necessary physiological state that is fundamental for health, for maintaining homeostasis and balance of systems and organs of the human body. In fact, a series of important physiological changes are associated with insufficient period of sleep. Patients, in Intensive Care Units (ICU), commonly experience sleep disruptions and deprivation, which is why the ICU environment is considered a disturber of sleep.
Objectives. To investigate the quality of patients’ sleep during ICU stay, the perception of nurses and the disturbing factors, and to identify the frequency and type of nursing interventions provided during the night shift.
Methods. A transversal study conducted from June to August 2016 on a sample of 27 patients and 15 nurses in two Intensive Care Units in the provinces of Caserta and Naples, Italy. The quality of sleep perceived by the patients was assessed through the administration of the Richards-Campbell Sleep Questionnaire. The disturbing factors and the perceptions of the nurses were assessed through a questionnaire structured by the research group. Finally, the methods, frequency and type of nursing interventions provided during the night shift were identified.
Results. The overall quality of sleep perceived by patients was “mediocre”, while nurses’ perception of the sleep quality of their patients was overestimated. It was found that the nursing care activities, noises and lights are the major factors that influence patients’ sleep. In addition, the assistance provided is constant throughout the night, and therefore not favoring continuous sleep periods.
Conclusions. The results of our survey confirm that patients in intensive care have an altered sleep-rest pattern. Identifying strategies aimed at improving sleep quality is an important goal in the care of critically ill patients.
Keywords: sleep quality of patients, Intensive Care Unit, sleep pattern disturbance, Richards Campbell Sleep Questionnaire, nursing interventions during night shift
BACKGROUND
Il sonno è uno stato fisiologico periodicamente necessario, caratterizzato da una ridotta reattività cognitiva e sensoriale agli stimoli ambientali che, dal punto di vista fisiologico, è fondamentale per il benessere, la conservazione dell’omeostasi e dell’equilibrio dei diversi sistemi e apparati del soggetto [1]. Il sonno è caratterizzato da un’attività ciclica fisiologica del cervello, accompagnata da manifestazioni comportamentali [2, 3]. Le fasi del sonno compongono un “ciclo del sonno” che dura in media tra 90 e 110 minuti e si ripete da quattro a sei volte durante la notte. La funzione riparatrice del sonno non si basa solo sul suo tempo ideale, ma anche sulla sua normale distribuzione attraverso tutte le fasi [3]. Il paziente critico, a causa di una condizione patologica di instabilità, vulnerabilità e complessità, sperimenta un’alterazione del normale ciclo del sonno con conseguenze varie ed importanti sulla salute psicofisica, nonché sul prolungamento del periodo di degenza. L’eziologia di tali alterazioni è multifattoriale ed è riconducibile alle condizioni patologiche che ne hanno determinato il ricovero e a molteplici fattori ambientali che caratterizzano il setting di Terapia Intensiva (UTI), dove l’assistenza infermieristica richiede l’utilizzo di metodiche invasive e dove è necessario agire con tempestività e rapidità in qualsiasi ora del giorno e della notte [4]. Il sonno dei pazienti in UTI dovrebbe essere misurato in termini di qualità e quantità. La letteratura ha documentato che la quantità di tempo di sonno nell’unità di terapia intensiva è approssimativamente normale, mentre la qualità del sonno è solitamente anormale. Elliott et al. hanno condotto uno studio osservazionale per misurare la quantità e la qualità del sonno di 75 pazienti in una UTI australiana utilizzando la polisonnografia ed il Richards-Campbell Questionnaire-RCSQ [5]. I risultati hanno indicato che il tempo di sonno totale medio era di 5 ore, ma il tempo di sonno medio senza interruzione era di circa 3 minuti. Inoltre, è stata osservata una progressione anomala da uno stadio di sonno ad un altro (dallo stadio 1 allo stadio REM). La privazione del sonno nelle UTI può influenzare negativamente i principali organi dei pazienti, i meccanismi di difesa immunitaria, la regolazione ormonale e lo stato mentale[6]. I disturbi del sonno sono uno dei numerosi fattori che possono contribuire alla comparsa del delirio nei pazienti in UTI. Tuttavia, la relazione tra disturbo del sonno e delirio non è stata ben indagata [2, 7-10]. Entrambi condividono un numero di manifestazioni simili che riflettono una compromissione cognitiva funzionale che comprende disturbi nella memoria e linguaggio con segni di allucinazioni e delusioni. La privazione del sonno è stata anche collegata a un aumento dell’incidenza di cadute, all’uso di restrizioni e delirio, che può comportare un aumento della degenza ospedaliera, con conseguente aumento di fattori come la morbilità, la mortalità, dell’assistenza sanitaria e dei costi [11, 12]. In conclusione, i risultati degli studi precedenti hanno indicato che il sonno dei pazienti in UTI è leggero e frammentato. Oltre il 50% dei pazienti ricoverati nelle UTI presenta disturbi del sonno [2]. La severità della malattia dei pazienti potrebbe essere influenzata negativamente dalla frammentazione del sonno [13]. Ad esempio, la mancanza di un sonno adeguato potrebbe esporre i pazienti critici a maggior rischio di infezione, complicanze e mortalità ed, inoltre, determinare un prolungamento della degenza ospedaliera(14). In un contesto caratterizzato da un monitoraggio critico del paziente, dove l’assistenza infermieristica richiede l’utilizzo di metodiche invasive e dove è necessario agire con tempestività e rapidità in qualsiasi ora del giorno e della notte, si tende spesso a perdere di vista ed a sottovalutare i bisogni primari, come il bisogno di sonno-riposo, fondamentale nell’ambito dell’assistenza generale e critica del paziente. Pertanto, il disturbo del modello di sonno e riposo è un problema infermieristico che implica la necessità di stabilire un piano di assistenza personalizzato, finalizzato alla promozione e soddisfacimento del bisogno di sonno attraverso una valutazione sistematica della qualità.
OBIETTIVI
- Indagare la qualità del sonno del paziente in Terapia Intensiva nel corso della degenza
- Rilevare la percezione degli infermieri circa la qualità del sonno dei pazienti
- Individuare i fattori di disturbo
- Individuare la frequenza e tipologia degli interventi infermieristici erogati duranti il turno notturno.
MATERIALI E METODI
Disegno dello studio. É’ stato eseguito uno studio trasversale su un campione di 27 consecutivi pazienti ricoverati presso due Unità di Terapia Intensiva, rispettivamente di un P.O. della provincia di Napoli ed un P.O. della provincia di Caserta, dal mese di giugno ad agosto 2016. È stata acquisita l’autorizzazione alla conduzione dello studio dalla Direzione Sanitaria dei due P.O. É stata inviata una lettera di autorizzazione che illustrava gli obiettivi dell’indagine e lo strumento per la raccolta delle informazioni. É stato acquisito da tutti i partecipanti ed i familiari il consenso alla conduzione dell’indagine, garantendo il pieno rispetto della privacy, lo studio rispetta la dichiarazione di Helsinki.
Criteri di inclusione ed esclusione
In questo studio sono stati inclusi i pazienti:
-maggiorenni, che avevano trascorso un periodo ≥ 1 notti nell’Unità di Terapia Intensiva, che manifestavano uno stato di lucidità mentale, orientati nel tempo, nel luogo e nello spazio ricoverati.
-soggetti che ben comprendevano e parlavano la lingua italiana.
Non sono stati inclusi i pazienti:
-con età inferiore a 18 anni, con alterazioni dello stato cognitivo, con trauma cranico, ferita alla testa, convulsioni, disturbi neurologici, problemi di ipoacusia, alcolismo, uso corrente di un sedativo o narcotico, pazienti che fanno regolare uso di farmaci per favorire il sonno.
Inoltre sono stati arruolati 15 infermieri di Terapia Intensiva che avevano mostrato un positivo interesse verso questo studio, avevano firmato il consenso informato ed erano in servizio presso le due Unità di Terapia Intensiva coinvolte in questo studio.
Strumenti. Lo strumento utilizzato per valutare la percezione del paziente rispetto la qualità del sonno è stato il Richards-Campbell Sleep Questionnaire [15, 16], un questionario costituito da cinque items utilizzato per valutare profondità percepita, latenza, numero di risvegli, efficienza e qualità del sonno. Ogni risposta è registrata su una scala visuo-analogica da 0 mm a 100 mm, con punteggi più alti che rappresentano un sonno migliore. Al fine di esemplificare i valori, questi ultimi sono stati categorizzati in: valori da 0 a 33 mm rappresentavano un sonno scarso, da 33 a 66 mm un sonno mediocre e > 66 mm un sonno ottimale [17]. Nei pazienti, i fattori che ne hanno condizionato la qualità, sono stati valutati attraverso la somministrazione di questionario ad hoc strutturato a risposta multipla che ha indagato in che modo gli interventi assistenziali, i fattori ambientali e i fattori patologici hanno influito sul sonno. Per ogni tipologia di fattore sono state strutturate delle frasi in cui il partecipante poteva o meno riconoscersi contrassegnandole in caso di risposta affermativa. Per valutare invece le percezioni del personale infermieristico, è stato redatto un questionario ad hoc con lo scopo di valutare la percezione della qualità del sonno del paziente ed il grado di influenza di fattori patologici/ambientali. La misurazione è stata effettuata utilizzando la scala di Likert a 10 punti [18] per ogni singolo item indagato. Infine, è stata sviluppata una griglia con la lista delle attività al fine di registrare gli interventi assistenziali che prevedevano un’interazione con il personale infermieristico tra le ore 20:00 e le 7:00. I dati raccolti incluso data di rilevazione, i posti letto occupati delle rispettive sale, il numero e la diagnosi di ingresso dei pazienti presenti durante quel turno, l’elenco delle prestazioni infermieristiche e i relativi orari dell’erogazione delle prestazioni.
Tutti gli strumenti sono stati testati su 4 pazienti e 2 infermieri non arruolati nello studio, ciò per far prendere la giusta dimestichezza con gli strumenti di indagine da parte dei ricercatori.
Raccolta dei dati. La raccolta dei dati è stata effettuata ogni mattina (tra le 7 e le 11 del mattino) per un periodo di 3 mesi. Per 12 pazienti, la prima notte analizzata è stata quella seguente l’operazione, per i restanti 15, poiché la prima notte necessitavano di un supporto ventilatorio o farmacologico, la raccolta dei dati è stata effettuata la notte prima della dimissione, previa estubazione endotracheale. Ad ogni partecipante sono state illustrate le modalità di compilazione al fine di valutare le capacità di comprensione. Le risposte sono state fornite apponendo una crocetta lungo la scala visuo-analogica. Al personale infermieristico, al fine evitare bias, sono state illustrate né le modalità di compilazione del questionario né i pazienti selezionati per lo studio. La raccolta delle attività infermieristiche notturne si è svolta nell’arco di 11 turni grazie alla collaborazione del personale infermieristico delle rispettive UTI. Ogni interazione col paziente è stata riportata su di una tabella specifica, in cui veniva indicata la tipologia di attività e l’orario in cui veniva effettuata la prestazione/intervento.
Analisi dei dati. L’analisi statistica dei dati è stata eseguita mediante il software statistico Stata 10.0. I dati sono presentati come numeri e percentuali per variabili categoriali e come media ± deviazione standard nel caso di variabili continue.
RISULTATI
In Tabella 1 sono sintetizzate le caratteristiche generali del nostro campione di pazienti. Dalla tabella risulta che l’età media dei pazienti. L’età media dei pazienti è risultata essere di circa 59,6 (range 41-74); il 51.9% è rappresentato da soggetti di sesso maschile, il restante (48.1%) di sesso femminile. La durata della degenza media è stata di 2.4 giorni, con una prevalenza (37%) di soggetti sottoposti ad interventi di cardiochirurgia.

Nella Tabella 2 invece sono indicati i risultati del questionario somministrato ai pazienti in merito alla qualità del sonno percepita. Dall’analisi dei risultati è emerso che lo score del RCSQ sulla qualità complessiva del sonno percepita dai pazienti è “mediocre” (50.2 mm). In particolare su 27 partecipanti che hanno compilato il RCSQ, è stato escluso un soggetto perché non valutabile (avendo riferito di non aver dormito tutta la notte). Per quattro pazienti su 26 (15.4%) il risultato tra 0 e 33 mm, ha indicato un sonno scadente; per 18 pazienti (69.2%) il risultato da 33 a 66 mm, ha indicato un sonno mediocre mentre 4 pazienti (15.4%) il risultato > 66 mm, ha indicato un livello di sonno ottimale.

In Tabella 3 invece, sono stati descritti i risultati delle percezioni circa alcuni fattori considerati negativi rispetto alla qualità del sonno. Da questa indagine si è osservato che i fattori più frequenti sono stati: le attività assistenziali (70.4%), rumori nelle sue forme differenti (59.3%), le luci (51.9%) e l’ansia e lo stress (70.4%) derivati dall’ospedalizzazione e dalla condizione clinica in cui versano.

In Tabella 4, sono state descritte le percezioni del personale infermieristico rispetto la qualità del sonno dei pazienti attraverso la somministrazione di un questionario. Utilizzando la scala di Likert, il giudizio degli infermieri in merito alla qualità del sonno dei pazienti è stata in media di 6.5 in un range da 1 a 10. In particolare, il 26.7% riporta un valore > 8, ovvero una qualità ottimale qualità del sonno; il 66.7% riporta un valore compreso tra 5 e 7, cioè una qualità discreta qualità del sonno e il 6.7% ha indicato un valore < 4, cioè una qualità scarsa del sonno.

Nel Grafico 1 vengono descritte le patologie d’ingresso del campione coinvolto. La maggior parte dei pazienti trasferiti in terapia intensiva erano stati sottoposti a interventi di chirurgia toracica (25%), cardiochirurgia (21%), chirurgia addominale (15%), chirurgia urologica (3%) e neurochirurgia (3%), mentre altri mostravano patologie quali insufficienza respiratoria acuta (12%), edema polmonare acuto (9%) e emorragia subaracnoidea (6%).

Nei Grafici 2 e 3, sono descritte le Attività assistenziali degli infermieri, valutate durante 11 turni notturni complessivi.
Nel Grafico 2, sono state descritte le fasce orarie in cui sono stati effettuati la maggior parte degli interventi infermieristici. Le fasce orarie più frequenti sono state quelle dalle ore 20:00 alle ore 20:59 (n=168), dalle ore 22:00 alle ore 22:59 (n=81), dalle 06:00 alle 06:59 (n=84), mentre quelle frequenze minori di interventi infermieristici sono state registrate nelle fasce orarie dalle ore 01:00 alle ore 01:59 e dalle ore 03:00 alle ore 03:59.

Nel Grafico 3 viene riportata la distribuzione delle tipologie e la frequenza degli interventi infermieristici durante la notte.

DISCUSSIONE
I risultati emersi dalla somministrazione del RCSQ, mostrano che i pazienti di Terapia Intensiva hanno presentato un modello di sonno-riposo caratterizzato da un sonno leggero e frequentemente interrotto, spesso accompagnato da difficoltà nel riprenderlo una volta svegli, in accordo con i dati della letteratura [2, 4, 19, 20]. Dall’analisi dei fattori disturbanti risulta che l’ambiente della Terapia Intensiva non è un ambiente favorevole per il sonno dei pazienti, evidenziando quanto determinati fattori quali luci, rumori e attività assistenziali erogate durante la notte incidano sulla qualità del sonno nella maggior parte dei partecipanti [21]. In accordo con altri studi condotti, le attività di assistenza infermieristica sono riportati come il secondo fattore che contribuisce maggiormente ai disturbi del sonno e alla scarsa qualità del sonno nei pazienti ricoverati in terapia intensiva [3]. Nello studio di Ritmala-Castren et al. [22], i risultati hanno indicato che le attività assistenziali infermieristiche su un campione di 19 pazienti erano n=144. Questo numero è stato ridotto a n=120 volte le attività di cura dopo aver utilizzato un clustering delle stesse attività. Anche nel nostro studio, analizzando l’andamento temporale degli interventi infermieristici durante la notte in UTI, risultano essere costanti in tutte le fasce orarie, senza consentire in tal modo un sonno ininterrotto di almeno 60-90 minuti, con un andamento medio di 48 attività/azioni, nella fascia oraria che va dalle ore 00:00 alle ore 06:00 del mattino. Di contro, dall’analisi dei risultati emersi nella valutazione della percezione che il personale infermieristico, è possibile affermare che questi tendono a sovrastimare leggermente la qualità del sonno dei pazienti.
Conclusioni. É evidente che molteplici fattori influenzano negativamente il sonno. Alcuni di questi fattori riguardano le condizioni cliniche del paziente, tuttavia, ci sono altri fattori sui quali gli infermieri possono intervenire per migliorare la qualità del sonno dei pazienti. L’infermiere deve considerare la valutazione del sonno auto-riferito come un’attività necessaria per identificare i bisogni dei pazienti e intervenire al fine di promuovere un riposo efficace (23). Pertanto, data la facilità di applicazione e considerata la possibilità di rispondere sia in forma scritta che verbale ai quesiti espressi su scala VAS in soggetti incapaci o con difficoltà nell’esprimere le proprie sensazioni, il RCSQ risulta essere uno strumento particolarmente adatto in un contesto critico nonostante il suo utilizzo sia limitato a pazienti lucidi e orientati nel tempo e nello spazio. La sua facilità di utilizzo, calcolo del punteggio, ridotto impiego di tempo sia per il paziente che per l’infermiere lo rendono un’opzione molto valida per la valutazione del sonno nei setting critici. Infine, l’individuazione strategie finalizzate alla riduzione degli stimoli ambientali e il raggruppamento delle attività infermieristiche erogate durante la notte al fine di garantire periodi minimi di 90 minuti di sonno ininterrotto, rappresentano un obiettivo fondamentale da perseguire nell’assistenza infermieristica per migliorare la degenza in reparto e facilitare una precoce dimissione [8].
Implicazioni per la pratica.
Gli studi pubblicati sino ad ora hanno anche mostrato come vi siano diversi modelli attuabili dal personale infermieristico di area critica al fine di ridurre l’incidenza di disturbi del sonno e migliorare la qualità del riposo [21, 24, 25]. L’implementazione di semplici interventi sull’ambiente possono essere utilizzati in qualsiasi realtà ospedaliera e dovrebbero essere applicati al fine di creare un ambiente terapeutico [26]. Lo sviluppo di strategie, come garantire 1,5-2 ore di sonno ininterrotto durante la notte pianificando le attività assistenziali al fine di raggrupparne il maggior numero possibile in specifici orari, allo scopo di ridurre al minimo le interazioni col paziente durante le ore notturne (22), risultano essere fondamentali per favorire il mantenimento, la qualità del sonno e ridurre gli outocomes negativi associati ad una deprivazione. Queste attività richiedono l’autodeterminazione e l’impegno di tutti i professionisti sanitari e, come evidenziato, possono apportare grandi benefici per il sonno e il recupero dei pazienti in Terapia Intensiva.
BIBLIOGRAFIA
- Carskadon MA, Dement WC. Normal human sleep: an overview. Principles and practice of sleep medicine. 2005;4:13-23.
- Bani Younis M, Hayajneh FA. Quality of Sleep Among Intensive Care Unit Patients: A Literature Review. Critical care nursing quarterly. 2018;41(2):170-7.
- Hamze FL, de Souza CC, Chianca TC. The influence of care interventions on the continuity of sleep of intensive care unit patients. Revista latino-americana de enfermagem. 2015;23(5):789-96.
- Stewart JA, Green C, Stewart J, Tiruvoipati R. Factors influencing quality of sleep among non-mechanically ventilated patients in the Intensive Care Unit. Australian Critical Care. 2017;30(2):85-90.
- Elliott R, McKinley S, Cistulli P, Fien M. Characterisation of sleep in intensive care using 24-hour polysomnography: an observational study. Critical care (London, England). 2013;17(2):R46.
- Friese RS. Sleep and recovery from critical illness and injury: a review of theory, current practice, and future directions. Critical care medicine. 2008;36(3):697-705.
- Burkhalter H, Sereika SM, Engberg S, Wirz-Justice A, Steiger J, De Geest S. Validity of 2 sleep quality items to be used in a large cohort study of kidney transplant recipients. Progress in transplantation. 2011;21(1):27-35.
- Patel J, Baldwin J, Bunting P, Laha S. The effect of a multicomponent multidisciplinary bundle of interventions on sleep and delirium in medical and surgical intensive care patients. Anaesthesia. 2014;69(6):540-9.
- Bihari S, Doug McEvoy R, Matheson E, Kim S, Woodman RJ, Bersten AD. Factors affecting sleep quality of patients in intensive care unit. Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine. 2012;8(3):301-7.
- Simeone S, Pucciarelli G, Perrone M, Teresa R, Gargiulo G, Guillari A, et al. Delirium in ICU patients following cardiac surgery: An observational study. Journal of clinical nursing. 2018;27(9-10):1994-2002.
- Mazer SE. Increase patient safety by creating a quieter hospital environment. Biomedical instrumentation & technology. 2006;40(2):145-6.
- Desai S, Chau T, George L. Intensive care unit delirium. Critical care nursing quarterly. 2013;36(4):370-89.
- Weinhouse GL, Schwab RJ. Sleep in the critically ill patient. Sleep. 2006;29(5):707-16.
- Li SY, Wang TJ, Vivienne Wu SF, Liang SY, Tung HH. Efficacy of controlling night-time noise and activities to improve patients’ sleep quality in a surgical intensive care unit. Journal of clinical nursing. 2011;20(3-4):396-407.
- Richards K. Techniques for measurement of sleep in critical care. Focus on critical care. 1987;14(4):34-40.
- Richards KC, O’Sullivan PS, Phillips RL. Measurement of sleep in critically ill patients. Journal of nursing measurement. 2000;8(2):131-44.
- Ritmala-Castren M, Axelin A, Kiljunen K, Sainio C, Leino-Kilpi H. Sleep in the intensive care unit – nurses’ documentation and patients’ perspectives. Nursing in critical care. 2017;22(4):238-46.
- Likert R. A technique for the measurement of attitudes. Archives of psychology. 1932.
- Bihari S, McEvoy RD, Matheson E, Kim S, Woodman RJ, Bersten AD. Factors affecting sleep quality of patients in intensive care unit. Journal of Clinical Sleep Medicine. 2012;8(03):301-7.
- Freedman NS, Kotzer N, Schwab RJ. Patient perception of sleep quality and etiology of sleep disruption in the intensive care unit. American journal of respiratory and critical care medicine. 1999;159(4):1155-62.
- Mabasa VH, Suchorowski K, Thomas C, Su G. A standardized structured approach to improving sleep quality in the intensive care unit: SLEEP-MAD. Canadian Journal of Critical Care Nursing. 2018;29(2).
- Ritmala-Castren M, Virtanen I, Leivo S, Kaukonen KM, Leino-Kilpi H. Sleep and nursing care activities in an intensive care unit. Nursing & health sciences. 2015;17(3):354-61.
- Kamdar BB, Shah PA, King LM, Kho ME, Zhou X, Colantuoni E, et al. Patient-nurse interrater reliability and agreement of the Richards-Campbell sleep questionnaire. American journal of critical care : an official publication, American Association of Critical-Care Nurses. 2012;21(4):261-9.
- Aitken LM, Elliott R, Mitchell M, Davis C, Macfarlane B, Ullman A, et al. Sleep assessment by patients and nurses in the intensive care: An exploratory descriptive study. Australian Critical Care. 2017;30(2):59-66.
- Diaz-Alonso J, Smith-Plaza AM, Suarez-Mier B, Lana A. Impact of a Nurse Intervention to Improve Sleep Quality in Intensive Care Units: Results From a Randomized Controlled Trial. Dimensions of critical care nursing : DCCN. 2018;37(6):310-7.
- Olson DM, Borel CO, Laskowitz DT, Moore DT, McConnell ES. Quiet time: a nursing intervention to promote sleep in neurocritical care units. American journal of critical care : an official publication, American Association of Critical-Care Nurses. 2001;10(2):74-8.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Il “Diario di bordo condiviso” come cura di sé nel vissuto di malattia oncologica delle persone assistite e percepito dell’utilità da parte degli operatori
Lorenza Garrino1, Irene Motta2, Cristina Mentone3, Inga Ventimiglia4, Valerio Dimonte5
1. MNS, Ricercatore e Professore Aggregato in Scienze Infermieristiche, Dipartimento di Scienze della Sanità Pubbliche e Pediatriche, Università degli Studi di Torino
2. MSN Student, Infermiera, Presidio Ospedaliero San Giovanni Bosco, Torino
3. Head Nurse, Azienda Ospedaliera Ordine Mauriziano, Torino
4. Nurse, Azienda Ospedaliera Ordine Mauriziano, Torino
5. MSN, Professore Associato in Scienze Infermieristiche, Dipartimento di Scienze della Sanità Pubbliche e Pediatriche, Università degli Studi di Torino
Doi: 10.32549/OPI-NSC-19
Cita questo articolo
RIASSUNTO
Introduzione La diagnosi di malattia onco-ematologica risulta traumatica e di difficile elaborazione per le conseguenze drammatiche sulla vita della persona. L'approccio narrativo viene utilizzato in ambito clinico per sostenere i pazienti, facilitando espressione di sentimenti e condivisione. Obiettivo dello studio è analizzare le esperienze di pazienti e operatori in seguito all'introduzione dei diari di bordo condivisi all'interno di una Struttura Complessa a Direzione Universitaria di Ematologia, indagandone l'utilità.
Materiali e Metodi Il disegno di ricerca è di tipo qualitativo, con approccio "ricerca-azione". E' stato progettato lo strumento dei Diari di bordo condivisi. E' stata svolta una indagine realizzata attraverso interviste e focus group.
Risultati Le sei persone assistite intervistate sottolineano come la scrittura del diario diventi un’arte della scrittura di sé, un mezzo “particolare” per condividere vissuti nella esperienza drammatica e totalizzante della malattia. Sono state coinvolti nei due focus group dieci tra Infermieri e Operatori Socio Sanitari, dai quali è emersa l'utilità del Diario di bordo condiviso come strumento "speciale" per conoscere l'esperienza degli assistiti e utilizzarla nella pratica di cura; una difficoltà riguarda la proposta dell’esperienza diaristica all'accoglienza dell'assistito dell’unità di cura.
Discussione L'opportunità offerta dai Diari di bordo di condivisione del vissuto di malattia, la possibilità di scrivere per riflettere e lasciare una testimonianza rappresentano i punti di forza di questa esperienza. La lettura dei diari condivisi permette agli operatori di entrare in contatto con i vissuti dei pazienti e migliorare il proprio lavoro. Sono da affrontare alcune criticità legate all’introduzione dello strumento nella pratica clinica.
Parole chiave: Diari dei Pazienti; Oncoematologia Medicina Narrativa;
The Journal Writing as a Self-Care Practice in the Experience of Oncological Illness Patient and the Perceived Usefulness for the Hematology-Oncology Health Care Professionals
ABSTRACT
Background Hematologic cancer diagnoses represents a traumatic event for patients because of its impact on both their physical as well as psychological health. The Autobiographic Narrative approach has been developed in clinical settings, to support patients in expressing and sharing their experience. The aim of this study is to analyze the experiences of patients and professionals following the introduction of the Patient Journal in a Hematology-Oncology ward in an urban Hospital in Turin (Italy).
Methods Qualitative study and action-research approach. The Patient Journal Tool was created by a team of professionals and university researchers. Qualitative interviews with patients and focus groups with ward personnel were carried out in order to evaluate the Diaries' perceived benefits.
Results Two main subjects emerged from the analysis of the interviews: the usefulness of the Journal as a mean to express as well as to share emotions with other patients, and the trauma of the illness. One main subject emerged from the focus groups: it’s the efficacy for the healthcare professionals in order to use the patients' experience to improve nursing care. The issue of how to introducing the Journal as a practice to the patient was analyzed.
Conclusions The patient’s Journal tool in this specific experience as revealed to have two important effects. First, it offers the opportunity to share the illness experience with other patients as well as healthcare professionals. Secondly, it is a way to ease expressing emotions. It has been an opportunity for the team order to understand and improve the patients' experience in the ward. The diffusion of this tool within clinical settings needs further discussion.
Keywords: Patient Journal; Hematology-Oncology; Narrative Medicine.
INTRODUZIONE
L'incidenza di tumori del sistema linfoproliferativo è circa il 9% della totalità dei tumori in Italia, con una prevalenza di linfomi e leucemie acute. La frequenza maggiormente osservata è nella fascia di età 0-49 anni, per tale popolazione i tumori ematologici rappresentano la quarta causa di morte per patologia oncologica1. La diagnosi di malattia onco-ematologica rappresenta per la persona assistita un evento stressante, non solo per le conseguenze sulla salute fisica, ma anche in quanto provoca un trauma emotivo e psicologico2. Per tale motivo l'approccio più efficace e più soddisfacente per gli assistiti è di tipo olistico, che miri a prendere in carico tutte le sfere della persona, senza perdere di vista la singolarità del bisogno di cura3.
Il metodo narrativo viene oggi utilizzato come valido strumento per raccogliere l'esperienza vissuta dai pazienti e impiegarla al fine di migliorare la pratica professionale4. In alcune realtà di assistenza si utilizza l'approccio autobiografico, definito come la sollecitazione di una narrazione personale e la sua successiva analisi attraverso criteri prefissati5. Attraverso l'autobiografia la persona restituisce a sé stessa "ordine e senso6", in un processo che si ritiene terapeutico in senso lato7. Uno degli strumenti che può essere usato a tale scopo è il Diario, con cui l'esperienza viene documentata per poi essere disponibile all'analisi6,8
Lo strumento diaristico viene impiegato sempre più spesso in ambito clinico. Un esempio di progetti in tal senso è quello dei Diari dei pazienti nel campo della criticità vitale11,12, inoltre tale pratica si è diffusa in campo oncologico13,14,15. Dalla letteratura emerge come la scrittura permetta la riflessione sul momento drammatico di malattia16. Il materiale narrativo rappresenta una risorsa per il personale sanitario, che ha accesso al vissuto delle persone ricoverate17, inoltre per i pazienti può essere d'aiuto il contatto e lo scambio con persone affette da patologie simili alle proprie18.
L'obiettivo dello studio è quello di analizzare le esperienze di pazienti e operatori in seguito all'introduzione dello strumento dei Diari di bordo all'interno delle camere di degenza della Struttura Complessa a Direzione Universitaria (SCDU) di Ematologia dell'A.O. Ordine Mauriziano di Torino, indagandone l'utilità per le persone assistite e l'équipe curante.
MATERIALI E METODI
Il disegno di ricerca è di tipo qualitativo, con approccio "ricerca-azione".
Il setting di svolgimento dello studio è rappresentato dalle camere di degenza dell'Ematologia. A causa del tipo di patologia e dei trattamenti a cui gli assistiti sono sottoposti durante il ricovero, per la maggior parte di essi è prevista la necessità di isolamento protettivo al fine di ridurre il rischio di infezioni. Per tale motivo, le persone passano buona parte del tempo di ricovero in solitudine con contatti con l'esterno minimi.
Attraverso la revisione della letteratura è stato individuato lo strumento diaristico al quale è stato dato il nome di "Diario di bordo condiviso". Il Diario di bordo è concepito come spazio personale e condiviso per i pazienti: esso è stato introdotto all'interno delle camere di degenza, a disposizione delle persone. Il Diario è costituito da un raccoglitore e da pagine igienizzabili, dal momento che tutto ciò che si trova nelle camere della SCDU di Ematologia deve poter essere sanificato.
E' stata svolta una valutazione di impatto, con lo scopo di supportare l'introduzione dello strumento all'interno del reparto, indagando l'utilità percepita dalle persone ricoverate e dal personale. L'efficacia viene intesa in termini di utilità per la persona assistita in quanto pratica di cura ed espressione della propria esperienza in atto, e in quanto strumento di "mutuo aiuto" tra assistiti che vivono una situazione analoga, e utilità per gli operatori facenti parte dell’équipe curante come strumento per comprendere la realtà esistenziale della persona assistita, attraverso una riflessione sulle proprie pratiche di cura.
Per quanto riguarda l'opinione delle persone assistite, sono state svolte delle interviste individuali semi strutturate (Box 1). Sono stati incluse tutte le persone con età >18 anni, dimesse dal reparto tra i mesi di aprile e agosto, che avessero scritto sul Diario e avessero dato il consenso informato scritto alla partecipazione. Il campionamento utilizzato è stato di tipo a scelta ragionata, fino ad ottenere la saturazione dei dati.

Sono stati condotti due focus group con il personale infermieristico e OSS dell'Unità Operativa. Si è trattato di sessioni di focus group semi strutturati (Box 2). Il campionamento è stato di tipo a scelta ragionata. Sia le interviste che i focus group condotti sono stati registrati e trascritti. Le trascrizioni sono state analizzate seguendo le linee guida per l'analisi tematica di Braun e Clarke19, articolata in 6 fasi. La prima fase ha previsto la trasposizione dei dati in forma scritta da parte del ricercatore e la loro lettura per ottenere una "immersione" nei dati, seguita da una fase di prima codifica di frasi e immagini rilevati all'interno del testo. La tecnica che ha permesso di identificare i codici e poi le tematiche oggetto di discussione è quella della ricerca di parole o frasi ripetute e che si ripresentano all'interno del testo, di affermazioni tra loro opposte o discordanti e di concetti inediti. Tali concetti e frasi vengono messi in evidenza e poi riletti, per comprenderne il significato e tentare di creare collegamenti tra essi. La terza fase ha portato all'iniziale individuazione dei temi, raggruppando i codici simili in gruppi, scartando quelli poco rappresentati. La quarta fase ha permesso di creare dei temi tra loro esclusivi e il più possibile aderenti ai dati analizzati, la quinta fase l'etichettatura delle tematiche. La sesta fase ha portato a ricercare nei dati raccolti parti di testo utilizzate come esempi nella descrizione dei risultati.

RISULTATI
Sono state intervistate sei persone assistite, le cui caratteristiche anagrafiche vengono riportate in Tabella 1. La durata media delle interviste è stata di circa 20 minuti. Le interviste sono state svolte al momento della prima visita di follow up. Dall'analisi delle interviste sono emersi i seguenti temi: l'esperienza di scrittura diaristica come arte di scrittura di sé; il Diario di bordo condiviso come comunicazione particolare tra persone assistite; l'esperienza totalizzante della malattia e dell’isolamento.

L'esperienza di scrittura diaristica come arte di scrittura di sé
Dalle interviste emerge il rapporto delle persone con l'arte della scrittura di sé stessi, sia nel momento in cui erano ricoverate, sia rispetto al loro vissuto al di fuori, nella vita quotidiana e anche precedente alla malattia. I pazienti hanno descritto le motivazioni personali che possono spingere a scrivere sul Diario, i tempi e i contenuti della scrittura diaristica, il loro sentire nel momento in cui sono stati coinvolti nel progetto dei Diari di bordo condivisi.
Alcuni assistiti hanno affermato di non aver mai o quasi mai scritto prima su un Diario e anche di non essere abituati a esprimere i propri sentimenti attraverso la pratica della scrittura, vivendo quindi quella dei Diari di bordo come un'esperienza nuova, a cui hanno reagito per motivi diversi, sentendosi spinti a provare a scrivere; una sola persona ha raccontato di avere già utilizzato in altre occasioni tale pratica come mezzo di comunicazione.
[...] "è difficile per me, io non scrivo quasi mai…anche su Whatsapp o su Facebook, io non scrivo, non sono uno che esprime i miei sentimenti o che. Invece qui secondo me era giusto farlo…" [...] (intervista 1)
[...] "questa mia passione per scrivere [...] era già mia intenzione scrivere un libro" [...] (intervista 2)
Nonostante si trattasse per molte persone del primo approccio in tal senso, non è emersa una particolare difficoltà nel provare a scrivere. Nelle interviste vengono espresse motivazioni precise, quale la possibilità di esternare i propri sentimenti, di portarli alla luce, in una sorta di catarsi
[...] "e quindi scrivere ogni tanto delle cose ti aiuta un po’ a esternare tutto quanto, a liberarti, la vedo così..." [...] (intervista 6)
[...] "a volte sai a voce ti lasci prendere dall’emozione, e non riesci a dire quello che vorresti dire, invece per scritto anche se qualche lacrima scende, però nessuno la vede e puoi andare avanti"[...] (intervista2)
[...] " ho scritto che mi sembrava un momento di riflessione, di ritiro spirituale nel senso che...meditazione, perché io ho cominciato proprio a pensare a tante cose" [...] (intervista 3)
Dalle interviste è emerso che coloro che hanno scritto, lo hanno fatto verso la fine del ricovero in reparto. Per quanto riguarda gli argomenti che hanno affrontato, sembra che non ci siano stati temi più importanti di altri, le persone assistite hanno parlato delle loro emozioni, del loro percorso di malattia, alcuni hanno scritto solo una frase mentre altri si sono dilungati, senza un mandato preciso.
[...] "Poi col passare dei giorni, facendo mente locale, sapendo che comunque la situazione era quella, ho cominciato a metter giù qualcosa, e quelli che erano i sentimenti iniziali, cioè quello che io ho trasportato su questo foglio è quello che erano le mie emozioni al momento in cui sono entrata lì, oltre la spiegazione di quello che ho fatto, come mi hanno accolta" [...] (intervista 3)
[...] "è molto libero, non c’è una traccia, si può anche scrivere anche solo una frase ecco [...] e allora secondo me è positivo questo, il fatto che tutti secondo me si possono avvicinare con una piccola frase"[...] (intervista 2)
[...] "ho scritto il penultimo giorno delle dimissioni"[...] (intervista 6)
Il Diario di bordo condiviso come comunicazione particolare tra persone assistite
Le riflessioni emerse durante le interviste in merito alla possibilità di condivisione con altri assistiti offerta dai Diari di bordo riguardano le motivazioni e le conseguenze che ha avuto per essi lo scrivere sapendo che altri avrebbero potuto leggere. Un altro particolare aspetto concerne il poter accedere a storie e pensieri di chi ha vissuto un'esperienza molto simile alla loro attuale. Molte persone hanno affermato di aver scritto il Diario anche perché hanno saputo che sarebbe stato letto dalle persone ricoverate dopo di loro, creando quindi una testimonianza per gli altri assistiti. Questo indica che la motivazione a scrivere è stata anche di tipo sociale: per l'assistito la persona che vive un'esperienza simile alla sua è una figura importante anche se sconosciuta, verso la quale alcuni sentono in un certo senso di avere una responsabilità, avendo già affrontato la sfida del ricovero, dell’isolamento e le possibili paure e incertezze a esso connesse.
[...] "lo fai sapendo che qualcuno dopo di te lo legge, e può aiutare" [...] (intervista 1)
[...] "tu scrivi a qualcuno, non scrivi così, tanto per tirare giù una frase" [...] (intervista 6)
Le persone ricoverate scrivono sui Diari, quindi, con l'obiettivo di motivare ed aiutare le persone che verranno dopo di loro. Sembra che esse vogliano preparare gli altri assistiti all'esperienza che stanno per vivere, che vogliano rassicurarli su una situazione di incertezza e difficoltà.
[...] "è giusto secondo me che quello che verrà dopo sappia a cosa va incontro" [...] (intervista 1)
[...] "se probabilmente un paziente precedente scrive quello che ti fanno [...] ti tira su" [...] (intervista 3)
[...] "già dando questa parola e questa esperienza è già veramente un conforto" [...] (intervista 4)
[...] "ho voluto caricare le persone" [...] (intervista 6)
Per quanto riguarda invece l'opportunità di leggere quanto lasciato dagli assistiti ricoverati in precedenza, le persone intervistate hanno affermato che si tratta di un modo per poter comunicare all'interno del reparto. Tale comunicazione sarebbe altrimenti impossibile, dal momento che l'ambiente di isolamento in stanze singole non permette alle persone di incontrarsi e parlare. Leggere le pagine del Diario di bordo condiviso ha creato quindi un canale tra di loro, suscitando emozioni e spingendole a scrivere a loro volta.
[...] "noi pazienti non abbiamo modo di confrontarci tra di noi, quindi non possiamo esprimere le nostre opinioni e scambiarci le opinioni e le nostre esperienze" [...] (intervista 1)
[...] "Ha letto quello che le altre persone avevano scritto prima di lei? Cosa ha significato per lei? Mi ha dato…la voglia di farlo" [...] (intervista 5)
[...] "Mi ha fatto tantissima tenerezza" [...] (intervista 4)
L'esperienza totalizzante della malattia e dell’isolamento
Durante le interviste è emerso con forza il vissuto della malattia oncologica nei racconti e nei significati delle persone assistite. Questa esperienza coinvolge la loro vita in maniera totalitaria, pertanto in ciò che raccontano nei Diari di bordo condivisi, la malattia è presente ed è motivo e argomento di scrittura per gli assistiti.
Dai racconti si comprende che la malattia porta con sé un carico di incertezza e di paura per tutti coloro che la devono affrontare, nonostante questo essa è vista anche come un ostacolo da superare, verso il quale è importante mantenere un atteggiamento positivo
[...] " è verosimile che ci son paure, bisogna ambientarsi...alla fine invece poi si constata che si arriva sempre alla fine" [...] (intervista 4)
[...] "Non è facile [...] sapevo per che cosa dovevo lottare, le motivazioni le ho trovate" [...] (intervista 1)
La malattia onco-ematologica porta con sé paure e difficoltà "ulteriori" per le persone, che hanno raccontato in particolare della fatica nel vivere in isolamento, da soli e dovendo seguire numerose restrizioni. La maggior parte degli intervistati ha anche espresso riconoscenza e commenti positivi verso l'équipe curante, considerata come parte importante del loro percorso di cura.
[...] "ti buttano lì tutto quanto subito, no? E tu sei già nel pallone" [...] (intervista 3)
[...] "tu devi entrare in una stanza, devi rimanere lì 24 ore su 24, non puoi fare niente, ti devi sempre lavare, ti devi fare... " [...] si è fisicamente da soli...e anche mentalmente" (intervista 1)
[...] "non è un reparto normale questo" [...] (intervista 6)
[...] "ci sono dei medici, anche le infermiere, le OSS e quant'altro...hanno deciso di rimanere in un ambiente e in un reparto molto molto delicato, e quindi per amore, non per altro" [...] (intervista 4)
Focus group
Sono state coinvolte nei focus group cinque infermieri e OSS a sessione, per un totale di dieci partecipanti, dei quali si riportano le caratteristiche anagrafiche in Tabella 2. La durata media dei focus group è stata di circa un'ora. Dall'analisi tematica dei focus group sono emersi i seguenti temi: il Diario di bordo condiviso e la sua valenza terapeutica per le persone assistite; il Diario come modalità comunicativa "speciale" con l’équipe curante; difficoltà a presentare lo strumento diaristico nella prima fase del ricovero.

Il Diario di bordo condiviso e la sua valenza terapeutica per le persone assistite
Per alcuni membri dell'équipe curante il Diario sembra avere una valenza terapeutica per gli assistiti, per almeno due ragioni: da un lato è un'opportunità per poter esternare dei sentimenti, delle sensazioni durante il ricovero, dall'altro viene considerato come un mezzo che facilita l'elaborazione dell'esperienza di malattia
[...] "il Diario può essere vissuto anche come una valvola di sfogo" [...] (focus group 1)
[...] "un momento che è un momento tragico, no? Di malattia, di malattia grave, dove tutti quelli che sono i tuoi riferimenti di vita crollano, no? Li devi mettere in discussione...è un suggerimento per provare in quel momento lì, che è un momento terribile, a guardarsi dentro" [...] (focus group 2)
Dai focus group emerge che l'utilità dello strumento diaristico è percepita come fortemente soggettiva dal personale dell'Unità Operativa. Infatti i partecipanti hanno affermato che, anche se per alcune persone la scrittura sembra essere un'opportunità, non ritengono che i Diari di bordo siano utili a tutti i ricoverati nello stesso modo
[...] "che può essere uno strumento non per tutti, come tutte le cose..." [...] (focus group 1)
[...] "c'è la persona che ha proprio bisogno no, di scrivere...è catartico per loro, però non sono tutti così" [...] (focus group 1)
[...] "mi è capitato di offrire questo strumento, ed entrambi mi hanno detto "ma che devo scrivere se sono arrabbiato, che gli scrivo..." [...] non lo usano come mezzo terapeutico"[...] (focus group 2)
Un altro elemento espresso dai partecipanti in merito al rapporto degli assistiti con i Diari di bordo è quello della possibilità di condivisione con altri. In particolare viene affermato che per essi il poter comunicare tra persone assistite è un elemento importante e di novità, in un contesto particolare come quello dell'Ematologia che costringe all'isolamento e quindi, rispetto ad altre realtà, non permette ai degenti nessuno scambio diretto. Questa opportunità viene vista pertanto come un valore aggiunto per i malati.
[...] "è una comunicazione particolare questa, anche tra di loro [...] la condivisione, perché il fatto di sapere che in fondo non sei solo, c'è qualcun altro che magari c'è stato prima di te, dal quale magari anche leggendo quelle poche parole riesci ad avere come dire, un aiuto in questo" [...]
(focus group 1)
[...] "...poi c'è il valore dell'ospite successivo" [...] (focus group 1)
Il Diario di bordo come modalità comunicativa “speciale “con l’équipe curante
Lo strumento diaristico viene considerato da alcuni operatori come un mezzo privilegiato e “speciale” attraverso il quale le persone assistite possono dire ciò che non riescono ad esprimere a voce, in maniera diretta, sia con i caregiver che con i membri dell’équipe. Il Diario viene anche considerato utile per ottenere delle informazioni dopo la dimissione della persona
[…] "sicuramente il Diario può essere un mezzo per...per leggere in un secondo momento, anche dopo la dimissione, delle cose non dette durante il ricovero" […] (focus group 2)
[…] questo può essere un modo perché, per tutti, si sappia cosa il paziente sente, e può essere motivo di condivisione" […] (focus group 1)
Tutti gli operatori vedono inoltre nei Diari di bordo condivisi un vantaggio nell’avere accesso a una quantità di dati che permettono di assistere in maniera più efficace le persone ricoverate. Vengono individuati due versanti sui quali è possibile agire. Da un punto di vista clinico-assistenziale, emerge l’importanza di curare prestando attenzione al vissuto della persona, per capirla meglio e anche utilizzando quanto espresso da altri per l’assistenza futura. Da un punto di vista organizzativo, analizzare i contenuti dei Diari potrebbe portare a modificare alcuni aspetti del reparto o del lavoro al suo interno
[…] "...noi parliamo dei pazienti, magari parlarne meno tecnicamente e un po'più emotivamente, entrare di più nella realtà della persona, nella realtà più intima, secondo me ti aiuta a curarlo meglio" […] (focus group1)
[…] "...potremmo cercare di personalizzare di più magari l'ambiente, sempre nei limiti" […](focus group 2)
[…]"leggerli successivamente può essere spunto per chiedersi dove migliorare su certe cose, su dove si può migliorare a livello assistenziale anche sulla dimensione dell'isolamento cioè, lavorare anche su delle, su un piano organizzativo" […] (focus group 2)
Appare inoltre importante la possibilità di far entrare i Diari nel lavoro di condivisione, discussione e passaggio di consegna dell’équipe. Gli operatori sottolineano che lo strumento diaristico può essere utile a condizione che venga poi usato e considerato nella pratica quotidiana.
Difficoltà a presentare lo strumento diaristico
Per la maggior parte dei partecipanti l'efficacia del progetto è legata al fatto che le persone scrivano sul Diario messo loro a disposizione. Dal momento che è compito degli infermieri presentarlo, essi sentono che le modalità con cui spiegano alle persone assistite la finalità, i contenuti dei Diari incidono direttamente sulla decisione degli assistiti di scrivere o meno. Alcuni membri del personale riportano una difficoltà nel presentare alle persone il Diario di bordo al momento dell'ingresso in reparto. Esse infatti arrivano in un momento drammatico e sono concentrate sul nuovo ambiente, rendendo difficile creare una comunicazione; gli infermieri sentono che potrebbe essere importante individuare un momento adatto a introdurre il progetto agli assistiti, che per alcuni è un momento soggettivo, deciso in base alla persona che si ha di fronte, per altri è importante che non coincida con il momento dell'accoglienza
[...] "inizialmente, voglio dire, magari loro, tu gli proponi una cosa del genere loro possono dire "ma con tutti i problemi che ho non mi vengano a dire..." [...] credo proprio che ci sia veramente anche un momento giusto per indirizzarli a scrivere qualcosa" [...] (focus group 1)
[...] "difficile dire, individuare il momento preciso, è diverso per ciascun paziente" [...]
(focus group 1)
[...] "mi piacerebbe che dopo un po' di giorni che io ho instaurato un rapporto di fiducia, di reciproca fiducia, io possa proporre il Diario...mi piacerebbe sapere che a quello lì toccherà a me parlargli del Diario [...] mi piacerebbe di più personalizzare la proposta del Diario dopo che io ho potuto conoscere la persona, instaurarci un rapporto...personalizzerei anche in funzione di quello che ho saputo, della sua storia..." [...] (focus group 2)
Un altro punto considerato critico e fonte di difficoltà per l'équipe curante nella gestione dei Diari di bordo condivisi è quello relativo alla necessità di ottenere dalle persone ricoverate il consenso informato per utilizzare quanto scrivono nei Diari in futuro, e per poter essere intervistate. Gli infermieri ritengono che l'acquisizione del consenso sia una procedura che crea degli ostacoli nella buona riuscita del progetto. Da una parte, non sono certi del momento in cui sia meglio chiedere tale consenso, poiché andrebbe chiesto prima che la persona scriva: i Diari tuttavia sono strumenti soggettivi e legati ad una pratica spontanea, non seguono regole e inoltre le persone, secondo gli infermieri, si sentono in soggezione rispetto a questa richiesta o decidono di non scrivere per tale motivo
[...] "la cosa limitante, è quando anche parli del consenso...a me verrebbe di suggerire di somministrarlo quando io vedo che la paziente decide di scrivere qualcosa prima [...] O magari disgiungerli proprio, non so! Disgiungerli, come momenti" [...] (focus group 2)
[...] "diventa una cosa seria, se devo farci sopra il consenso...consenso sì magari, ma non immediatamente" [...] (focus group 1)
[...] "Una cosa che secondo me non funziona, ma forse sono io che non lo presento bene, è il consenso...il consenso li blocca! [...] Lo vedono come un'ulteriore restrizione" [...] (focus group 2)
Dal focus group sono emersi alcuni suggerimenti degli operatori in merito all'aspetto visivo, alle caratteristiche grafiche dei Diari. Secondo alcuni di loro i Diari di bordo condivisi, anche a causa del fatto che sono nuovi e quindi contengono poche pagine scritte, possono non invogliare le persone ricoverate a scrivere per effetto del "panico da foglio bianco". Un’operatrice inoltre suggerisce di rendere il formato più piccolo in quanto sarebbe più comodo e anche più simile a un Diario personale
[...] "un'altra cosa che ho potuto notare è la paura del foglio in bianco" [...] (focus group 2)
[...] "...non so se è un suggerimento giusto o non giusto, appunto i fogli bianchi riempire con qualcosa [...] il panico da foglio bianco" [...] (focus group 1)
[...] "secondo me una dimensione più piccola sarebbe stata più accogliente, ma questo lo pensavo già dall'inizio...renderlo più tascabile" […] (focus group 1)
DISCUSSIONE
L'analisi tematica delle interviste qualitative e dei focus group ha permesso di indagare la prima reazione all'introduzione dei Diari di Bordo all'interno delle stanze di isolamento dell'Unità Operativa.
La maggior parte degli intervistati ha affermato di non essere abituato a esprimere i propri sentimenti per scritto, neppure in momenti precedenti alla malattia: nonostante questo, tutti hanno scritto durante la permanenza in reparto. Secondo Demetrio7, l'esordio della pratica narrativa coincide sempre con un desiderio dell'autore di raccontarsi e mettere ordine nella propria storia. La letteratura sostiene che imparare a esternare sensazioni legate a un'esperienza traumatica sia fondamentale per i pazienti, con il rischio altresì di conseguenze negative sul decorso di malattia20,21: questo atteggiamento è testimoniato dalla presenza nei testi di termini quali "catarsi" e “meditazione" in riferimento alla scrittura. Inoltre, la narrazione può innescare un processo di riflessione: alcuni autori sottolineano come un atteggiamento di propensione a riflettere sulla propria malattia sia un punto di forza nella prognosi tra le persone trapiantate di midollo osseo22. I Diari di bordo quindi potrebbero avere per alcuni una funzione di supporto durante il percorso di guarigione.
Il secondo aspetto di utilità dello strumento diaristico condiviso risiede nell'opportunità di interagire tra persone ricoverate. Scrivere di sé permette un contatto con coloro che vivono esperienze simili, un aiuto reciproco al fine di sentirsi supportati di fronte alla patologia oncologica23. La totalità degli intervistati ha descritto la profonda difficoltà che la persona affronta nel vivere le restrizioni imposte dalla fase acuta della malattia emato-oncologica e soprattutto l'isolamento: per questo, lo strumento dei Diari sembra essere una occasione di comunicazione altrimenti non possibile, dal momento che il reparto prevede il ricovero in stanze singole. Alcuni studi in letteratura affermano che la narrazione della propria vicenda di malattia è un mezzo per trasformare una esperienza personale in un racconto collettivo24; alcune persone intervistate hanno spiegato che una spinta a scrivere è stata data dal sapere che la persona successiva avrebbe letto, in una sorta di passaggio di testimone, suggerendo che per esse l'ospite successivo è una persona verso la quale sentono un senso di responsabilità. Al momento non esistono studi sulla comunicazione tra assistiti attraverso strumenti come un diario cartaceo, tuttavia alcuni relativi alla scrittura di blog online6 riportano dati simili a quelli descritti. Anche la tematica emersa dall'analisi dei focus group "il Diario di bordo e le persone assistite" racchiude tale significato: i membri dell'équipe di cura hanno sottolineato come le persone che assistono vivano un ricovero in condizioni particolari, e cercano il contatto con le altre persone assistite e vedono nei Diari un'utilità in questo senso. Un altro elemento comune, emerso con forza all'interno dei focus group e in parte durante le interviste, è la valenza di soggettività attribuita all'utilità dei Diari per i pazienti: assistiti e operatori, sebbene abbiano confermato che la presenza dei Diari sia positiva per loro, affermano anche che esso non è uno strumento che può servire a tutti nello stesso modo, come sembrano essere per essi ad esempio le terapie. La letteratura conferma come la scrittura personale e autobiografica sia una pratica soggettiva e legata al momento in cui viene messa in atto7, non forzabile, ma non per questo meno necessaria a coloro che desiderano provare ad usarla. Le motivazioni sono molteplici: alcune persone possono non essere abituate a scrivere, alcuni sembrano intimiditi o spaventati, infine alcuni non sanno di quali argomenti parlare. I risultati in letteratura di studi in cui persone affette da patologie oncologiche hanno tenuto dei diari mostrano come, in alcuni casi, questa pratica abbia avuto effetti positivi su sintomi e riduzione dello stress12,13. Si tratta in tutti i casi di soggetti che scrivono in modo volontario, poiché l'elemento di convinzione intima risulta fondamentale in un percorso come quello di pratica narrativa5.
Il tema "l'esperienza di malattia”, sebbene non direttamente correlato all'obiettivo, aiuta a comprendere le motivazioni che possono spingere una persona affetta da patologia onco-ematologica a raccontare la propria esperienza. Secondo Mortari: "...Scrivere di sé...chiede coraggio"6, il ricorrere di termini come "paura", "difficile", "percorso" suggerisce che queste persone affrontano una patologia che crea una frattura nella loro vita a tutti i livelli24. Il personale sanitario con cui le persone condividono la loro storia ha un ruolo fondamentale nel sostenere tale ricerca di speranza26 in un contesto che, come suggerisce il ricorrere dei termini "solo", solitudine" nelle interviste, è fortemente traumatico per le persone adulte costrette a rispettare restrizioni e isolamento a causa della patologia. Un recente studio italiano, in cui sono state svolte interviste qualitative con persone sottoposte a trapianto di Cellule Staminali Emopoietiche, mette in luce risultati simili rispetto al senso di isolamento percepito dai pazienti in isolamento, e alla ricerca idi senso e speranza nel percorso di malattia15.
L’utilità del Diario di bordo condiviso è emersa con forza dagli operatori. L’opportunità di poterlo utilizzare come fonte di informazione rappresenta una modalità “privilegiata” di prendersi cura in modo personalizzato dei pazienti. Esistono progetti di Diari proposti alle persone come mezzo per migliorare la comunicazione con il personale durante il ricovero ospedaliero, attraverso i quali esse raccontano la propria esperienza di malattia, per poi renderla disponibile all'équipe come testimonianza17. Per curare al meglio i pazienti è necessario considerarli fonte primaria di informazione: l'approccio narrativo è efficace nel raccogliere i pensieri e le opinioni delle persone in merito al loro percorso25,27.
Dai focus group emergono anche le criticità affrontate nell’introduzione della pratica diaristica ed i possibili sviluppi. Per gli infermieri appare difficile presentare il progetto senza che esso diventi percepito come una informazione tecnica ulteriore per la persona, ma un invito. Dalla discussione si evidenzia il legame diretto che essi ipotizzano tra le modalità con cui presentano i Diari di bordo condivisi e la frequenza con cui le persone scriveranno successivamente. Potrebbe risultare importante invitare le persone alla scrittura autobiografica individuando le tempistiche più adatte. Alcuni autori individuano tre fasi di sviluppo psichico durante la malattia oncologica28: sopravvivenza attiva, in cui la persona si concentra sullo stress dato dall'impatto con la diagnosi, sopravvivenza "estesa", fase di riflessione sul futuro, e sopravvivenza permanente. E' possibile che, mentre durante la prima fase gli assistiti siano orientati a sconfiggere la malattia, durante la seconda fase essi siano più recettivi. Tutte le persone assistita che hanno sperimentato il Diario durante il ricovero hanno affermato di aver scritto verso il momento delle dimissioni dal reparto e non, ad esempio, appena entrati. Questo dato è confermato dall'osservazione diretta degli operatori. Inoltre, gli stessi membri dell'équipe dichiarano che sarebbero più soddisfatti nell'invitare alla scrittura personalizzando questa comunicazione Rendere più specifico l'invito a scrivere sui Diari di bordo, anche proponendoli successivamente all'accoglienza, potrebbe contribuire a risolvere il timore del "panico da foglio bianco" espresso da alcuni operatori, tenendo conto tuttavia che l'esperienza narrativa è possibile solo quando la persona è propensa a raccontarsi.
Questo progetto presenta alcuni limiti. Il campione includeva solo coloro che hanno scritto sui Diari di bordo, senza indagare le motivazioni di chi invece non ha scritto. Sarebbe opportuno coinvolgere anche questa tipologia di assistiti in analisi future. Il progetto è stato condotto in un periodo di tempo limitato e in una sola unità di degenza, questo porta a considerarlo alla pari di un progetto-pilota, che richiederebbe ampliamenti se considerato valido.
Conclusioni
Le esperienze di pazienti e operatori in seguito all'introduzione dello strumento dei Diari di bordo condivisi evidenziano i numerosi punti di forza di questo progetto, che di fatto rappresenta uno dei pochi esempi di adozione di uno strumento narrativo a disposizione delle persone ricoverate in un reparto di Ematologia. Particolarità di questa esperienza è che il Diario venga anche utilizzato come mezzo per comunicare con altre persone assistite e sia leggibile dal personale sanitario. Alla luce dei risultati delle interviste qualitative e dei focus group svolti, i Diari di bordo condivisi potrebbero essere mantenuti in futuro all'interno delle stanze di isolamento, a condizione di superare insieme al personale alcune criticità. Una ulteriore possibilità di ricerca è rappresentata dall'analisi delle pagine dei Diari di bordo condivisi, da cui potrebbe emergere il senso ed i significati attribuiti dalla persone assistite all’evento malattia ed alle cure ricevute.
Conflitti di interesse e fonti di finanziamento
Non sono state necessarie fonti di finanziamento per sostenere il progetto. Non vi è presenza di conflitto di interessi.
Bibliografia
1) Associazione Italiana Registro Tumori AIRTUM. I numeri del cancro in Italia 2016. Pubblicato nel 2016. Sito dell'AIRTUM consultato a settembre 2017. www.registri-tumori.it/cms.
2) Evans M, Shaw A, Sharp D. Integrity in patients stories: "Meaning making" through narrative in supportive cancer care. Eur J Int Med 2012; 4: 11-18.
3) Begley A, Pritchard-J K, Briotti M et al. Listening to patients with cancer: using a literary-based research method to understand patient-focused care. BMJ Open 2014; 4.
4) Garrino L. Strumenti per una medicina del nostro tempo. Firenze: FUP 2015.
5) Muzzatti B. Narrazione e ricerca: quale legame? In: Leggiamoci con cura. Scrittura e narrazione di sé in medicina. Atti del III convegno CRO di Aviano. 2014: 33-42.
6) Mortari L. Apprendere dall'esperienza. Il pensare riflessivo nella formazione. Roma: Carocci 2003.
7) Demetrio D. Raccontarsi. L'autobiografia come cura di sé. Milano: Cortina 1996.
8) Madrussan E. Forme del tempo/Modi dell'io. Educazione e scrittura diaristica. Ibs 2009.
9) Garrino L. L'utilizzo dei diari nella formazione infermieristica: analisi della letteratura. Tutor 2007; 7: 94-99.
10) Garrino L. La medicina narrativa nei luoghi di formazione e di cura. Centro Scientifico Editore 2010.
11) Greco MM et al. L'utilizzo dei "Diari del paziente" in Terapia Intensiva. Scenario 2009; 26(4): 22-27.
12) Cavedale E. Nursing e medicina narrativa in terapia intensiva: una revisione di letteratura. Padova: Università degli Studi di Padova, 2015.http://tesi.cab.unipd.it/50882/ consultato 29 giugno 2018.
13) Smith S, Anderson-Hanley C, Langrock A, Compas B. The effects of journaling for women with newly diagnosed breast cancer. Psycho Oncol 2005; 14: 1075-82.
14) Gonzales LO, Lengacher AC. Coping with breast cancer: a qualitative analysis of reflective journals. Ment Health Nurs 2007; 28(5): 489-510.
15) Gargiulo G. et al. Narrative Based Medicine as a tool for needs assessment of patients undergoing hematopoietic stem cell transplantation. Acta Biomed for Health Professions 2017; 88(1): 18-24
16) Bolton G. "Writing is a way of saying things I can't say" therapeutic creative writing: a qualitative study of its value to people with cancer cared for in cancer and palliative healthcare. J Med Ethics; Medical Humanities 2008;34:40–46.
17) Webster CS, Lu LM, Henning MA. Using hospital-stay Diaries to improve communication with patients. Med Ed 2014; 48: 522-48.
18) Chiu YC, Hsieh YL. Communication online with fellow cancer patients: Writing to be remembered, gain strength, and find survivors. J Health Psychol 2012; 18(12): 1572–81.
19) Braun V, Clarke V. using thematic analysis in psychology. Qual Res in Psychology 2006; 3(2): 77-101.
20) Frisina PG, Borod JC, Lepore SJ. A Meta-Analysis of the Effects of Written Emotional Disclosure on the Health Outcomes of Clinical Populations. J NervMent Dis 2004;192: 629–634.
21) Freda MF, Martino ML. Health and Writing: Meaning-Making Processes in the Narratives of Parents of Children With Leukemia. Qual Health Research 2015; 25(3): 348–59.
22) Benish-Weisman M et al. Healing stories: narrative characteristics in cancer survivorship narratives and psychological health among hematopoietic stem cell transplant survivors. Palliative and Supportive Care 2014; 12: 261-67.
23) Hoey L, Ierpoli SC, White VM, Jefford M. Systematic review of peer-support programs for people with cancer. Patient Ed and Counsel 2008; 70(3): 315-37.
24) Persson L, Hallberg IR. Lived Experience of Survivors of Leukemia or Malignant Lymphoma. Cancer Nursing 2004; 27(4): 303.
25) Xuereb CM, Dunlop R. The experience of leukaemia and bone marrow transplant: searching for meaning and agency. Psycho Oncol 2003; 12: 397-409.
26) Fioretti C et al. Research studies on patients’ illness experience using the Narrative Medicine approach: a systematic review. BMJ Open 2016; 6.
27) Egan R et al .The Cancer Stories Project: narratives of encounters with cancer in Aotearoa, New Zealand. PSychoOncol 2016; 25: 300-07.
28) Walton LM, Reeve J, Brown PM; Farquhar CM. Gynaecologic cancer patients’ needs and experiences of supportive health services in New Zealand. Psycho Oncol 2009; 19: 201-08.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Individuazione precoce del delirium pediatrico, ricerca di strumenti specifici: protocollo di revisione della letteratura
Franca Sarracino1, Michele Carbone2, Assunta Guillari3, Angela Capuano4, Giovanna Annase5, Antonia De Crescenzo6, Silvio Simeone7.
1) Infermiera Pediatrica Terapia Intensiva Neonatale Fondazione Evangelica Villa Betania.
2) Infermiere Direzione Sanitaria Asl 1 Centro-P.O Ospedale del Mare.
3) Dottoranda di ricerca in Scienze infermieristiche Università degli Studi di Roma “Tor Vergata”, infermiere A.O.U. Federico II-Napoli.
4) Coordinatrice TIP e titolare posizione organizzativa di area infermieristica “Rischio Clinico e sicurezza del paziente – Igiene ambientale e infezioni Ospedaliere” AORN Santobono-Pausilipon di Napoli.
5) Infermiera UTIN Fatebenefratelli di Benevento.
6) Infermiera Rianimazione Ospedale A.Cardarelli Napoli.
7) Dottore di Ricerca, Infermiere Terapia Intensiva CardioChirurgica dell’Adulto e del bambino,A.O.U. Federico II Napoli.
DOI: 10.32549/OPI-NSC-18
Cita questo articolo
ABSTRACT
Introduzione: Il delirium pediatrico, spesso identificato come sindrome di terapia intensiva, è associato ad una maggiore degenza ospedaliera ed all’insorgenza di sindromi post traumatiche e disturbi neuro cognitivi anche dopo l’ospedalizzazione. Mentre per i soggetti adulti o comunque con età superiore ai 12 anni i criteri diagnostici e gli strumenti validati per una diagnosi precoce sono ben delineati, in età pediatrica l’identificazione dei fattori predisponenti al delirium, è molto complicata. La specificità cognitiva della popolazione e l’esigua presenza di strumenti validati specifici, rendono tale sindrome fortemente sottostimata.
Obiettivo: identificare specifici strumenti atti alla precoce individuazione dei fattori predisponenti il delirium pediatrico.
Metodo: Revisione sistematica e Meta-analisi (se applicabile).A seconda della comparabilità degli studi reperiti, sarà condotta una meta-analisi. In tal caso, i risultati saranno riassunti in misure relative e assolute o differenza media, a seconda del tipo di risultato. Sarà effettuata l’analisi per la sensibilità ed eterogeneità.
Conclusioni: l’identificazione di strumenti per lo screening precoce dei fattori predittivi del delirium in età pediatrica e specifico per le differenti fasce di età, potrà rappresentare uno strumento di supporto nella pratica clinica infermieristica e potrebbe determinare una rilevazione di questa sindrome spesso misconosciuta durante la degenza dei piccoli pazienti,permettendo l’erogazione di interventi assistenziali specifici da parte dell’equipe assistenziale.
Keywords: Delirium pediatrico, strumenti per la valutazione del delirium pediatrico, systematic review and meta-analysis
PEDIATRIC DELIRIUM EVALUATION, RESEARCH OF SPECIFIC INSTRUMENTS: PROTOCOL OF LITERATURE REVIEW
ABSTRACT
Introduction: Pediatric delirium or intensive care syndrome is associated with an increased hospital stay and the onset of post-traumatic syndromes and neuro-cognitive disorders even after hospitalization. While for adults or patient over the age of 12 y.o., the diagnostic criteria and the validated tools for an early diagnosis are well defined, in pediatric age the identification of risk factors to delirium is very complicated. The cognitive specificity of the population, and the limited presence of specific validated tools, make this syndrome strongly underestimated.
Aim: identification of predisposing tools for pediatric delirium
Method: A systematic review and meta-analysis (if applicable). Depending on comparability of studies, meta-analysis will be undertaken. If so, results will be summarized in relative and absolute measures or mean difference, depending on the type of outcome. Sensitivity and heterogeneity analyses will be performed.
Conclusions: early detection of the predisposing factors for pediatric delirium will allow specific and appropriate treatment for a strongly underestimated syndrome.
Keywords: Pediatric delirium, tools for pediatric delirium evaluation, systematic review and meta-analysis
INTRODUZIONE
Il DELIRIUM, erroneamente noto ai più come “sindrome da terapia intensiva” [1], è uno stato di confusione mentale ad insorgenza acuta, con decorso fluttuante e di breve durata, dovuto a cause organiche sistemiche e/o conseguente al trattamento delle stesse [2]. Di frequente riscontro nei pazienti ricoverati nei reparti di terapia intensiva [3], e soprattutto in quelli sottoposti a ventilazione meccanica [4], è caratterizzato dalla presenza di disturbi dell’attenzione, della coscienza, del pensiero e della memoria, con alterazione del comportamento psicomotorio, delle emozioni e del ritmo sonno-veglia [5]. La presenza del delirium si correla ad una maggiore durata della degenza ospedaliera, all’incremento del tasso di mortalità e ad una prognosi peggiore [4]. Nella pratica clinica la prevalenza del delirium [6] è notevolmente sottostimata [7], probabilmente a causa di un’estrema variabilità tra le popolazioni studiate, nonché all’eterogeneità degli strumenti utilizzati [8]. Situazione analoga o forse peggiore, si presenta nell’ambito pediatrico [9], anche nello specifico setting delle terapie intensive [10]. Le tipologie di delirium nella popolazione pediatrica sono identiche a quelle esistenti nella popolazione adulta, e comprendendo il delirium ipoattivo, delirium iperattivo e le forme di delirium misto[11].Mentre per ibambini con età > 12 anni sono utilizzati gli stessi criteri diagnostici utilizzati per la fascia di età adulta [12], neibambini con età < 12 anni, non sono presenti studi inerenti alla diagnostica del delirium, ma solamente osservazioni cliniche in merito all’argomento [13; 14]. Il delirium dei piccoli pazienti è correlato con una degenza più lunga in una terapia intensiva [15], con l’insorgenza di sintomi post traumatici [16], e con la possibile insorgenza di disturbi neuro cognitivi post malattia [17]. Tuttavia identificare i fattori predisponenti non è possibile, a differenza degli adulti [18; 6], in quanto gli strumenti validati sono esigui[19]. Se andiamo poi a prendere in considerazione bambini molto piccoli, la situazione si complica ulteriormente [20]. La maggiore difficoltà diagnostica risiede nel fatto che i bambini molto piccoli non hanno una valida capacità di comunicazione, per cui risulta impossibile per loro esprimere verbalmente la loro condizione di malessere [10]. Pertanto si rende necessaria una revisione sistematica della letteratura che consenta di determinare e sintetizzare le precedenti conoscenze degli articoli originali in relazione agli strumenti per lo screening precoce del Delirium in età pediatrica e per le differenti fasce di età.
Scopo
Lo studio ha lo scopo principale di rispondere ai seguenti quesiti di ricerca:
- Quali strumenti sono stati sviluppati e validati per l’identificazione precoce del Delirium in età pediatrica?
- Vi sono strumenti già esistenti per l’identificazione precoce del Delirium in relazione alle differenti fasce di età dei pazienti in età pediatrica?
Metodo
La ricerca bibliografica dei documenti sarà condotta elaborando una specifica strategia di ricerca per le principali banche dati biomediche.Il processo di revisione sarà condotto seguendo le seguenti cinque fasi: identificazione del problema di ricerca, ricerche bibliografiche, la valutazione dei dati, l’analisi dei dati e la presentazione della sintesidei risultati. Individuato il problema di ricerca, la seconda fase sarà la ricerca della letteratura. La ricercaelettronica sarà condotta interrogando i database CINAHL, PubMed, Scopus e Web of Science. La strategia di ricerca per la selezione dei documenti prevedrà l’utilizzo di parole chiave/termini MeSH per ogni database derivati dall’elaborazione del PICO: Problem (Delirium pediatrico), Intervention (valutazione), Comparison (confronto tra i vari strumenti di valutazione utilizzati), Outcome (Identificare lo strumento che definisce, per specifiche fasce di età,l’insorgenza del Delirium in età pediatrica). I termini MeSH e le parole chiave, come child, infant, adolescent, delirium, neonatology, pediatric, screening, assessment, tool, saranno modificati a seconda delle necessità per ogni database e saranno combinati tra di loro con l’utilizzo di operatori booleani.
La formulazione delle parole chiave/keywords della ricerca e la ricerca sui database elettronici saranno effettuate in collaborazione tra gli autori e stakeholder per garantire una maggiore validità e ridurre i biasnella conduzione delle ricerche.
Criteri di inclusione ed esclusione
Saranno eleggibili tutti gli studi che rispondono alle ipotesi di ricerca bibliografica. Verranno inclusi solo studi primari. Gli abstract verranno valutati in base ai criteri di inclusione e di esclusione sopra descritti al fine di determinare se proseguire o meno nella ricerca e recupero dei full text. Tutti i full text verranno a loro volta valutati in base ai criteri generali e specifici di inclusione/esclusione indicati per identificare quelli eleggibili per la revisione.
I limiti utilizzati per la ricerca elettronica saranno:
Popolazione di età compresa dai 0 – 18 anni; nessuna limitazione geografica; specie umana; data di pubblicazione negli ultimi 5 anni; lingua inglese, articolo scientifico peer-reviewed. Saranno esclusele revisioni sistematiche e gli studi primari che non rispondono ai criteri di inclusione individuati.
La ricerca degli articoli e la loro analisi sarà condotta in maniera indipendente dai ricercatori del team; gli stessi esamineranno tutti i record bibliografici per valutarne l’eleggibilità. Nel caso in cui non sia possibile questa prima valutazione il record sarà incluso nella successiva valutazione del full text. I ricercatori confronteranno i risultati tra loro e così come alla conclusione di ogni step descritto, al fine di appianare le eventuali divergenze. I documenti selezionati saranno poi sottoposti ad una valutazione di qualità metodologica attraverso l’utilizzo delle Checklist CASP (Critical Appraisal Skill Program) [21].
RISULTATI
Per tutti gli studi selezionati sarà predisposta una tabella di estrazione dei dati. La tabella conterrà i seguenti dati:Anno di pubblicazione dello studio, Autori, Titolo del manoscritto, Obiettivo dello studio, Disegno dello studio,Metodologia di ricerca utilizzata, Campionamento utilizzato, Variabili, Strumenti, Metodologia statistica utilizzata, Risultati, Conclusioni, Limiti.
Analisi
Le caratteristiche degli studi inclusi, saranno sintetizzate e presentate in modo descrittivo in base all’estrazione dei dati precedentemente esposti. I dati, per ciascuna variabile di esito, verranno presentati in modo descrittivo e se possibile, sarà estratto o calcolato per ogni studio l’effectsizes (Cohen’s d). Nonostante prevediamo la possibilità che le variabili di esito, che saranno prese in considerazione in tale studio, possano variare notevolmente tra gli studi che saranno considerati, se possibile, verrà presa in considerazione la possibilità di un eventuale studio di meta-analisi. Nel caso in cui i risultati degli studi selezionati non potranno essere sintetizzati direttamente, sarà condotta una sintesi narrativa al fine di fornire conclusioni generali per le domande dello studio. La valutazione della critical’appraisal degli studi selezionati sarà condotta attraverso l’utilizzo delle Check lists CASP[21].
CONCLUSIONI
L’identificazione di strumenti per lo screening precoce dei fattori predittivi del delirium in età pediatrica e specifico per le differenti fasce di età, potrà rappresentare uno strumento di supporto nella pratica clinica infermieristica e potrebbe determinare una rilevazione di questa sindrome spesso misconosciuta durante la degenza dei piccoli pazienti, permettendo l’erogazione di interventi assistenziali specifici da parte dell’equipe assistenziale.
BIBLIOGRAFIA
1) Pun, B. T., &Ely, E. W. (2007). The importance of diagnosing and managing ICU delirium. Chest, 132(2), 624-636. doi: 10.1378/chest.06-1795;
2) Shadvar, K., Baastani, F., Mahmoodpoor, A., &Bilehjani, E. (2013). Evaluation of the prevalence and risk factors of delirium in cardiac surgery ICU. J Cardiovasc. Thorac. Res, 5(4), 157-161. doi: 10.5681/jcvtr.2013.034;
3) Adamis, D., Treloar, A., Martin, F. C., &Macdonald, A. J. (2016). °Recovery and outcome of delirium in elderly medical in patients °Arch Gerontol Geriatr, 43(2), 289-298. Doi: 10.1016/j.archger.2005.11.005;
4) Ely, E. W., Shintani, A., Truman, B., Speroff, T., Gordon, S. M., Harrell, F. E., Jr., Dittus, R. S. (2004). Delirium as a predictor of mortality in mechanically ventilated patients in the intensive care unit. Jama, 291(14), 1753-1762. doi: 10.1001/jama.291.14.1753;
5) American Psychiatric Association. Diagnostic and statistical manual of mental disorders. 5th ed. Arlington, Virginia: American Psychiatric Publishing; 2013
6) Barr, J., Fraser, G. L., Puntillo, K., Ely, E. W., Gelinas, C., Dasta, J. F., Jaeschke, R. (2013). Clinical practice guidelines for the management of pain, agitation, and delirium in adult patients in the intensive care unit. Crit Care Med, 41(1), 263-306. doi: 10.1097/CCM.0b013e3182783b72;
7) Spronk, P. E., Riekerk, B., Hofhuis, J., & Rommes, J. H. (2009). Occurrence of delirium is severely underestimated in the ICU during daily care. Intensive Care Med, 35(7), 1276-1280. doi: 10.1007/s00134-009-1466-8;
8) Allen, J., & Alexander, E. (2012). Prevention, recognition, and management of delirium in the intensive care unit. AACN AdvCrit Care, 23(1), 5-11; quiz 12-13. doi: 10.1097/NCI.0b013e31822c3633;
9) Jakob, S. M., Ruokonen, E., Grounds, R. M., Sarapohja, T., Garratt, C., Pocock, S. J., Takala, J. (2012). Dexmedetomidinevs midazolam or propofol for sedation during prolonged mechanical ventilation: two randomized controlled trials. Jama, 307(11), 1151-1160. doi: 10.1001/jama.2012.304;
10) Schieveld, J. N., & Leentjens, A. F. (2005). Delirium in severely ill young children in the pediatric intensive care unit (PICU). J Am Acad Child Adolesc Psychiatry, 44(4), 392-394; discussion 395;
11) Leentjens, A. F., Schieveld, J. N., Leonard, M., Lousberg, R., Verhey, F. R., &Meagher, D. J. (2008). A comparison of the phenomenology of pediatric, adult, and geriatric delirium. J Psychosom Res, 64(2), 219-223. doi: 10.1016/j.jpsychores.2007.11.003;
12) Hatherill, S., Flisher, A. J., & Nassen, R. (2010). Delirium among children and adolescents in an urban sub-Saharan African setting. J Psychosom Res, 69(2), 187-192. doi: 10.1016/j.jpsychores.2010.01.011;
13) Madden, K., Turkel, S., Jacobson, J., Epstein, D., & Moromisato, D. Y. (2011). Recurrent delirium aftersurgery for congenital heart disease in an infant. Pediatr Crit Care Med, 12(6), e413-415. doi: 10.1097/PCC.0b013e31820ac2bf;
14) Silver, G., Kearney, J., Traube, C., & Hertzig, M. (2015). Delirium screening anchored in child development: The Cornell Assessment for Pediatric Delirium. Palliat. Support. Care, 13(4), 1005-1011. doi: 10.1017/S1478951514000947;
15) Smeets, I. A., Tan, E. Y., Vossen, H. G., Leroy, P. L., Lousberg, R. H., van Os, J., & Schieveld, J. N. (2010). Prolonged stay at the pediatric intensive care unit associated with pediatric delirium. Eur Child Adolesc. Psychiatry, 19(4), 389-393. doi: 10.1007/s00787-009-0063-2;
16) Colville, G., Kerry, S., & Pierce, C. (2008). Children’s factual and delusional memories of intensive care. Am J Respir. Crit. Care Med, 177(9), 976-982. doi: 10.1164/rccm.200706-857OC;
17) Prugh, D. G., Wagonfeld, S., Metcalf, D., & Jordan, K. (1980). A clinical study of delirium in children and adolescents. Psychosom Med, 42(1 Suppl), 177-195.;
18) Balas, M. C., Rice, M., Chaperon, C., Smith, H., Disbot, M., &Fuchs, B. (2012). Management of delirium in critically ill older adults. Crit Care Nurse, 32(4), 15-26. doi: 10.4037/ccn2012480;
19) Traube, C., Silver, G., Kearney, J., Patel, A., Atkinson, T. M., Yoon, M. J., Greenwald, B. (2014). Cornell Assessment of Pediatric Delirium: a valid, rapid, observational tool for screening delirium in the PICU*. Crit Care Med, 42(3), 656-663. doi: 10.1097/CCM.0b013e3182a66b76;
20) Daoud, A., Duff, J. P., Joffe, A. R., & Alberta Sepsis, Network. (2014). Diagnostic accuracy of delirium diagnosis in pediatric intensive care: a systematic review. Crit Care, 18(5), 489. doi: 10.1186/s13054-014-0489-x;
21) Critical Appraisal Skill Program. Disponibile a: phru.nhs.uk/pages/PHD/CASP.htm. Ultimo accesso 10/06/2018
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Valutazione degli atteggiamenti degli infermieri nelle cure dei pazienti morenti: Survey in pronto soccorso
Giovanni Matteo1, Assunta Guillari 2, Rosa Liccardo 3, Maria Rosaria Esposito 4
1) Infermiere
2) Dottorando di ricerca in Scienze infermieristiche Università degli Studi di Roma “Tor Vergata”, Infermiere A.O.U. Federico II-Napoli
3) Infermiere
4) Dottorando di ricerca in Scienze infermieristiche Università degli Studi di Roma “Tor Vergata”, Infermiere Coordinatore, Istituto Nazionale Tumori “Fondazione G. Pascale” - Napoli
DOI: 10.32549/OPI-NSC-16
Cita questo articolo
ABSTRACT
L’Area dell’emergenza-urgenza è un luogo di cura nella quale i pazienti sono essenzialmente sconosciuti e potenzialmente gravemente malati o feriti. L’infermiere di Pronto Soccorso (PS), può rappresentare il driver di cura e di sostegno anche per le famiglie. Il processo di fornire le cura di fine vita per i pazienti morenti e sostegno alle loro famiglie, viene sottovalutato e c’è poca ricerca disponibile a supporto del contributo e delle azioni dell’infermiere di emergenza nel fine vita1. D’altra parte le morti improvvise e scioccanti, eventi acuti o gravi incidenti, sono parte della realtà di tali setting assistenziali nei quali, la morte, non è molto lontana dalla quotidianità di un PS2-3. Inoltre gli atteggiamenti degli infermieri verso la morte e il morire possono influenzare la qualità delle cure erogate durante le fasi critiche o terminali della vita di una persona4. Sebbene la morte sia un fenomeno universale che riguarda tutti gli esseri umani, indipendentemente dalle loro condizioni di vita, viene comunque percepita come un evento temuto e pertanto si è poco propensi a parlarne4. Ognuno ha un atteggiamento soggettivo nei confronti della morte, ha un proprio modo di affrontarla e di elaborarla. Gli operatori sanitari, in particolar modo infermieri e studenti infermieri, svolgono un importante e fondamentale ruolo nella cura e nella presa in carico di persone che stanno per morire e dei loro familiari5.
I pazienti nel loro fine vita, sperimentano una varietà di bisogni che comprendono non solo i bisogni fisici, che la condizione clinica richiede ma anche bisogni spirituali e sostegno emotivo6. Prendersi cura di queste persone e dei propri cari diventa quindi una grande sfida per la pratica infermieristica perché richiede abilità emotive, professionali e quindi una buona formazione nell’approccio ai morenti. Ovviamente questo tipo di assistenza ha delle ripercussioni di non poco conto sugli operatori sanitari coinvolti. Alcuni studi infatti hanno rivelato che l’assistenza al paziente morente suscita, in coloro che erogano salute e benessere, emozioni negative come sentimenti di impotenza, paura, angoscia e ansia. Queste emozioni poi si ripercuotono inevitabilmente sull’assistenza fornita con un impatto negativo6
In uno studio condotto in Iran su 155 infermieri, afferenti ai reparti di oncologia e terapia intensiva di 3 ospedali, è emersa la correlazione tra il grado di autonomia degli infermieri e le attitudini nei confronti dei pazienti morenti7. Il maggior livello di autonomia degli infermieri influenza positivamente le abilità del prendersi cura nel fine vita8.
Altro fattore che condiziona gli atteggiamenti degli infermieri e, di conseguenza l’assistenza ai pazienti morenti, è rappresentato dal livello di formazione. L’adeguata competenza professionale presuppone anche la formazione di atteggiamenti assistenziali positivi nei confronti della morte, del paziente e della sua famiglia, già dai corsi universitari di primo livello9. Una buona formazione del professionista garantisce un buon approccio e un’adeguata gestione situazionale nelle scelte e nelle decisioni dei familiari del paziente e nell’elaborazione del lutto10. È possibile dedurre quanto una buona assistenza al paziente nel fine vita sia legata ad una serie di fattori concatenati gli uni agli altri e quanto siano indispensabili per i pazienti e i loro familiari. Tutto questo contesto si amplifica e si complica notevolmente nei PS1 nei quali non lascia sempre, anzi quasi mai, spazio agli aspetti relazionali, comunicativi e al supporto emotivo ai pazienti. Il PS, erroneamente, è considerato un luogo in cui viene trattato il sintomo in emergenza e non il paziente, un posto che tralascia i vissuti delle persone perché la priorità non è lo stato psico-sociale ma esclusivamente quello fisio-patologico. Dalla letteratura emerge che gli atteggiamenti degli infermieri verso la cura per i malati terminali possono avere un importante influenza sull’assistenza erogata (Mastroianni,2015). Tali studi hanno esaminato le associazioni tra gli atteggiamenti personali verso la morte e la cura dei pazienti morenti. La maggior parte di questi studi si sono concentrati sulla figura dell’infermiere11 o studenti infermieri nella cura dei pazienti oncologici terminali.
A nostro conoscenza, non ci sono studi in Italia e pochi a livello internazionale1 che hanno indagato gli atteggiamenti degli infermieri e studenti infermieri nel fine vita nelle aree di emergenza-urgenza ed in particolare in PS.
Tali conoscenze potrebbero contribuire a promuovere l’adozione di atteggiamenti positivi negli infermieri e studenti infermieri, nelle cure di fine vita in PS.
L’obiettivo dello studio è quello di descrivere gli atteggiamenti degli infermieri e degli studenti infermieri nelle cure di fine vita in PS.
È stato condotto uno studio trasversale, nel periodo tra Giugno e Settembre 2017, con campionamento di convenienza di infermieri afferenti al PS del P.O. di “Pineta Grande” (n. 20) in provincia di Caserta ed al PS dell’A.O.R.N. “A. Cardarelli” di Napoli (n. 60). Il campione di studenti infermieri ha incluso tutti gli studenti che frequentavano il 3° anno (n. 40) del corso di laurea in Infermieristica dell’Università degli studi di Roma “Tor Vergata”, sede di Castel Volturno. La scelta di includere il 3° anno di corso è stata fatta considerando che, in linea con le attività didattiche programmate, l’insegnamento sull’infermieristica nelle cure di fine vita fosse stato completato.
Parole chiave: atteggiamenti, fine vita, infermieri, studenti infermieri, Pronto Soccorso, Strumento di indagine
Evaluation of nurses' attitudes in the care of dying patients: Survey in emergency treatment
ABSTRACT
The emergency-urgency area is a place of care in which patients are essentially unknown and potentially seriously ill or injured. The Accident & Emergency (A&E) nurse can also represent the driver of care and support for families. The process of providing end-of-life care for dying patients and support for their families is underestimated and there is little research available to support the contribution and actions of the emergency nurse towards the end of life1. On the other hand, sudden and shocking deaths, acute events or serious accidents, are part of the reality of these welfare settings in which death is not very far from the everyday life of an A&E nurse2-3. Furthermore, the attitudes of nurses to death and the dying can influence the quality of care provided during the critical or terminal phases of a person's life4. Although death is a universal phenomenon that affects all human beings, regardless of their living conditions, it is still perceived as a feared event and therefore people are not inclined to talk about it4. Everyone has a subjective attitude towards death, has their own way of dealing with it and experiencing it. Health workers, especially nurses and nursing students, play an important and fundamental role in caring for and taking care of dying people and their families5.
Patients at the end of their lives experience a variety of needs that include not only the physical needs and their clinical condition, but also spiritual needs and the need for emotional support6. Taking care of these people and their loved ones therefore becomes a great challenge for nursing because it requires emotional and professional skills and therefore good training in the approach taken towards the dying. Obviously this type of assistance has significant repercussions on the health workers involved. Indeed, some studies have revealed that assisting the dying patient raises negative emotions, such as feelings of impotence, fear, anguish and anxiety, in those who provide health and well-being. These emotions then inevitably have a negative impact on the assistance provided6. In a study conducted in Iran on 155 nurses, members of the oncology and intensive care units of 3 hospitals, a correlation emerged between the degree of autonomy of nurses and attitudes towards dying patients7. A higher level of nursing autonomy positively influences end-of-life care skills8.
Another factor that affects the attitudes of nurses and, consequently, the assistance given to dying patients, is represented by the level of training. Adequate professional competence also implies the formation of positive welfare attitudes towards death, the patient and their family, even from first level university courses9.
A good professional training guarantees a good approach and an adequate situational management in the choices and decisions of the patient's family and in the mourning process10. It is possible to deduce how good a patient's care is at the end of life is linked to a series of factors linked to each other and how indispensable they are for patients and their families.
All this context is amplified and complicated considerably in A&E1 in which it does not always, almost never, leave room for relational, communicative and emotional support to patients. A&E, mistakenly, is considered a place in which the symptom is treated with emergency and not the patient, a place that leaves out the experiences of people because the priority is not the psycho-social state but exclusively the physio-pathological one. From the literature it emerges that the attitudes of nurses to caring for terminally ill patients can have an important influence on the care provided (Mastroianni, 2015). These studies examined the associations between personal attitudes toward death and the care of dying patients. Most of these studies have focused on the figure of the nurse11 or nursing students in the care of terminal cancer patients. To our knowledge, there are no studies in Italy and few at the international level1 that have investigated the attitudes of nurses and nursing students towards the end of life in the emergency-urgency areas and in particular in A&E. Such knowledge could help promote the adoption of positive attitudes in nurses and nursing students, in end-of-life care in A&E.
The aim of the study is to describe the attitudes of nurses and nursing students in end-of-life care in A&E.
A cross-sectional study was conducted, in the period between June and September 2017, with convenience sampling of nurses belonging to the A&E of the "Pineta Grande" PO (n.20) in the province of Caserta and to the AORN "A. Cardarelli "of Naples (no. 60). The sample of nursing students included all the students attending the 3rd year (no. 40) of the degree course in Nursing at the University of Rome "Tor Vergata", home to Castel Volturno. The choice to include the 3rd year of the course was made considering that the part of the course with planned didactic activities and instruction on nursing in end of life care had been completed.
Keywords: attitudes, end of life, nurses, nursing students, emergency treatment, Survey tool
INTRODUZIONE
Dalla revisione della letteratura, emerge che la scala Frommel Attitudes Toward Care of The Dying (FATCOD) è uno strumento efficace per valutare l’atteggiamento degli infermieri e studenti infermieri rispetto al fine vita. La scala è stata validata in diverse lingue10, 12, ed è stata effettuato anche in Italia il processo di adattamento culturale e analisi delle proprietà psicometriche per la validazione del FATCOD A e B (Mastroianni, 2015). Lo strumento descrive le attitudini degli intervistati (infermieri e studenti infermieri) nelle cure di fine vita mediante 30 affermazioni, di cui 15 dichiarazioni positive (items 1, 2, 4, 10, 12, 16, 18, 20, 21, 22, 23, 24, 25, 27 e 30) e 15 dichiarazioni negative (items 3, 5, 6, 7, 8, 9, 11, 13, 14, 15, 17, 19, 26, 28 e 29) con 5 possibilità di risposta per ciascuna affermazione: sono fortemente contrario, sono contrario, non so, sono d’accordo, sono decisamente d’accordo. Il punteggio per ogni affermazione spazia da 1 a 5. Nelle dichiarazioni positive viene attribuito punteggio 1 (sono fortemente contrario) e 5 (sono fortemente d’accordo), mentre per le dichiarazioni negative i punteggi si invertono. Il possibile range del punteggio totale della scala va da 30 a 150. Un alto punteggio determinerà atteggiamenti positivi degli infermieri verso la cura dei pazienti morenti mentre un punteggio basso indicherà il contrario.
Dalla Scala FATCOD emergono sei dimensioni legate a:
- paura/malessere (items 1, 3, 5, 7, 8, 13, 14, 15 e 26);
- comunicazione (items 2, 6, 11, 27, 28 e 30);
- relazione (items 9, 10, 17, 21 e 29);
- famiglia come cura (items 12, 18 e 20);
- cura della famiglia (items 4, 16 e 22);
- cura attiva (items 19, 23, 24 e 25).
La dimensione paura/malessere raggruppa 9 items. Considera emozioni, quali la paura, il disagio, la speranza che gli infermieri avvertono e che quindi condizionano i loro atteggiamenti nei confronti dei pazienti in fine vita.
Le dimensioni comunicazione e relazione invece sono concetti che vanno di pari passo nell’assistenza ad un malato terminale. Instaurare un rapporto basato sulla comunicazione e quindi sulla fiducia è uno dei concetti di base dell’infermieristica. Un paziente informato e rassicurato è un paziente più compliante al piano terapeutico ed al percorso programmato dai professionisti della salute. Una buona relazione infatti promuove il benessere del paziente e la crescita esistenziale di chi presta assistenza9. La capacità infatti di rispondere a domande complesse sulla vita e la morte fa la differenza nell’abilità degli infermieri che affrontano malati in fine vita. Le dimensioni famiglia come cura e cura della famiglia nonostante sembrino etimologicamente riguardare lo stesso campo d’azione sono considerate secondo due differenti punti di vista. La cura della famiglia infatti è uno degli obiettivi posti dall’infermiere nella gestione del lutto, nella sua elaborazione e nella fase preparatoria al lutto stesso. La famiglia come cura invece prevede il coinvolgimento dei parenti ed altre persone significative durante la cura al fine di gestire meglio i loro bisogni fisici, clinici, spirituali, sociali e psicologici. In uno studio condotto in Cina evidenzia l’importanza del coinvolgimento delle famiglie nel processo di morte del proprio caro per gli infermieri poiché i parenti spesso fungono da intermediari tra i pazienti morenti e gli infermieri stessi13. La dimensione cura attiva infine raggruppa quattro items il cui obiettivo è quello di indagare quanto gli infermieri siano a favore o contrari a determinati processi assistenziali. L’obiettivo ultima della cura attiva è quello di mantenere una buona salute relativa alla qualità della vita. Sono stati somministrati rispettivamente FATCOD-A agli infermieri e del FATCOD-B8 agli studenti infermieri del 3° anno del Corso di Laurea. La differenza delle due versioni è limitata alla eliminazione delle parole “infermiera” o “cura” in nove elementi del modulo FATCOD B rispetto alla versione originale (Mastroianni, 2015).
Considerazioni etiche
Prima di procedere alla somministrazione dei questionari è stata chiesta e ottenuta l’autorizzazione dal Direttore Sanitario del P.O. “Pineta Grande” (CE) e dal Dirigente del Servizio delle Professioni Sanitarie dell’AORN del “A. Cardarelli” (Na). Il questionario è stato auto-somministrato e tutti hanno partecipato su base volontaria. È stata specificato e garantito l’anonimato ed il rispetto della privacy.
Ogni questionario inoltre è stato codificato con un numero di protocollo e riportato nel database per l’analisi dei dati.
Raccolta e analisi dei dati
I questionari sono stati consegnati ai Coordinatori Infermieristici di ciascun PS e successivamente distribuiti agli infermieri, che su base volontaria e in orario di servizio, li hanno compilati. A tutti è stata chiarita la natura dell’indagine e lo scopo dello studio, nonché il tempo richiesto per la compilazione, circa 10 minuti.
Una volta compilati, i questionari sono stati posti in una cartellina dedicata allo studio, denominata “FATCOD Infermieri” presente nella stanza del Coordinatore Infermieristico. Per gli studenti infermieri è stato consegnato il questionario a fine lezione nell’aula didattica del P.O di Castel Volturno; i questionari sono stati consegnati il giorno successivo e posti in una cartellina dedicata, conservata nella segreteria della sede del corso di laurea. Terminata l’indagine i questionari sono stati organizzati con il numero di protocollo e inseriti nel database.
Ogni voce di ogni sessione è stata codificata al fine di agevolare l’immissione dei dati nel file Excel e poi trasportata nel software statistico SPSS versione 22 per l’analisi dei dati. Di ogni singolo questionario è stato calcolato:
- il punteggio totale attribuendo ad ogni risposta i valori da 1 a 5 a seconda della dichiarazione espressa in relazione al singolo items (negativa o positiva);
- il punteggio di ognuna delle sei dimensioni che compongono il FATCOD.
La modalità adottata ha consentito di misurare:
- il punteggio totale medio di tutti i questionari;
- il punteggio totale medio di entrambi gruppi presi in esame;
- dati sono stati organizzati per effettuare l’analisi descrittiva, l’obiettivo dell’analisi descrittiva è quello di sintetizzare in forma tabellare tutte le informazioni.
RISULTATI
Dei 100 questionari distribuiti agli infermieri e studenti presi in esame, sono stati restituiti n. 82. In particolare hanno risposto: n. 35 (42.7%) degli studenti del corso di laurea che rappresenta l’88% del nostro campione; n. 47 (53.7%) su 60 questionari distribuiti agli infermieri. Difatti non si è riusciti a distribuire a tutti gli infermieri afferenti all’AORN Cardarelli (n.60), dei 40 consegnati ne sono stati restituiti n. 34 (85%) mentre dei 20 consegnati presso il P.O di Pineta Grande, sono stati restituiti solo n.13 (65%). Nella Tabella 1 sono riportate le caratteristiche generali del campione.

Relativamente al sesso il campione è distribuito equamente, 50% (n.41) maschi e 50% (n.41) femmine. La fascia di età in cui rientra il campione è ampia, dai 19 ai 62 anni, con una media di 37.7 anni. Solo nel FATCOD-A (per gli infermieri) era possibile indicare gli anni di servizio in PS, i risultati evidenziato un periodo piuttosto ampio, 1 a 41 anni lavorativi.
Nella Tabella 2 sono riportate, per ogni item, le percentuali di risposta di tutti i partecipanti per ogni opzione di risposta: FC (fortemente contrario), C (contrario), NS (non so), D (d’accordo), FD (fortemente d’accordo).


La suddivisione delle 6 dimensioni, Tabella 3 (Punteggi medi della scala FATCOD e delle singole dimensioni con relativa percentuale), ha permesso di rilevare le medie per singolo gruppo, infermieri 103.58 mentre gli studenti 102.42 con una media del campione totale di 104.35. Anche nelle singole dimensioni della FATCOD, non vi sono sostanziali differenze nelle risposte tra i due gruppi.

Nel grafico 1 sono rappresentate le dimensioni in percentuale delle risposte di tutto il campione. In particolare: il 30% per paura e malessere; il 20% per comunicazione; il 15% relazione; il 13% su cura attiva e l’11% per cura della famiglia e famiglia come cura.

DISCUSSIONE
L’indagine effettuata ha voluto indagare gli atteggiamenti degli infermieri e studenti infermieri in merito al fine vita in PS attraverso la scala FATCOD.
- nostri risultati mostrano che non ci sono sostanziali differenze tra i due gruppi, come riportato da altri studi che hanno comparato il gruppo di infermieri con gli studenti67.
In base al punteggio medio del campione emerge che, l’atteggiamento degli intervistati verso la cura e la morte dei pazienti in PS sia tendenzialmente positivo, 104.35 su un punteggio massimo di 150. Secondo quanto presente in letteratura infatti, quanto maggiore è il punteggio medio del FATCOD tanto più positivo sarà l’atteggiamento dei professionisti verso la cura e la morte dei malati terminali (Mastroianni, 2015; Wolf, 2015;Braun,2010) .
Questi risultati però vanno interpretati con cautela, non essendoci un chiaro cut-off di valutazione delle risposte positive o negative ma una valutazione delle medie in base ai punteggi ottenuti. L’analisi, pertanto dei risultati ottenuti, va effettuata con la letteratura di riferimento. Sebbene la media delle risposte sia alta, la comparazione con studi analoghi mostrano risultati più bassi rispetto allo studio svedese su un campione di 100 studenti (media tra i 125-126) e gli infermieri (media 129-130) che lavorano nelle unità oncologiche, cure palliative o reparti chirurgici (Henoch,2014). Risultati leggermente più bassi sempre in un altro studio svedese, su un campione di studenti afferenti ai tre anni del corso di studio, mostrano comunque livelli più alti di atteggiamenti positivi rispetto ai nostri risultati10. L’indagine condotta da Hagelin conferma l’ipotesi dello studio secondo il quale i livelli di atteggiamenti positivi più alti si sono rilevati negli studenti del terzo anno rispetto a quelli del primo poiché il percorso di studio e l’esperienza di tirocinio verso i pazienti morenti, aumentano la consapevolezza del caring e riducono la paura di affrontare il fine vita e sostenere i familiari nella perdita del proprio caro. Altro studio effettuato solo sulla popolazione di studenti infermieri al quarto anno in Palestina14, (si assume che sia comparabile al nostro terzo anno), e quello effettuato in Turchia15, mostrano invece dei risultati più bassi, (media 96.96 Abu-El-Noor; media 95.22 Arslan) rispetto al nostro campione (Tabella 4).

Gli autori di questi studi suggeriscono che tale similitudine di risultati sia dovuta alla condivisione dei paesi arabi di alcuni valori religiosi e culturali che possono influenzare gli atteggiamenti verso i pazienti morenti. Atteggiamenti positivi nei dipartimenti di emergenza sono emersi dallo studio condotto su un campione di 1879 infermieri membri del Emergency Nurses Association (ENA) negli Stati Uniti1. L’alto livello (media 131±10) degli atteggiamenti verso le cure del fine vita riportati in questo studio, mostrano un livello di consapevolezza e abilità degli infermieri dettato sia dalla formazione che dall’esperienza in questi ambiti. Gli infermieri dell’emergenza sono consapevoli, infatti, che le proprie opinioni culturali e le credenze sociali possono influire nel fine vita. Ma emerge anche altro, la mancanza di tempo, spazio e risorse incide anche sull’assistenza ai pazienti morenti e supporto ai familiari. Tali aspetti rappresentano una sfida per il care in tali ambiti per il carico emotivo e mancate risorse adeguate. Lo studio è stato condotto utilizzando il metodo misto, attraverso le interviste sono emerse le difficoltà degli infermieri che non erano relative alle abilità, consapevolezza o atteggiamenti ma piuttosto all’idea che il PS sia il “luogo meno adatto per morire” per il caos, il rumore e per l’imprevedibilità delle attività nell’emergenza. Il livello degli atteggiamenti del nostro campione, comparato con lo studio di Wolf, è moderatamente inferiore e riportano atteggiamenti meno positivi. In particolare le dimensioni della cura della famiglia e famiglia come cura, riflettono la mancata consapevolezza del supporto ai familiari e nell’elaborazione del lutto. Paura, angoscia, e l’ansia sono descritte come le barriere più frequenti agli atteggiamenti appropriati verso la morte e il morire. La paura che gli studenti spesso affrontano quando si prende cura di un paziente terminale, possono essere collegati alla paura di perdere il sé, la paura dell’ignoto e paura del dolore e della sofferenza (Braun et al., 2010). La scelta del campione degli studenti del 3° anno ha confermato tale grado di formazione, gli studenti hanno atteggiamenti positivi in questa dimensione, probabilmente perché hanno già affrontato la morte durante le ore di tirocinio e completato il percorso formativo. L’età giovane e la mancata esperienza degli studenti verso la morte, infatti influenzano gli atteggiamenti16 come riportato nello studio di Hugelin negli studenti infermieri del primo anno del corso di laurea rispetto agli altri. La Scala FATCOD è un valido strumento per poter meglio comprendere gli atteggiamenti degli infermieri e studenti infermieri ma è necessario correlare tali dati con altre variabili, come le condizioni socio-demografiche e le convinzioni religiose che possano influenzare gli atteggiamenti verso la morte. Altro limite è rappresentato dalla ridotta dimensione del campione e dal mancato confronto con le due Strutture ospedaliere prese in esame, troppo diverse per essere correlate tra loro.
CONCLUSIONI
L’assistenza infermieristica ai pazienti in fine vita ha un enorme peso sul personale infermieristico. L’infermiere è chiamato a mettere in campo abilità professionali, una buona capacità comunicativa e relazionale e al contempo a gestire le proprie emozioni per poter garantire una buona assistenza al paziente in fine vita.
Lavorare quotidianamente a contatto con la morte porta a conseguenze inevitabili per il vissuto del personale. Tali situazioni possono essere fonti di sentimenti importanti: senso di angoscia, paura, timore di non essere in grado di affrontare determinate situazioni, impotenza, senso di responsabilità. Gli atteggiamenti degli infermieri possono essere migliorati soprattutto verso alcune dimensioni della FATCOD come “Famiglia come cura”, “Cura della famiglia” e “Cura attiva” in merito alle attitudini verso la gestione del lutto, il coinvolgimento dei parenti ed altre persone significative durante la cura al fine di gestire meglio i loro bisogni fisici, clinici, spirituali, sociali e psicologici.
Bibliografia
- Wolf LA, Delao AM, Perhats C, Clark PR, Moon MD, Baker KM, et al. Exploring the Management of Death: Emergency Nurses’ Perceptions of Challenges and Facilitators in the Provision of End-of- Life Care in the Emergency Department. J Emerg Nurs. 2015 Sep;41(5):e23-33.
- Manton A. Death in the Emergency Department. J Emerg Nurs. 2016 May;42(3):195.
- -Labelli E, Bertossi L, Cortello C. Morte e morire: le emozioni vissute dagli infermieri in pronto soccorso. Aniarti. 2011; 28(3): 31.35.
- Peters L, Cant R, Payne S, O’Connor M, McDermott F, Hood K, Morphet J, Shimoinaba K. How death anxiety impacts nurses’ caring for patients at the end of life: a review of literature. Open Nurs J, 2013; 7: 14-21
- Dunn K.S , Otten C. , Stephens E. Nursing experience and the care of dying patients. Oncology Nursing Forum, 2005; 32(1), 97-104;
- Gama G, Barbosa F, Vieira M. Factors influenced nurses’ attitudes toward death. International Journal of Palliative Nursing, 2012; 18(6), 267-273.
- Iranmanesh S, Razban F, Ghazanfari Z , Nejad AT. Nurses’ professional autonomy and attitudes toward caring for dying patients in South-East Iran.Int J PalliatNurs. 2014 Jun; 20(6): 294-300.
- Iranmanesh S, Razban F, Ghazanfari Z, Nejad AT. Nurses’ professional autonomy and attitudes toward caring for dying patients in South-East Iran. Int J Palliat Nurs. 2014 Jun; 20(6): 294-300.
- Mastroianni C, Piredda M, Taboga C, Mirabella F, Marfoli E, Casale G, Matarese M, Frommelt K, De Marinis M. Frommelt attitudes toward care of the dying scale form B: psychometric testing of italian version for students. Omega (Westport), 2015; 70(3): 227-250
- Henoch I, Browall M, Melin-Johansson C, Danielson E, Udo C, Johansson Sundler A, et al. The Swedish version of the Frommelt Attitude Toward Care of the Dying scale: aspects of validity and factors influencing nurses’ and nursing students’ attitudes. Cancer Nurs. 2014 Jan-Feb;37(1):E1-11.
- Braun M, Gordon D, Uziely B. Associations between oncology nurses’ attitudes toward death and caring for dying patients. Oncol Nurs Forum, 2010; 37(1): E43-E49
- Wang LP, Li YJ, YanWZ, Li GM. Development and psychometric testing chinese version of the Frommelt Attitude Toward Care of the Dying Scale, Form B in nurses and nursing students. J Cancer Educ. 2016 Mar; 31(1): 123-30;
- Zheng R, GuoQH, Dong FQ, Owens G. Chinese oncology nurses’ experience on caring for dying patients who are on their final days: a qualitative study. Int J Nurs. Stud. 2015; 52: 288-296;
- Abu-El-Noor NI, Abu-El-Noor MK. Attitude of Palestinian Nursing Students Toward Caring for Dying Patients: A Call for Change in Health Education Policy. J Holist Nurs. 2016 Jun;34(2):193-9.
- Arslan, D, Akca N. K., Simsek N, & Zorba P. Student nurses’ attitudes toward dying patients in Central Anatolia. Int J Nurs Knowl. 2014 Oct;25(3):183-8.
- Hagelin CL, Melin-Johansson C, Henoch I, Bergh I Ek K, Hammarlund K, et al. Factors influencing attitude toward care of dying patients in first-year nursing students. Int J Palliat Nurs. 2016 Jan;22(1):28-36.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.

