Fabio Baldini1*, Giacomo De Simone2, Stefano Musolesi3
- Infermiere, Dipartimento di Emergenza e Accettazione, Pronto Soccorso, Ausl della Romagna, Ravenna;
- Infermiere, Dipartimento Chirurgico, Chirurgia Generale e Toracica, Asl02 Abruzzo Lanciano-Vasto-Chieti, Chieti;
- Infermiere, Dipartimento di Emergenza, Centrale Operativa e 118, Ausl di Bologna, Bologna;
* Corresponding Author: Fabio Baldini, Dipartimento di Emergenza e Accettazione, Pronto Soccorso, Ausl della Romagna, Ravenna (Italia). E-mail: fabiobaldini1994@hotmail.it
DOI: 10.32549/OPI-NSC-40
Cita questo articolo
ABSTRACT
Introduzione: Il fattore tempo nel soccorso preospedaliero viene preso come riferimento per valutare l’efficienza dei servizi di emergenza medica (EMS). La comunità scientifica è concorde nell’affermare che la sopravvivenza di una vittima di trauma grave, aumenti in seguito ad una riduzione del tempo preospedaliero. L’ipotesi dell’importanza del tempo preospedaliero rimane, in tema di trauma, però controversa. Lo scopo di questo studio è di determinare il tempo preospedaliero e i relativi sottointervalli nei soggetti vittime di trauma, trasportati tramite ambulanza all’interno del Trauma System Emilia Est (Emilia Romagna) e di verificare se l’arrivo in ospedale del soggetto infortunato avviene in un tempo ≤ a 60 minuti e se il tempo sulla scena è ≤ a 15 minuti. I due tempi, presi come target di confronto, rappresentano valori di riferimento negli Stati Uniti, rispettivamente: (1) la golden hour, (2) il tempo preospedaliero medio sulla scena statunitense per un’ambulanza.
Materiali e Metodi: Studio osservazionale retrospettivo su tutti i trasporti che hanno avuto come codice di rientro 2 o 3, avvenuti tramite ambulanza, di pazienti vittime di trauma in fase preospedaliera tra il 2016 e il 2018.
Risultati: Il 74.6% (833/1116) dei casi ha soddisfatto i criteri di inclusione. Il tempo preospedaliero medio impiegato da un’ambulanza nella gestione di un trauma è risultato essere di 56.3 minuti. La durata media dei relativi sottointervalli è risultata essere di: tempo di risposta 9.4 minuti; tempo sulla scena 30.1 minuti; tempo di trasporto 16.4 minuti. Nel 62.1% (n=517) dei casi l’ospedalizzazione è avvenuta in tempi ≤ a 60 minuti. Nel 14.8% (n=123) dei casi l’equipaggio di soccorso è rimasto sulla scena per un tempo ≤ a 15 minuti. I pazienti sono stati trasportati nel 35.9% (n=299) dei casi in un ospedale Hub (Trauma Center).
Discussione: Oltre la metà dei trasporti, tramite ambulanza, sono avvenuti rispettando la golden hour. Il tempo sulla scena risulta essere il doppio di quello preso come riferimento dalla realtà statunitense (30.1 minuti versus 15 minuti). Le indicazioni suggerite dagli autori per ridurre i tempi preospedalieri sono: (1) aumento della formazione/simulazioni; (2) maggiori efficienza delle reti ospedaliere; (3) rapida centralizzazione “Hub”; (4) maggiore raccolta/analisi dei dati.
Parole Chiave: servizi di emergenza medica, trauma, tempo, golden hour, ambulanza.
PRE-HOSPITAL TIMING AND EMERGENCY MEDICAL SERVICES: PRELIMINARY STUDY AT THE EMILIA EST TRAUMA SYSTEM
ABSTRACT
Introduction: The time factor in prehospital rescue is taken a reference to evaluate the efficiency of the emergency medical services (EMS). The scientific community agrees that the survival of a victim of a major trauma increase following a reduction of the pre-hospital time. The hypothesis of the importance of the prehospital time remains, in terms of trauma, although controversial.
The purpose of the study is to determine the prehospital time and related subintervals in the victims of trauma, transported by ambulance in the Trauma System Emilia Est (region Emilia Romagna) and to check whether the injured person arrives at the hospital in a time ≤ 60 minutes and if the on-scene time is ≤ 15 minutes. The two times, taken as a comparison target, represent reference values in the United States, respectively: (1) the golden hour; (2) the ambulance’s average prehospital on-scene time in US.
Materials and Methods: Retrospective observational study on all transports that had as a return code 2 or 3, which occurred by ambulance, of patients suffering trauma in the prehospital phase between 2016 and 2018.
Results: The 74.6% ( 833/1116 cases) met the inclusion criteria. The average prehospital time an ambulance spent managing trauma was of 56.3 minutes. The average duration of the relevant sub-range was found to be: response time 9.4 minutes; on-scene time 30.1 minutes; transport time 16.4 minutes. In 62.1% (No.517) of cases, hospitalization took place in a time ≤ 60 minutes. In 14.8% (No.123) of the cases, the rescue crew remained at the scene for a time ≤ 15 minutes. Patients were transported in 35.9% (No.299) of cases to a Hub hospital (Trauma Center).
Discussion: More than half of the transports, by ambulance, took place while respecting the golden hour. On-scene time is twice as long as the US reality (30.1 minutes instead of 15 minutes). The indications suggested by the authors to reduce prehospital times are: (1) increased training/simulations; (2) increased efficiency of hospital networks; (3) rapid centralization “Hub”; (4) increased data collection/analysis.
Keywords: emergency medical services, trauma; time, golden hour, ambulance.
INTRODUZIONE
Il trauma rappresenta un importante problema di salute pubblica. Indicato come una delle principali cause di morte nei paesi sviluppati, ogni anno più di cinque milioni di persone vanno incontro a lesioni fatali, rappresentando il 9% delle morti mondiali [1]. In Italia, il trauma viene principalmente associato ad incidenti stradali [2]. Nel 2018, nel nostro paese gli incidenti stradali stimati sono risultati essere oltre 170 mila, con un tasso di mortalità di 55 morti per milione di abitanti [3].
I servizi di emergenza medica (EMS) e il sistema di gestione del trauma (Trauma System) italiani, sono stati progettati e implementati al fine di ridurre le morti, fornendo un accesso tempestivo alla cura. A tal proposito, l’attenzione dei decisori delle politiche sanitarie è da sempre rivolta alla riduzione dei tempi preospedalieri [4]. Ciò si basa sul principio che il tempo sia un fattore fondamentale nel determinare l’esito di un paziente traumatizzato [5]. Ridurre al minimo i tempi preospedalieri, porterebbe quindi a potenziali benefici in termini di sopravvivenza per la vittima soggetta ad un trauma [6].
In Italia, il fattore tempo viene preso come riferimento per valutare l’efficienza di EMS in base a quanto riportato in un’integrazione relativa al DPR del ’92 [7]. Uno dei principi fondamentali nella cura del trauma è la golden hour [8]. L’idea di fondo si basa sul fatto che le vittime di trauma abbiano risultati migliori nei casi in cui le cure ospedaliere avvengano entro 60 minuti dall’evento [9,10]. Superato questo lasso di tempo infatti, il rischio di morte o la gravità delle lesioni aumentano in modo significativo [11]. Attualmente non ci sono studi, nella popolazione civile,che sostengano o meno l’idea che un trasporto rapido sia universalmente la strategia migliore [10]. La maggior parte degli studi non è riuscita a collegare l’aumento del tempo preospedaliero ad outcome peggiori [9,12,13]. La comunità scientifica concorda sul fatto che per tutti i pazienti traumatizzati debba essere attuata una rapida ospedalizzazione, preceduta da un’accurata assistenza sulla scena [14,15]. Nel soggetto vittima di trauma, alcune complicanze possono insorgere col passare dei minuti e se non rapidamente corrette tramite adeguati trattamenti, possono portare alla morte [16].
Il tempo sulla scena interessa la maggior parte della durata dell’intervento preospedaliero e, di conseguenza, dovrebbe essere ridotto al minimo, consentendo solo l’esecuzione delle procedure essenziali necessarie per stabilizzare il soggetto, prima del trasporto verso l’ospedale [17].
Ad oggi la letteratura disponibile non è in grado di definire quali tempi o intervalli siano attualmente impiegati dal personale EMS per garantire gli standard minimi di cura per il paziente traumatico. Quantificare ogni singolo intervallo del tempo preospedaliero, in particolare il tempo sulla scena, potrebbe rappresentare un tassello essenziale per valutare l’efficienza di EMS nella gestione del trauma.
Obiettivo dello studio
Lo studio si è posto tre obiettivi:
- determinare gli intervalli di tempo preospedaliero nei soggetti vittime di un trauma grave in un Trauma System dell’Italia Settentrionale;
- determinare la frequenza dei casi in cui l’ambulanza ha impiegato un tempo preospedaliero totale ≤ a 60 minuti (golden hour, valore di riferimento in USA);
- determinare, prendendo come riferimento il modello preospedaliero statunitense, la frequenza dei casi in cui l’ambulanza ha impiegato sulla scena un tempo ≤ a 15 minuti [11].
MATERIALE E METODI
Disegno dello studio
E’ stato condotto uno studio osservazionale retrospettivo su tutti i traumi avvenuti in un Trauma System dell’Emilia Romagna trasportati, tramite ambulanza, al Pronto Soccorso tra il 2016 e il 2018.
Setting
L’Emilia Romagna è una regione la cui popolazione conta approssimativamente 4.5 milioni di abitanti, con una superficie di circa 22.500 km2 [18]. Nel 2002 la regione ha suddiviso il proprio territorio in tre SIAT (Sistema Integrato per l’Assistenza al Trauma Maggiore): Emilia Est, Emilia Ovest, Romagna [19]. Ogni SIAT funziona secondo il modello “Hub and Spoke”: i casi più complessi vengono centralizzati in strutture di assistenza altamente specializzate, definiti Trauma Center (Hub), collegati a loro volta ad una rete di ospedali periferici (Spoke) [19]. L’area di interesse dello studio era il SIAT Emilia Est.
Popolazione
Il campione dello studio comprendeva tutti i trasporti, in ambulanza, di vittime di trauma ospedalizzati in codice di rientro 2 o 3. I dati raccolti sono stati forniti dalla Centrale Operativa (CO) 118 Emilia Est. Il Comitato Etico dell’Ausl di Bologna ha fornito il proprio consenso alla realizzazione dello studio. Per questo studio non è stata necessaria nessuna approvazione etica formale da parte del Comitato Etico locale. Al fine di garantire la totale privacy dell’infortunato, il dataset fornitoci includeva le sole informazioni generiche sul trauma, ovvero anno e luogo dell’evento, nonché i tempi, con data e orari precisi, riguardanti tutti i movimenti delle ambulanze dalla loro attivazione fino all’arrivo in Pronto Soccorso. Lo studio non ha ricevuto alcuna forma di finanziamento per la sua realizzazione ed è stato condotto in conformità con le considerazioni etiche della Dichiarazione di Helsinki.
Lo studio ha rispettato i seguenti criteri di inclusione ed esclusione.
Criteri di inclusione:
- Periodo 2016 – 2018;
- Patologia in esame C01 “trauma”
- Codice di rientro 2 o 3;
- Area in studio: SIAT Emilia Est;
- Ospedalizzazione tramite ambulanza;
- Informazioni presenti nel database fornite di dati completi;
Criteri di esclusione:
- Eliambulanze coinvolte sull’intervento;
- Area geografica estranea al Trauma System Emilia Est;
- Informazioni anche parzialmente non complete nel database;
Analisi Statistica
Sono state usate statistiche descrittive per delineare il campione di studio, in particolare attraverso medie aritmetiche, frequenza relativa e percentuale. I dati utilizzati per lo studio di questa analisi sono stati gestiti ed elaborati tramite un foglio di calcolo Excel.
Il database includeva informazioni su date e orari di: 1) ricezione delle chiamate di soccorso; 2) invio di ambulanze; 3) arrivo del personale di ambulanza sulla scena; 4) partenza dalla scena; 5) arrivo in ospedale.
I tempi, espressi come minuti e ore, sono stati calcolati tramite Microsoft Excel attraverso formule di sottrazione. Per avere una visione più chiara e immediata dei risultati ottenuti, sono stati creati dei grafici opportuni, quali diagrammi a torta e istogrammi.
RISULTATI
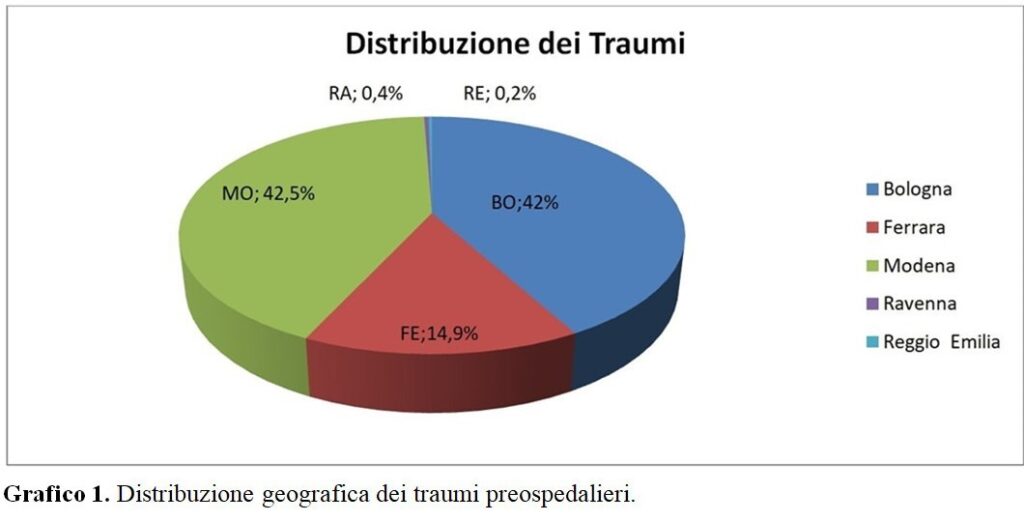
Tra il 2016 ed il 2018, 1116 casi hanno soddisfatto i criteri di inclusione. La mancanza di dati ha portato all’esclusione del 25.4% (n=283) dei servizi. Un totale di 833 trasporti (74.6%) ha presentato informazioni complete. Il Grafico 1 riporta l’area geografica di intervento delle ambulanze stratificate per provincie.
Obiettivo 1: analisi dei tempi del SIAT Emilia Est
Il tempo preospedaliero totale (TPT) è definito come il periodo che intercorre tra l’avvenuto incidente e l’ammissione del paziente in Pronto Soccorso. Si compone di tre intervalli [20]:
- tempo di risposta (RT), intervallo in cui è avvenuto il trauma fino all’arrivo sulla scena del primo mezzo del 118;
- tempo sulla scena (OST), tempo in cui il personale EMS, giunto sulla scena, gestisce il paziente, fino alla sua partenza verso il Pronto Soccorso;
- tempo di trasporto (TT), periodo di tempo che intercorre dalla partenza del mezzo dalla scena dell’evento fino all’arrivo in ospedale.
Il nostro studio ha individuato, mediamente, un tempo preospedaliero totale (TPT) di 56.3 minuti, impiegato per la gestione di un trauma. I tempi medi di risposta, scena e trasporto calcolati sono risultati essere, rispettivamente, di 9.4 minuti, 30.1 minuti e 16.4 minuti. La Tabella 1 riporta i diversi tempi preospedalieri medi delle ambulanze stratificati per province.
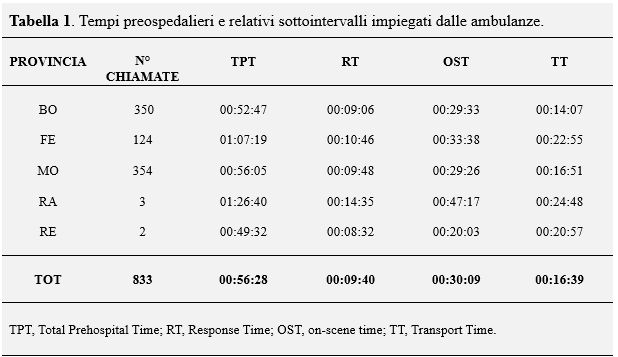
Il 64.1% (n=534) del campione è stato ammesso ad una struttura Spoke, rispetto al 35.9% (n=299) che è stato trasportato in una struttura Hub. Dei 534 pazienti ammessi ad una struttura Spoke, 433 di essi (81.1%) veniva indirizzato in strutture dotate di risorse specialistiche specifiche (es. neurochirurgia).
Obiettivo 2: golden hour
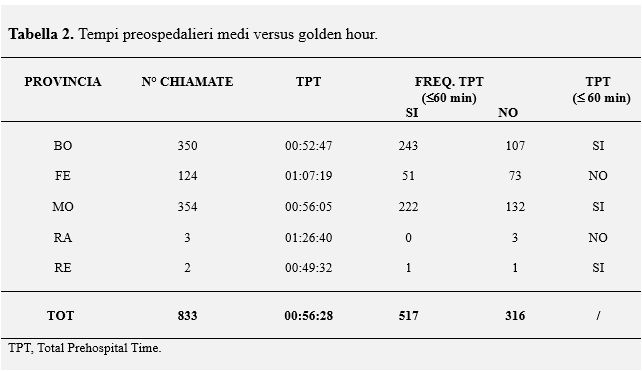
Come si evince dalla Tabella 2, il 62.1% (n=517) dei TPT registrati è stato ≤ a 60 minuti. La maggior parte dei trasporti di pazienti critici sono avvenuti con tempi preospedalieri in grado di rispecchiare il principio della golden hour. Nel 37.9% (n=316) dei casi, tuttavia, sono state registrate tempistiche superiori.
Il Grafico 2 evidenzia le differenze dei tempi preospedalieri delle ambulanze rispetto al concetto di golden hour.
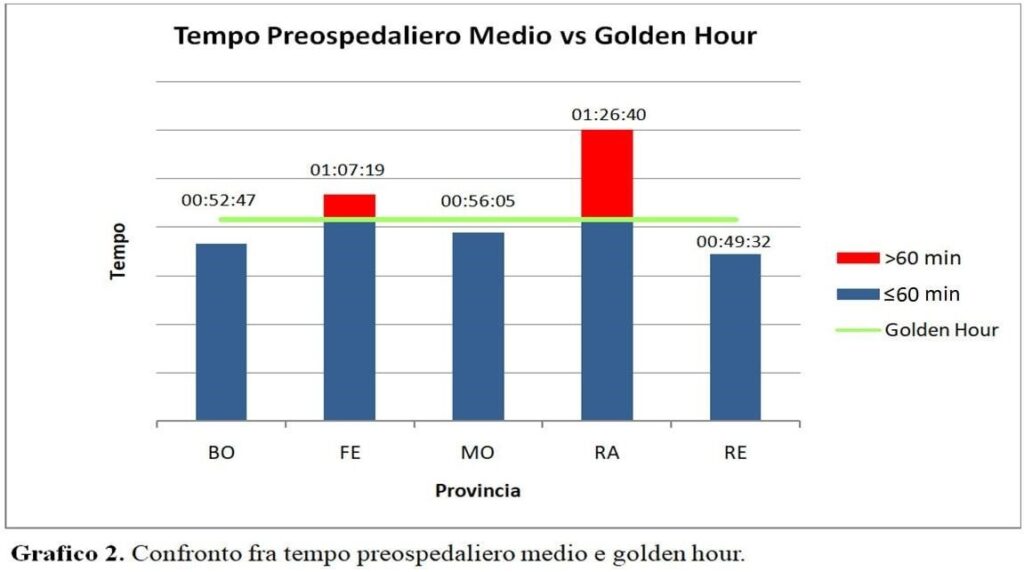
La linea orizzontale verde rappresenta i 60 minuti entro i quali l’assistenza preospedaliera di un trauma dovrebbe essere eseguita, secondo quanto preso come riferimento dalla letteratura.
Obiettivo 3: confronto tra letteratura e tempo sulla scena
La meta-analisi sviluppata da Carr et al. [11], è stata presa come modello di confronto in quanto fornisce misure riepilogative per tutti gli intervalli di tempo dei mezzi di soccorso negli USA. La ricerca ha fatto emergere come un’ambulanza statunitense impieghi, sulla scena di un trauma, approssimativamente 15 minuti.
Il Grafico 3 confronta gli intervalli sulla scena, da noi registrati, con le medie riportate dalla meta-analisi statunitense, stratificati per province. La linea verde orizzontale rappresenta i tempi medi dei mezzi statunitensi.
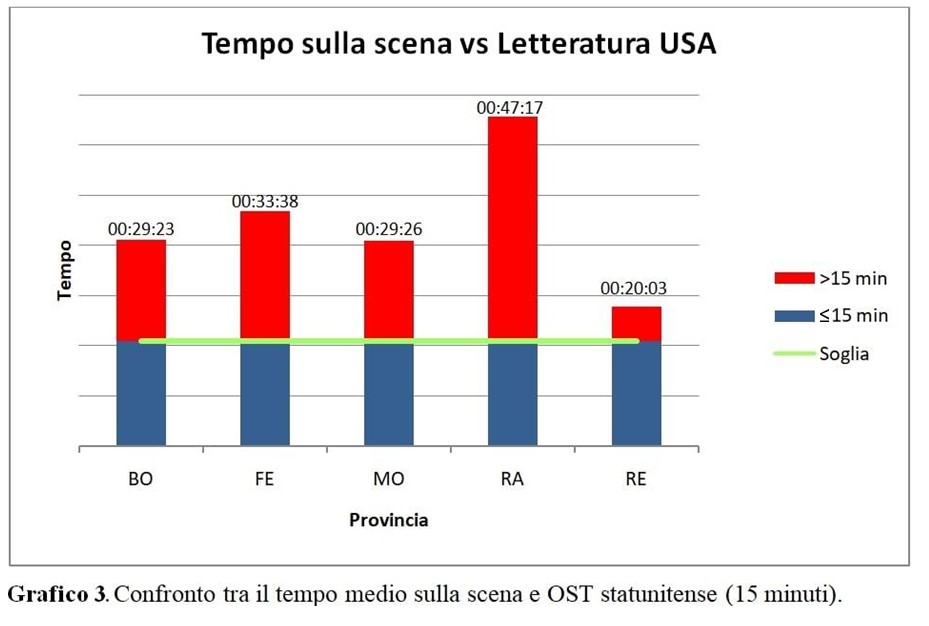
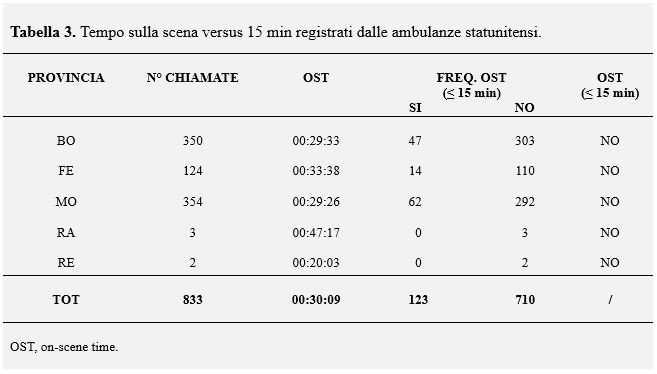
Solo il 14.8% (n=123) delle ambulanze ha registrato OST ≤ a 15 minuti. L’85.2% (n=710) ha superato i tempi sulla scena statunitense. L’OST in questo studio è risultato il doppio rispetto agli Stati Uniti (30.1 versus 15 minuti).
Nessuna provincia è riuscita a riportare tempi rientranti nei target impostoci, anzi, abbiamo osservato un tasso di fallimento superiore all’80% (Tabella 3).
DISCUSSIONE
Total Prehospital Time (TPT)
Lo studio evidenzia come il paziente vittima di trauma grave viene gestito dall’ambulanza nella maggior parte dei casi con TPT ≤ a 60 minuti: oltre il 60% dei servizi sono rientrati nel timing della golden hour. Confrontando i dati ricavati con quanto riportato in letteratura, si evidenzia come il TPT medio risulti essere distante sia da realtà europee che extraeuropee [11,14]. Negli Stati Uniti un’ambulanza impiega TPT medi inferiori a quelli da noi osservati, compresi tra i 31 minuti e 43 minuti [11]. Le ambulanze tedesche, differentemente, hanno presentato tempi più dilatati: 69.4 minuti [14]. La diversa organizzazione dell’assistenza preospedaliera potrebbe essere alla base delle differenti tempistiche. Negli Stati Uniti il primo mezzo che interviene è autonomo nell’effettuare le manovre salvavita, mentre in Germania, come in Italia, vengono coinvolte più figure professionali con diversi livelli di autonomia [21-23]. Se da un lato può essere un aiuto lavorare con un numero maggiore di persone, si è notato che più è alto il numero di soccorritori, maggiore è il tempo sulla scena [24,25].
Lo studio non permette di correlare il TPT e i relativi sottointervalli con la mortalità da trauma, ciò è dovuto all’assenza di informazioni dettagliate sul paziente e sugli interventi attuati.
Nonostante ciò, gli studi presenti in letteratura permettono di ipotizzare che i mezzi di soccorso analizzati, abbiano garantito dei TPT confortanti: essi hanno dimostrato come i pazienti che sono arrivati entro 60-65 minuti dalla lesione abbiano mostrato una mortalità ridotta per trauma [26,27]. Sampalis et al. [28] hanno inoltre osservato come ad un TPT superiore ai 60 minuti, fosse associato un rischio di morte tre volte superiore entro 6 giorni dalla lesione. La comunità scientifica sostiene che esistano sottogruppi di popolazione, quali i traumi penetranti, che beneficiano in termini di maggiore sopravvivenza, di una riduzione dei tempi preospedalieri [29], si stima infatti, che per i pazienti gravemente feriti, ogni 10 minuti di ritardo dal trattamento definitivo, la sopravvivenza diminuisca del 10% [30]. Le diverse politiche sanitarie nel mondo portano a sviluppare protocolli EMS differenti e unici con conseguenti aumenti o riduzione nei tempi [31].
Response Time (RT)
Il tempo di risposta è direttamente influenzato dalla distanza dell’incidente, dalla velocità massima alla quale un’ambulanza può viaggiare in sicurezza, dalla presenza di traffico e dalle condizioni della carreggiata [11]. Un’integrazione del DPR del ’92 raccomanda, come in Italia, i tempi di arrivo del primo mezzo di soccorso debbano essere inferiori a 8 minuti per l’area urbana e a 20 minuti per l’area extraurbana [7]. I nostri dati tuttavia, non hanno potuto valutare questa relazione, poiché dalle informazioni in nostro possesso non possiamo distinguere se l’evento si sia verificato in area urbana o extraurbana, inoltre ciò da noi stimato deriva da una media di dati aggregati. La carenza di informazioni sul luogo dell’evento ci impedisce di confrontare i nostri tempi con la realtà statunitense presa come modello di confronto, limitando ulteriormente le nostre osservazioni. I tempi di risposta USA tuttavia, risultano essere inferiori se paragonati ai valori da noi documentati [11]. Ciò può risultare preoccupante se si considerassero le conclusioni di Harmsen et al. [8], in cui si è osservato come un RT elevato possa influenzare negativamente la morte del paziente vittima di trauma indifferenziato.
On-scene Time (OST)
L’intervallo sulla scena da noi registrato è risultato essere il doppio rispetto ai dati USA. Meno del 15% dei servizi ha rispettato i tempi sulla scena americani. Differentemente dalla realtà statunitense, i dati registrati si accostano molto a quelli estrapolati dal registro traumi tedesco [14].
Aumenti o riduzioni dell’OST possono avere un’eziologia multifattoriale, in riferimento o a circostanze inerenti la scena o alla correlazione con il numero di manovre effettuate sull’infortunato. In relazione a queste ultime, è stato stimato come il tempo necessario per iniziare un’infusione endovenosa sulla scena vari tra 2 a 12 minuti [15]. Oltre a ciò, Hoyer et al. [24] osservarono un aumento dell’ OST di 7.5 minuti in pazienti che ricevevano l’intubazione in loco, con conseguenti aumenti dei tempi e successivi ritardi all’assistenza definitiva. Eckstein et al. [32] hanno suggerito come l’addestramento avanzato del personale di soccorso possa comportare un tempo di scena più breve. Uno studio inglese [33] ha dimostrato come l’OST si riduceva drasticamente in presenza di un team con formazione avanzata rispetto ad una squadra di soccorso base. In accordo con questi studi, è possibile ipotizzare che anche in Italia, una maggiore formazione del personale di soccorso possa contribuire sensibilmente alla riduzione dell’OST.
L’OST più breve nello studio statunitense di riferimento potrebbe essere attribuibile all’uso dell’approccio “scoop and run”. Tale metodologia, nei soggetti vittime di trauma penetrante, favorisce l’aumento della sopravvivenza [34]. McCoy et al. [29] osservarono come a un OST maggiore di 20 minuti fosse associato un aumento della mortalità rispetto ad uno minore di 10 minuti, in caso di lesione penetrante. Dalle conclusioni di McCoy et al. [29], i nostri tempi sulla scena risultano essere preoccupanti per la sopravvivenza, nell’ipotesi di pazienti che subiscono un trauma penetrante.
Il tempo sulla scena è l’intervallo preospedaliero in cui i sistemi EMS hanno il maggior potere di controllo. Ridurlo per la giusta tipologia di paziente dovrebbe rappresentare una priorità per i gestori delle politiche sanitarie italiane, andando a modificare i vari protocolli EMS locali e incrementando la formazione del personale sanitario.
Transport Time (TT)
I nostri tempi risultano quasi in linea con i TT delle ambulanze tedesche, ma distanti dalla realtà statunitense [11,14]. Il TT influenza la mortalità e la durata della degenza ospedaliera nel paziente traumatizzato [13,35]. La letteratura suggerisce come TT più lunghi influenzino negativamente la sopravvivenza nel caso di paziente con trauma indifferenziato [8]. La nostra ricerca non può spiegare perché si siano osservati TT maggiori rispetto alla realtà USA, in quanto non siamo a conoscenza dei fattori che influenzano ogni intervento, come: distanza, condizioni stradali, velocità del mezzo etc.
E’ noto il beneficio, in termini di maggiore sopravvivenza, del trattamento del ferito in un Trauma Center designato [36]. Nonostante ciò, la nostra analisi mostra come nel Trauma System preso in esame, i pazienti vengano ospedalizzati preferibilmente in un ospedale Spoke piuttosto che in un ospedale Hub (64.1% versus 35.9%).
CONCLUSIONE
Lo studio non può dimostrare se i tempi dei mezzi EMS analizzati nella gestione del trauma abbiano avuto impatti positivi o negativi sulla sopravvivenza. Forniamo, però, ai sistemi di emergenza la possibilità di confrontare i loro intervalli di assistenza preospedaliera con quelli osservati in questa analisi. Le medie che abbiamo ottenuto devono fare riflettere sul perché si sia osservato un tempo medio sulla scena così prolungato rispetto al modello statunitense preso come riferimento. E’ possibile ipotizzare che per ridurre i tempi sia necessario: 1) aumentare la formazione/simulazioni del personale; 2) una maggiore efficienza delle reti ospedaliere; 3) una rapida centralizzazione “Hub”; 4) una maggiore raccolta/analisi dei dati.
Limiti dello studio
Questa valutazione del servizio EMS si basa su una piccola coorte, derivata da dati retrospettivi. Ciò limita sia la forza delle conclusioni che si possono trarre, sia la generalizzazione dei risultati. Un limite importante deriva dalla presenza di un’analisi statistica puramente descrittiva.
Infatti la mancanza di un’analisi inferenziale dei nostri dati, nonostante un campione di ampia numerosità, rende i nostri risultati validi solamente per il nostro campione e non estendibili all’intera popolazione italiana. Inoltre un ulteriore limite di questo studio è derivato dall’impossibilità di distinguere tra popolazioni urbane ed extraurbane. In aggiunta, la mancanza di accesso alla cartella clinica ci ha impedito di tener conto di alcune importanti variabili che pesano sull’OST: tipo e gravità del trauma, interventi sulla scena, skills del personale di soccorso. Infine, l’assenza di informazioni relative alla sopravvivenza del paziente ci ha impedito di elaborare qualsiasi correlazione tra i nostri tempi e la rispettiva mortalità. Nonostante tutti i limiti indicati e il carattere descrittivo di questo studio preliminare, i risultati ottenuti da questa indagine potrebbero essere considerati come un punto di partenza per indirizzare progetti di studi futuri o di ispirazione per studi multicentrici.
Abbreviazioni
DPR = Decreto del Presidente della Repubblica
EMS = Servizi di Emergenza Medica (Emergency Medical Services)
OST = Tempo sulla scena (On-scene time)
RT = Tempo di risposta (Response time)
SIAT = Sistema Integrato per l’Assistenza al Trauma Maggiore
TPT = Tempo preospedaliero totale (Total prehospital time)
TT = Tempo di trasporto (Transport time)
USA = Stati Uniti D’America
Conflitti di interesse
Gli autori dichiarano che non hanno conflitti di interesse associati a questo studio.
Eventuali Finanziamenti
Questa ricerca non ha ricevuto nessuna forma di finanziamento.
BIBLIOGRAFIA
- World Health Organization. Injuries and violence the facts: 2014. Disponibile a: https://apps.who.int/iris/handle/10665/149798. Ultimo accesso: 30 maggio 2020.
- Giustini M. Traumi: non solo strada. In: Taggi F, Marturano P. Salute e Sicurezza Stradale: l’Onda Lunga del Trauma. Roma: C.A.F.I. Editore; 2007. p. 571-579.
- Automobile Club Italia. Incidenti Stradali Anno 2018. Luglio 2019. Disponibile a: http://www.aci.it/laci/studi-e-ricerche/dati-e-statistiche/incidentalita/la-statistica-istat-aci/2018.html. Ultimo accesso: 30 maggio 2020.
- Kivell P, Mason K. Trauma systems and major injury centres for the 21st century: an option. Health Place.1999;5(1):99-110.
- Dinh MM, Bein K, Roncal S, Byrne CM, Petchell J, Brennan J. Redefining the golden hour for severe head injury in an urban setting: the effect of prehospital arrival times on patient outcomes. Injury.2013;44(5):606‐10.
- Sampalis JS, Denis R, Lavoie A, Frechette P, Boukas S, Nikolis A, et al. Trauma Care Regionalization: A Process-Outcome Evaluation. J Trauma.1999;46(4):565–79.
- Presidenza del Consiglio dei Ministri. Comunicato n. 87. Gazzetta Ufficiale 30 maggio 1992, n. 126. Disponibile a: http://www.salute.gov.it/imgs/C_17_normativa_1733_allegato.pdf. Ultimo accesso: 30 maggio 2020 .
- Harmsen AM, Giannakopoulos GF, Moerbeek PR, Jansma EP, Bonjer HJ, Bloemers FW. The influence of prehospital time on trauma patients outcome: a systematic review. Injury. 2015;46(4):602–9.
- Lerner EB, Billittier AJ, Dorn JM, Wu YW. Is Total Out-of-hospital Time a Significant Predictor of Trauma Patient Mortality. Acad Emerg Med.2003;10(9):949-54.
- Lerner EB, Moscati RM. The golden hour: scientific fact or medical “urban legend”?. Acad Emerg Med.2001;8(7):758-60.
- Carr BG, Caplan JM, Pryor JP, Branas CC. A meta-analysis of prehospital care times for trauma. Prehosp Emerg Care.2006;10(2):198-206.
- Newgard CD, Schmicker RH, Hedges JR, Trickett JP, Davis DP, Bulger EM, et al. Emergency medical services intervals and survival in trauma: assessment of the “golden hour” in a North American prospective cohort. Ann Emerg Med.2010;55(3):235–46.
- Petri RW, Dyer A, Lumpkin J. The effect of prehospital transport time on the mortality from traumatic injury. Prehosp Disaster Med.1995;10(1):24–9.
- Yen H, Lefering R, Maegele M, Brockamp T, Wafaisade A, Wutzler S, et al. The golden hour of shock – how time is running out: prehospital time intervals in Germany – a multivariate analysis of 15, 103 patients from the Trauma Register DGU. EmergMed J.2013;30(12):1048–55.
- Liberman M, Roudsari BS. Prehospital trauma care: what do we really know?.CurrOpinCrit Care.2007;13(6):691-6.
- Mahama MN, Kenu E, Bandoh DA, Zakariah AN. Emergency response time and pre-hospital trauma survival rate of the national ambulance service, Greater Accra (January – December 2014). BMC Emerg Med.2018;18(1):33.
- Fok PT, Teubner D, Purdell-Lewis J, Pearce A. Predictors of Prehospital On-Scene Time in an Australian Emergency Retrieval Service. Prehosp Disaster Med.2019;34(3):317‐21.
- Statistica. Disponibile a: https://statistica.regione.emilia-romagna.it/brevi. Ultimo accesso: 30 maggio 2020.
- Giunta della regione Emilia Romagna. Piano sanitario regionale 1999/2001. Approvazione di linee guida per l’organizzazione delle aree di attività di livello regionale secondo il modello “Hub and Spoke”. DGR n. 1267/2002. Disponibile a: https://salute.regione.emilia-romagna.it/assistenza-ospedaliera/riabilitazione-1/documentazione. Ultimo accesso: 30 maggio 2020.
- Timm A, Maegele M, Lefering R, Wendt K, Wyen H; TraumaRegister DGU(®). Pre-hospital rescue times and actions in severe trauma. A comparison between two trauma systems: Germany and the Netherlands. Injury.2014;45 Suppl 3:S43‐S52.
- Dick WF. Anglo-American vs. Franco-German emergency medical services system. Prehosp Disaster Med.2003;18(1):29‐37.
- Roessler M, Zuzan O. EMS systems in Germany. Resuscitation.2006;68(1):45‐9.
- Pace A. Trauma care systems in Italy. Injury.2003;34(9):693‐8.
- Hoyer CC, Christensen EF, Andersen NT. On-scene time in Advanced Trauma Life Support by anesthesiologists. Eur J Emerg Med.2006;13(3):156-9.
- Aydin S, Overwater E, Saltzherr TP, Jin PH, van Exter P, Ponsen KJ, et al. The association of mobile medical team involvement on on-scene times and mortality in trauma patients. J Trauma.2010;69(3):589‐94.
- Tien HC, Jung V, Pinto R, Mainprize T, Scales DC, Rizoli SB. Reducing time-to treatment decreases mortality of trauma patients with acute subdural hematoma. Ann Surg. 2011;253(6):1178–83.
- Kidher E, Krasopoulos G, Coats T, Charitou A, Magee P, Uppal R, et al. The effect of prehospital time related variables on mortality following severe thoracic trauma. Injury. 2012;43(9):1386–92.
- Sampalis JS, Lavoie A, Williams JI, Mulder DS, Kalina M. Impact of on-site care on survival in severely injured patients. J Trauma.1993;34(2):252–61.
- McCoy CE, Menchine M, Sampson S, Anderson C, Kahn C. Emergency medical services out-of-hospital scene and transport times and their association with mortality in trauma patients presenting to an urban Level I trauma center. Ann Emerg Med.2013;61(2):167‐74.
- Brill JC, Geiderman JM. A rationale for scoop and run: identifying a subset of time-critical patients. In: Brill JC, Geiderman JM, eds. Topics in Emergency Medicine. Rockville, Md: Aspen Systems Corp; 1981:37-43.
- Patel AB, Waters NM, Blanchard IE, Doig CJ, Ghali WA. A validation of ground ambulance pre-hospital times modeled using geographic information systems. Int J HealthGeogr. 2012;11:42.
- Eckstein M, Alo K. The effect of a quality improvement program on paramedic on-scene times for patients with penetrating trauma. Acad Emerg Med.1999;6(3):191-5.
- Cowley A, Durham M, Aldred D, Crabb R, Crouch P, Heywood A, et al. Presence of a pre-hospital enhanced care team reduces on scene time and improves triage compliance for stab trauma. Scand J Trauma ResuscEmerg Med.2019;27(1):86.
- Wandling MW, Nathens AB, Shapiro MB, Haut ER. Association of Prehospital Mode of Transport With Mortality in Penetrating Trauma: A Trauma System-Level Assessment of Private Vehicle Transportation vs Ground Emergency Medical Services. JAMA Surg. 2018;153(2):107‐13.
- Gonzalez RP, Cummings GR, Phelan HA, Mulekar MS, Rodning CB. Does increased emergency medical services prehospital time affect patient mortality in rural motor vehicle crashes? A statewide analysis. Am J Surg.2009;197(1):30–4.
- Liberman M, Mulder DS, Jurkovich GJ, Sampalis JS. The association between trauma system and trauma center components and outcome in a mature regionalized trauma system. Surgery.2005;137(6):647–58.
![]() This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
